تأنيث الوجه الجراحة التجميلية (FFS) هي مجموعة إجراءات معقدة وفردية للغاية تهدف إلى تعديل ملامح الوجه لإضفاء مظهر أكثر أنوثة. من أكثر هذه الإجراءات تأثيرًا عملية تحديد شكل الجبهة، إذ تُعد الجبهة مؤشرًا رئيسيًا على الجنس المُتصور نظرًا للاختلافات الجوهرية في البنية العظمية الكامنة وراءها. عادةً ما يُعتبر بروز الحاجب والجبهة المنحدرة للأمام من السمات الذكورية، بينما تُعتبر الجبهة الأكثر نعومةً وعموديةً علامةً على الأنوثة. إن معالجة الجبهة بنجاح يُمكن أن تُغير شكل الوجه بشكل جذري، وتُسهم بشكل كبير في إضفاء مظهر جمالي متناغم وأنثوي.
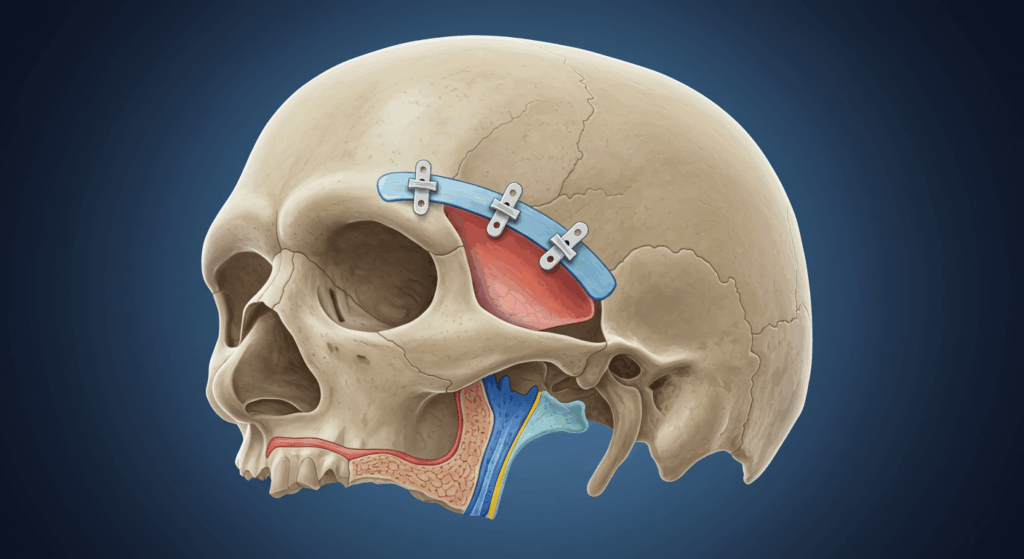
بصفتي جراحًا متخصصًا في جراحة تجميل الوجه، أعتمد في تحديد ملامح الجبهة على تخطيط دقيق وفهم عميق لتشريح عظم الجبهة المعقد وعلاقته بالبنى الحيوية الكامنة تحته. لا يقتصر الهدف على تقليل بروز الجبهة فحسب، بل يتعداه إلى خلق محيط ناعم وطبيعي المظهر يندمج بسلاسة مع بقية ملامح الوجه. ويتطلب تحقيق ذلك اختيار التقنية الجراحية المناسبة، والتي تتمثل أساسًا في الاختيار بين طريقتين متميزتين: حلاقة العظام، والمعروف أيضًا باسم تحديد الوجه من النوع الأول، والجبهة قطع العظم، والتي يشار إليها غالبًا باسم تحديد النوع الثالث.
القرار بين هؤلاء التقنيات يُعدّ اختيار طريقة كشط العظم أمرًا بالغ الأهمية، ويعتمد على التركيب التشريحي الفريد للمريض، وتحديدًا سُمك العظم الجبهي وحجم وموقع الجيب الجبهي. ستتناول هذه المناقشة تعقيدات كشط العظم وقطع العظم، مقدمةً نظرةً شاملةً من وجهة نظر الجراح، مع دراسة دواعي وتقنيات ومزايا وعيوب كلٍّ منهما والمضاعفات المحتملة، مما يُسهم في نهاية المطاف في فهم سبب اختيار إحدى الطريقتين على الأخرى لمريض مُحدد.
جدول المحتويات
فهم الجبهة: التشريح المهم لتحديد الوجه
لفهم الطرق الجراحية لتحديد شكل الجبهة، يجب أولاً فهم التشريح التفصيلي للعظم الجبهي. يُشكل العظم الجبهي الجبهة والجزء العلوي من تجويف العينين (محجر العين). من أهم الميزات المتعلقة بجراحة تحديد شكل الجبهة (FFS):
الجبهة والحواف فوق الحجاج
الجبهة المقطبة هي المنطقة الملساء المثلثة الشكل في الجبهة فوق جسر الأنف وبين الحاجبين. لدى الأشخاص ذوي الملامح الذكورية، غالبًا ما تُشكل الجبهة المقطبة جزءًا من حافة الحاجب البارزة. أما حواف محجر العين فهي الأقواس العظمية التي تُشكل الحواف العلوية لمحجر العين. في الجباه الذكورية، قد تكون هذه الحواف أكثر سمكًا وتبرز للأمام أكثر من الجباه الأنثوية. يُعدّ بروز كلٍّ من الجبهة المقطبة وحواف محجر العين هدفًا رئيسيًا للتأنيث.
نتوء أمامي
يشير التقوس الجبهي إلى بروز عظم الجبهة أو بروزه للأمام، خاصةً في منطقة فوق محجر العين (فوق العينين). تختلف درجة وموقع هذا التقوس اختلافًا كبيرًا بين الأفراد. يُعدّ تقليل هذا التقوس هدفًا أساسيًا في عملية نحت الجبهة.
الجيب الجبهي
الأهم من ذلك، أن العظم الجبهي يحتوي على الجيوب الأنفية الجبهية، وهي تجاويف مملوءة بالهواء تقع داخل العظم، وتقع عادةً خلف الجزء الأوسط السفلي من الجبهة، وغالبًا ما تمتد إلى الأعلى. يختلف حجم ومدى الجيوب الأنفية الجبهية اختلافًا كبيرًا. إن فهم موقع وحجم الجيب الجبهي أمر بالغ الأهمية. ضروري للتخطيط الجراحي، إذ يؤثر ذلك بشكل كبير على إمكانية كشط العظام، ويستلزم قطع العظم عندما يكون الجيب الأنفي كبيرًا، ويساهم في بروز الجيب الجبهي. الجدار الأمامي للجيب الجبهي هو العظم الذي يُشكل السطح الخارجي للجبهة في هذه المنطقة. يفصل الجدار الخلفي الجيب عن محتويات الجمجمة (الدماغ وأغلفته).
سمك العظام وطبقاتها
يتكون العظم الجبهي، كغيره من عظام الجمجمة، من طبقات. فهناك سطح خارجي (الطبقة الخارجية)، وسطح داخلي (الطبقة الداخلية المواجهة للدماغ)، وطبقة من العظم الإسفنجي تُسمى الدبلويا محصورة بينهما. يختلف سمك العظم الجبهي عبر الجبهة وبين الأفراد. والأهم من ذلك، أن سمك السطح الخارجي، وخاصةً فوق الجيب الجبهي، يُحدد مقدار العظم الذي يُمكن إزالته بأمان أثناء كشط العظم دون دخول تجويف الجيب.
الهياكل المجاورة الهامة
تحيط بالعظم الجبهي هياكل حيوية يجب حمايتها أثناء الجراحة. وتشمل هذه البنى الأعصاب فوق الحجاجية وفوق البكرية (فروع العصب الثلاثي التوائم التي تُزوّد الجبهة وفروة الرأس بالإحساس)، والأوعية الدموية (التي تُغذّي فروة الرأس والجبهة)، والأم الجافية (الغشاء الخارجي المتين الذي يُغطّي الدماغ)، والتي تقع مباشرةً في عمق الجمجمة. قد يؤدي تلف هذه الهياكل إلى مضاعفات مثل التنميل، أو النزيف، أو حتى تسرب السائل النخاعي.
يُشكل الفهم الدقيق لهذه العناصر التشريحية، وخاصةً العلاقة بين بروز الجبين، وحواف فوق الحجاج، وحجم الجيب الجبهي، وسمك السطح الخارجي، أساس اختيار التقنية الجراحية المناسبة لتأنيث الجبهة. يُعد التصوير قبل الجراحة، وتحديدًا التصوير المقطعي المحوسب (CT)، ضروريًا لرسم خرائط دقيقة لهذه الهياكل وتخطيط النهج الجراحي.
حلاقة العظام: تحديد شكل الجبهة من النوع الأول
كشط العظام، المعروف أيضًا باسم نحت الجبهة من النوع الأول، هو الأقل تدخلاً من بين التقنيتين الرئيسيتين لتقليل بروز الجبهة. تتضمن هذه الطريقة تقليل سمك العظم الجبهي بعناية باستخدام أدوات جراحية متخصصة.
المرشحون المثاليون لعملية كشط العظام
تعتبر عملية كشط العظام مناسبة للمرضى الذين يعانون من نتوء أمامي بسيط إلى متوسط، والأهم من ذلك، أن يكون لديهم عظم أمامي سميك بدرجة كافية أمام الجيب الجبهيتكون هذه التقنية أكثر فعالية عندما يكون السبب الرئيسي لبروز الجبهة هو سماكة العظام، وليس بروزًا خارجيًا ناتجًا عن جيب أنفي أمامي كبير. في الحالات التي يكون فيها الجيب الأنفي الأمامي صغيرًا أو غائبًا، غالبًا ما يُحقق كشط العظام مستوى مُرضيًا من التخفيض وتحديد الشكل.
المرضى الذين يعانون من بروز بارز في حافة الحاجب، والذي يعود أساسًا إلى سماكة العظم فوق جيب أنفي أمامي صغير أو غائر، هم أيضًا مرشحون جيدون. يُعد التصوير المقطعي المحوسب ضروريًا للتأكد من وجود سماكة كافية للعظم فوق الجيب الأنفي للسماح بحلاقة آمنة وفعالة. إذا كانت الطبقة الخارجية للعظم الجبهي فوق الجيب الأنفي رقيقة، فإن الحلاقة العنيفة قد تُعرّض تجويف الجيب الأنفي لخطر الثقب، وهو أمر غير مرغوب فيه.
التقنية الجراحية لكشط العظام
تُجرى هذه العملية عادةً تحت تأثير التخدير العام. ويتم الوصول إلى عظم الجبهة عادةً من خلال شق إكليلي. يُجرى هذا الشق خلف خط الشعر، ممتدًا من الأذن إلى الأذن، مما يسمح للجراح برفع رفرف فروة الرأس إلى الأمام لكشف عظم الجبهة بالكامل. تكمن ميزة الشق الإكليلي في إخفاء الندبة الناتجة داخل الشعر. أما بالنسبة للأشخاص الذين يعانون من انحسار خط الشعر، فيمكن إجراء شق أمام خط الشعر مباشرةً لخفض خط الشعر في الوقت نفسه، مع أن هذا يؤدي إلى ندبة ظاهرة عند خط الشعر.
بمجرد كشف العظم الجبهي، يستخدم الجراح أدوات متخصصة، أبرزها مثاقب جراحية عالية السرعة (مثاقب طبية برؤوس بأشكال وأحجام مختلفة)، وأحيانًا مبارد، لإزالة طبقات العظم الخارجي بعناية وتدريجيًا. تتيح هذه المثاقب تقليل سمك العظم بدقة وضبط. يعمل الجراح بدقة متناهية لتقليل بروز الجبهة وحواف فوق الحجاج، بهدف الحصول على شكل أكثر سلاسة واستدارة.
تتضمن العملية تقييمًا دقيقًا لكمية العظم المراد إزالته، والتحقق باستمرار من سمك العظم المتبقي لتجنب دخوله إلى الجيب الجبهي أو ترققه بشكل ملحوظ حتى يصل إلى نقطة ضعف. يتطلب هذا الأمر ردود فعل لمسية وفهمًا شاملًا لبيانات التصوير المقطعي المحوسب قبل الجراحة، والتي تُمثل خريطة طريق جراحية تُشير إلى مناطق تفاوت سمك العظم وموقع الجيب الجبهي. الهدف هو دمج حواف المنطقة المحلوقة بسلاسة في العظم المحيط لتجنب إحداث أي خدوش أو مخالفات ملموسة.
فوائد حلاقة العظام
من الناحية الجراحية، توفر عملية كشط العظام العديد من المزايا عندما يكون تشريح المريض مناسبًا:
- أقل تدخلاً: مقارنةً بقطع العظم، يُعدّ كشط العظم إجراءً أقلّ شمولاً، إذ لا يشمل قطع وإعادة تموضع أجزاء كبيرة من العظم، أو التلاعب بتجويف الجيب الجبهي.
- التعافي بشكل أسرع: عادةً ما يتعافى المرضى بشكل أسرع بعد كشط العظام نظرًا لانخفاض الصدمات الجراحية. قد يكون التورم والكدمات أقل حدة ويزولان بسرعة أكبر.
- ملف تعريف المخاطر المنخفضة: بشكل عام، يُقلل كشط العظام من خطر حدوث مضاعفات مقارنةً بقطع العظم. كما أن المخاطر المرتبطة بشفاء العظام، وتركيب الأجهزة، والمعالجة المباشرة للجيب الجبهي تُقلل بشكل ملحوظ أو تُزال تمامًا.
- وقت تشغيل أقصر: عادةً ما يكون الوقت الجراحي لإزالة العظام أقصر من الوقت الجراحي لعملية قطع عظم الجبهة.
- لا حاجة للتثبيت الداخلي: على عكس قطع العظم، لا يتطلب كشط العظام استخدام صفائح أو مسامير أو أسلاك لتثبيت أجزاء العظام، مما يتجنب المشاكل المحتملة المتعلقة بالأجهزة.
حدود حلاقة العظام
على الرغم من مزاياها، فإن عملية حلاقة العظام لها قيود كبيرة تجعلها غير مناسبة للعديد من المرضى الذين يحتاجون إلى تأنيث الجبهة:
- نطاق التصحيح المحدود: الحد الأساسي هو أن حلاقة العظام لا يمكنها إلا تقليل النتوء إلى الحد الذي يسمح به سمك السطح الخارجي للعظم الجبهي فوق الجيب الجبهيإذا كان بروز الجزء الأمامي من الأنف يرجع في المقام الأول إلى بروز الجيب الأنفي الأمامي الكبير، فإن حلاقة العظم الخارجي لن تقلل بشكل كبير من البروز الكلي دون المخاطرة بحدوث ثقب في الجيب الأنفي.
- عدم القدرة على معالجة بروز الجبهة الأمامية أو الحواف فوق الحجاجية البارزة: عندما يكون بروز الحاجب والجبهة بارزًا ومرتبطًا بجيب أنفي أمامي كبير، فإن كشط العظم وحده لا يكفي لتحقيق مظهر أنثوي مناسب. فالبنية العظمية الأساسية تُحدد أقصى تصغير ممكن.
- خطر الإفراط في الاستئصال والترقق: الحلاقة العنيفة في مناطق العظام الرقيقة، وخاصةً فوق الجيب الأنفي الأمامي، قد تؤدي إلى دخول غير مقصود إلى تجويف الجيب الأنفي. كما أن الإفراط في ترقق العظام قد يُضعفها، مما قد يجعلها أكثر عرضة للكسر.
- احتمالية حدوث مخالفات: على الرغم من أن التقنية الدقيقة تقلل من هذا الخطر، إلا أن إزالة العظام بشكل غير متساوٍ يمكن أن تؤدي إلى مخالفات دقيقة في الشكل أو خطوات ملموسة تحت الجلد.
باختصار، يُعدّ كشط العظام تقنيةً ممتازةً للمرشحين المناسبين الذين يعانون من بروز أمامي طفيف إلى متوسط، وسماكة عظمية مناسبة فوق الجيب الجبهي. ومع ذلك، من الضروري فهم حدود هذه التقنية ومعرفة متى يلزم إجراء عملية جراحية أكثر شمولاً لتحقيق النتيجة الجمالية المرجوة. يعتمد القرار كليًا على التقييم التشريحي قبل الجراحة، وخاصةً من خلال التصوير المقطعي المحوسب.
قطع عظم الجبهة: تحديد شكل الجبهة من النوع الثالث
قطع عظم الجبهة، أو تحديد شكل الجبهة من النوع الثالث، إجراء جراحي أكثر تعقيدًا، يُنصح به للمرضى الذين يعانون من بروز أمامي ملحوظ، خاصةً عندما يكون هذا البروز ناتجًا عن جيب أمامي كبير أو بارز للأمام، و/أو عند الحاجة إلى تقليل كبير في حواف فوق محجر العين. تتيح هذه التقنية تحديدًا وتأنيثًا أكبر بكثير مقارنةً بكشط العظام.
المرشحون المثاليون لعملية قطع عظم الجبهة
المرضى الأكثر استفادة من عملية قطع عظم الجبهة هم أولئك الذين يعانون من بروز جبهي متوسط إلى شديد، والذي غالبًا ما يكون مصحوبًا بجيب أنفي أمامي كبير يمتد للأمام بشكل ملحوظ. عادةً ما يكون لدى هؤلاء الأفراد نتوء حاجب بارز لا يمكن تصغيره بشكل كافٍ عن طريق كشط العظام ببساطة دون المساس بسلامة جدار الجيب الأنفي الأمامي. كما يُعد قطع عظم الجبهة الطريقة المفضلة عند الحاجة إلى إعادة تشكيل أو تصغير كبير لحواف فوق الحجاج للحصول على شكل أنثوي لمحجر العين. تُعدّ نتائج التصوير المقطعي المحوسب، وتحديدًا حجم وموقع الجيب الأنفي الأمامي والبروز النسبي لنتوء الحاجب، العوامل الرئيسية التي تُحدد مدى أهلية الشخص لهذا الإجراء.
تقنية جراحة قطع عظم الجبهة
على غرار كشط العظام، يُجرى قطع عظم الجبهة تحت التخدير العام، وعادةً ما يتم الوصول إليه من خلال شق تاجي أو شق قبل الشعرة. بمجرد كشف عظم الجبهة، يكمن الاختلاف الرئيسي في النهج المُتبع. فبدلاً من مجرد كشط السطح، يُجري الجراح قطعًا دقيقة (قطعًا عظميًا) في العظم لإزالة جزء منه أو إعادة وضعه.
أكثر أنواع قطع عظم الجبهة شيوعًا لتأنيث الوجه هو إزالة الجدار الأمامي للجيب الجبهي. بعد تحديد جزء العظم المراد إزالته بدقة، باستخدام القياسات، وربما قالب مُعدّ مسبقًا، يستخدم الجراح مناشير متخصصة (مثل المناشير المتذبذبة) وأزاميل قطع العظم (أزاميل العظام) لإجراء شقوق في العظم المحيط بالجدار الأمامي للجيب الجبهي، ممتدًا إلى حواف فوق الحجاج. يُخطط للنمط الدقيق لهذه الشقوق قبل الجراحة بناءً على الشكل المطلوب وتشريح المريض.
بمجرد إزالة القطعة العظمية، التي غالبًا ما تشمل الجدار الأمامي للجيب الجبهي وحوافه فوق الحجاج، بعناية، ينكشف تجويف الجيب الجبهي الذي يقع تحته. تُزال أي فواصل عظمية (انقسامات داخلية) داخل الجيب، والتي تُسهم في بروزه الخارجي، بعناية لخلق محيط داخلي أملس. ثم يُعاد تشكيل القطعة العظمية المُزالة في حقل معقم منفصل. غالبًا ما تتضمن عملية إعادة التشكيل هذه تقليل بروزها، وتنعيم سطحها، وربما تغيير شكل حوافها فوق الحجاج المدمجة فيها.
بعد إعادة التشكيل، يُعاد إدخال القطعة العظمية في عيب الجبهة في وضع غائر لتقليل بروز الجبهة الكلي. ثم تُثبّت القطعة العظمية المُعاد تشكيلها بإحكام في مكانها باستخدام صفائح ومسامير صغيرة من التيتانيوم. توفر هذه الصفائح والبراغي الثبات وتسمح للعظم بالالتئام في موضعه الجديد. في بعض الحالات، إذا كانت القطعة العظمية غير مناسبة للاستبدال (مثلاً، رقيقة جدًا أو مجزأة)، يمكن إعادة بناء العيب في الجبهة باستخدام مادة طُعم عظمي (إما من جزء آخر من الجمجمة أو بديل صناعي) أو أسمنت عظمي مصمم خصيصًا لجراحة رأب الجمجمة (إعادة بناء الجمجمة). ومع ذلك، غالبًا ما يكون استخدام عظام المريض المُعاد تشكيلها هو الطريقة المُفضلة عند الإمكان.
يُحدِّد الجرَّاح بدقة حوافَّ القطعة العظمية المُعاد وضعها لتندمج بسلاسة مع العظم الأصلي المحيط بها، مستخدمًا غالبًا نتوءات دقيقة لتحسين الشكل النهائي وضمان انتقال سلس. الهدف هو خلق انحناءة أنثوية ناعمة للجبهة.
مزايا قطع عظم الجبهة
تقدم عملية قطع عظم الجبهة مزايا كبيرة عندما يتطلب تشريح المريض اتباع نهج أكثر شمولاً:
- درجة أكبر من التصحيح: هذه هي الميزة الأساسية. يسمح قطع العظم بتخفيض كبير في بروز الجبين الحاد وحواف فوق الحجاج البارزة، مما يحقق مستوى من التأنيث غالبًا ما يكون مستحيلًا باستخدام كشط العظم وحده. كما يعالج هذا الإجراء مباشرةً بروز الجيب الجبهي الكبير.
- القدرة على إعادة تشكيل حواف فوق الحجاج: تسمح عملية قطع العظم بإجراء تلاعب أكثر أهمية وإعادة تشكيل حواف فوق العين، مما يساهم بشكل كبير في جعل منطقة العين أنثوية.
- إنشاء محيط ناعم وموحد: من خلال إزالة وإعادة تشكيل وإعادة وضع جزء من العظام، يمكن للجراح إنشاء محيط ناعم وأنثوي بشكل ثابت عبر الجبهة، حتى في حالات المخالفات السابقة الكبيرة.
- يعالج الجيوب الأنفية الأساسية: على الرغم من أن التلاعب المباشر بالجيوب الأنفية ينطوي على مخاطر، فإن معالجة الجيوب الأنفية مباشرة عن طريق إزالة جدارها الأمامي أمر ضروري عندما يكون الجيب الأنفي هو السبب الرئيسي للانتفاخ.
عيوب قطع عظم الجبهة
باعتبارها إجراءً أكثر تدخلاً، فإن قطع عظم الجبهة يأتي أيضًا مع ملف مخاطرة أعلى وفترة تعافي أطول:
- أكثر تدخلاً: تتضمن هذه العملية قطع العظام ومعالجتها، وكشف تجويف الجيب الجبهي، وتتطلب تثبيتًا داخليًا. وهذا يجعلها، بطبيعة الحال، أكثر تدخلاً من كشط العظام.
- فترة تعافي أطول: يعاني المرضى الذين يخضعون لعملية قطع العظم عادة من تورم وكدمات وانزعاج أكثر أهمية، مما يؤدي إلى وقت أطول للتعافي بشكل عام مقارنة بقطع العظم.
- ارتفاع خطر حدوث المضاعفات: المخاطر المرتبطة بقطع العظم أكثر شيوعًا، وربما أشد خطورة. وتشمل هذه المخاطر مضاعفات الجيب الجبهي (الالتهاب، وتكوين كيس مخاطي، وتسرب السائل الدماغي الشوكي)، ومضاعفات التئام العظم (عدم الالتئام، سوء الالتئام)، ومضاعفات جهاز التثبيت (الالتهاب، وعدم القدرة على اللمس، والحاجة إلى الإزالة)، وعدم انتظام محيط العظم، وإصابة العصب، وتمزقات الجافية.
- الإمكانات المتاحة للأجهزة: في الأشخاص ذوي البشرة الرقيقة، قد تكون الصفائح والبراغي الأساسية المستخدمة للتثبيت ملموسة من خلال الجلد، مع أن ذلك غالبًا ما يكون غير مرئي. في حالات نادرة، قد تصاب الأجهزة بالعدوى أو تسبب إزعاجًا وتتطلب إزالتها في إجراء لاحق.
- خطر على الجيب الجبهي: الدخول إلى تجويف الجيب الجبهي أثناء الجراحة يحمل خطر انتقال العدوى إلى الجيب أو حتى إلى داخل الجمجمة في حال تعرض جدار الجيب الخلفي للضرر. لذا، فإن اتباع تقنية جراحية دقيقة والعناية بعد الجراحة أمران أساسيان للحد من هذه المخاطر.
- خطر تسرب السائل الدماغي الشوكي: على الرغم من ندرة حدوث ذلك، إلا أن هناك خطر تمزق الجافية (الغطاء الواقي للدماغ) عن غير قصد أثناء العملية، خاصةً إذا كان الجدار الخلفي للجيب الجبهي رقيقًا جدًا أو ملتصقًا بالجافية. يمكن أن يؤدي تمزق الجافية إلى تسرب السائل النخاعي (CSF)، وهو ما يتطلب تشخيصًا وعلاجًا فوريًا للوقاية من المضاعفات الخطيرة مثل التهاب السحايا.
على الرغم من زيادة المخاطر وطول فترة التعافي، غالبًا ما يكون قطع عظم الجبهة هو السبيل الوحيد لتحقيق المستوى المطلوب من التأنيث لدى المرضى الذين يعانون من بروز جبهي كبير. يُتخذ قرار إجراء قطع العظم بعد مناقشة شاملة للمخاطر والفوائد مع المريض، مع ضمان أن تكون توقعاته واقعية بشأن النتيجة والتعافي.

مقارنة بين كشط العظام وقطع العظم: عملية اتخاذ القرار
ربما يكون الاختيار بين كشط العظام (النوع الأول) وقطع عظم الجبهة (النوع الثالث) القرار الأكثر أهمية في تحديد شكل الجبهة، وهو مثال بارز على أهمية التخطيط الجراحي الفردي في حالات جراحة قطع الجبهة. لا ينطبق هذا السيناريو على جميع الحالات؛ فالتقنية المثلى تُحدد بالكامل بناءً على تشريح المريض وأهدافه الجراحية.
يُعد التقييم ما قبل الجراحة حجر الزاوية في عملية اتخاذ القرار، حيث يُعد التصوير المقطعي المحوسب أداةً أساسية. يوفر التصوير المقطعي المحوسب عالي الدقة صورًا مقطعية مفصلة للعظم الجبهي، مما يسمح للجراح بتقييم دقيق لما يلي:
- سمك العظم الجبهي عبر الجبهة بأكملها.
- حجم وشكل ومدى الجيب الجبهي.
- العلاقة بين الجيب الجبهي ومناطق الحدبة الجبهية الكبرى وبروز الحافة فوق الحجاج.
- سمك الجدار الأمامي للجيب الجبهي.
- العلاقة بين اللوحة الداخلية للعظم الجبهي والجافية التي تقع تحتها.
بناءً على نتائج التصوير المقطعي المحوسب، يمكن للجراح تحديد ما إذا كان سمك العظام كافياً فوق الجيب الجبهي للسماح بالتخفيض المناسب من خلال الحلاقة وحدها (مما يشير إلى أن النوع الأول ممكن) أو إذا كان نتوء الجبهة يرجع في الغالب إلى جيب أمامي كبير بارز أو يتطلب تخفيض حافة فوق العين أكثر أهمية مما يمكن أن توفره الحلاقة (مما يشير إلى أن النوع الثالث ضروري).
العوامل الرئيسية التي تميز القرار
دعونا نلخص الاختلافات الرئيسية التي توجه اختيار الجراح:
| ميزة | كشط العظام (النوع الأول) | قطع عظم الجبهة (النوع 3) |
| دواعي الاستعمال | نتوء أمامي بسيط إلى متوسط؛ عظم أمامي سميك فوق الجيب الأنفي؛ جيب أمامي صغير أو غائب. | بروز أمامي متوسط إلى شديد؛ جيب أمامي كبير/بارز؛ الحاجة إلى تقليل كبير في حافة فوق العين. |
| الآلية | تقليل سمك العظام باستخدام المثاقب/المبردات. | قطع وإزالة وإعادة تشكيل وإعادة وضع قطعة عظمية؛ معالجة الجيب الجبهي بشكل مباشر. |
| نطاق التصحيح | محدودة بسمك العظام فوق الجيب الأنفي. | يسمح بتخفيض وإعادة تشكيل كبيرين. |
| الغزوية | أقل تدخلاً. | أكثر تدخلاً. |
| وقت الانتعاش | أقصر. | أطول. |
| ملف المخاطر | أدنى. | أعلى (خاصة المخاطر المرتبطة بالجيوب الأنفية الأمامية وشفاء العظام). |
| الحاجة إلى الأجهزة | لا. | نعم (لوحات ومسامير للتثبيت). |
| التأثير على الجيب الجبهي | تجنبه قدر الإمكان؛ خطر حدوث ثقب إذا كان العظم رقيقًا. | يتم التعامل معها بشكل مباشر؛ خطر حدوث مضاعفات متعلقة بالجيوب الأنفية. |
| موقع الندبة | عادة ما تكون تاجية (خلف خط الشعر) أو أمام الشعرة (عند خط الشعر). | عادة ما تكون تاجية (خلف خط الشعر) أو أمام الشعرة (عند خط الشعر). |
في حالة المريض الذي يعاني من بروز أمامي خفيف وعظم أمامي سميك أمام جيب أنفي صغير، قد يكون كشط العظم كافيًا لتحقيق نتيجة جيدة مع مخاطر أقل وتعافي أسرع. على العكس من ذلك، سيحتاج المريض الذي يعاني من بروز أمامي شديد ناتج عن جيب أنفي أمامي كبير ممتد للأمام إلى قطع العظم لتحقيق مظهر أنثوي فعال. ستكون محاولة كشط العظم في هذه الحالة غير فعالة وربما خطيرة نظرًا لارتفاع خطر دخول تجويف الجيب الأنفي الكبير دون تحقيق شكل مناسب.
يتمثل دور الجرّاح في دمج النتائج التشريحية من التصوير المقطعي المحوسب مع الأهداف الجمالية للمريضة ومدى تحمّلها للمخاطر. يُعدّ إجراء مناقشة مُفصّلة مع المريضة حول إيجابيات وسلبيات كل تقنية، بناءً على تشريحها الخاص، أمرًا بالغ الأهمية للحصول على موافقة مستنيرة ووضع توقعات واقعية. وبينما قد يُفضّل بعض المرضى خيار كشط العظام الأقل تدخلاً، فإنّ مسؤولية توضيح متى تكون هذه التقنية غير كافية، وأنّ قطع العظم ضروري لتحقيق المستوى المطلوب من التأنيث تقع على عاتق الجرّاح.
من المهم أيضًا ملاحظة وجود اختلافات ومجموعات من التقنيات، تُعرف أحيانًا باسم "النوع الثاني من تحديد محيط العين" (الذي قد يتضمن كشط حافة فوق الحجاج وإجراء قطع عظم لجدار الجيب الأنفي الأمامي)، إلا أن التمييز الجوهري بين مجرد تقليل سمك العظم (الكشط) وقطع/إعادة وضع العظم (قطع العظم) يبقى أساسيًا في النهج الجراحي. ولغرض هذه المناقشة المفصلة التي تركز على الاختلافات الرئيسية، نركز على التمييز الواضح بين النوع الأول (الكشط) والنوع الثالث (قطع العظم).
في نهاية المطاف، القرار هو حكم جراحي مبني على تقييم تشريحي شامل وفهم دقيق لإمكانيات وقيود كل إجراء. الهدف دائمًا هو تحقيق أفضل نتيجة جمالية ممكنة مع إعطاء الأولوية لسلامة المريض.
التخطيط والتنفيذ الجراحي: خطوات دقيقة لتحقيق نتيجة ناجحة
سواءً أُجريت عملية كشط العظام أو قطع العظم، فإن التخطيط والتنفيذ الجراحي الدقيقين أمران أساسيان لتحقيق نتيجة ناجحة في نحت الجبهة. تبدأ العملية قبل دخول المريض غرفة العمليات بوقت طويل.
التقييم قبل الجراحة
مرحلة ما قبل الجراحة بالغة الأهمية، إذ تتضمن تقييمًا شاملًا للمريض، بما في ذلك:
- التاريخ الطبي والفحص البدني: مراجعة شاملة للصحة العامة للمريض، وفحص أي حالات طبية سابقة، والأدوية، والحساسية، والجراحات السابقة. يُجرى فحص جسدي للوجه ومحيط الجبهة، لتقييم درجة التقوس، وشكل حواف محجر العين، وجودة الجلد والأنسجة الرخوة.
- التقييم النفسي: رغم أن التقييم النفسي ليس إلزاميًا دائمًا، إلا أنه قد يكون مفيدًا لضمان استعداد المريض نفسيًا للجراحة، وتوقعاته الواقعية، وخضوعه للجراحة لأسباب مناسبة. يُعدّ FFS رحلة شخصية عميقة، والاستعداد العاطفي أساسي.
- التصوير الفوتوغرافي: يتم التقاط صور موحدة من زوايا مختلفة لتوثيق المظهر قبل الجراحة وتكون بمثابة مرجع أثناء التخطيط وتقييم النتيجة بعد الجراحة.
- التصوير المقطعي المحوسب (CT): كما سبق التأكيد، يُعدّ التصوير المقطعي المحوسب عالي الدقة للهيكل العظمي الوجهي، مع التركيز بشكل خاص على العظم الجبهي والجيوب الأنفية، أمرًا لا غنى عنه. يتيح هذا تصويرًا دقيقًا للتشريح العظمي الأساسي، بما في ذلك سُمك العظم وحجم الجيوب الأنفية ومداها، وعلاقة هذه الهياكل بالمحيط الخارجي. يستخدم بعض الجراحين برامج إعادة البناء ثلاثية الأبعاد لتحليل بيانات التصوير المقطعي المحوسب بشكل أعمق وتخطيط جروح قطع العظم أو مناطق تقليل العظام.
وبناءً على هذا التقييم الشامل، يقوم الجراح بصياغة خطة جراحية مفصلة، وتحديد التقنية المحددة (الحلاقة أو قطع العظم)، ومدى تقليل العظام أو إعادة وضعها المطلوب، وخطوط قطع العظم المخطط لها (إن وجدت)، واستراتيجيات إدارة الهياكل المجاورة.
تخدير
يتم إجراء عمليات تحديد شكل الجبهة عادة تحت التخدير العام لضمان راحة المريض وعدم قدرته على الحركة طوال العملية الجراحية.
تخطيط وتنفيذ الشق
يعد اختيار الشق وتنفيذه أمرًا بالغ الأهمية للوصول إلى الحد الأدنى من الندبات المرئية وتقليلها.
- الشق التاجي: الطريقة الأكثر شيوعًا هي الشق الإكليلي، الذي يُجرى داخل فروة الرأس التي تحتوي على الشعر، ويمتد من الأذن إلى الأذن عبر قمة الرأس. يوفر هذا الشق كشفًا ممتازًا لكامل العظم الجبهي. يُخطط الشق بعناية لتجنب الأوعية الدموية والأعصاب الرئيسية داخل فروة الرأس. تُشطَّف حواف الجلد للسماح لبصيلات الشعر بالنمو عبر الندبة، مما يجعلها أقل وضوحًا.
- شق ما قبل الشعرة: للمرضى ذوي خط الشعر المرتفع والراغبين في خفض خط الشعر، يُجرى شقٌّ قبل الشعرة أمام خط الشعر مباشرةً. يسمح هذا بتقدم فروة الرأس وخط الشعر في آنٍ واحد، مع توفير الوصول إلى عظم الجبهة. تقع الندبة عند خط الشعر، وهو أمرٌ يراه بعض المرضى مقبولاً نظراً لانخفاض خط الشعر. يتطلب الأمر تقنيةً دقيقةً لإنشاء ندبةٍ دقيقةٍ تُحاكي خط الشعر الطبيعي.
بعد إجراء الشق، يُفصل جلد فروة الرأس والجبهة بعناية عن العظم الواقع تحته، مما يُشكّل رفرفًا جراحيًا يكشف العظم الجبهي بالكامل حتى حواف محجر العين. يُجرى هذا الشق في مستوى مُحدد لتقليل النزيف وحماية الأعضاء الحيوية.
التنفيذ الجراحي: خطوة بخطوة
على الرغم من أن الخطوات المحددة تختلف بشكل كبير بين حلاقة العظام وقطع العظم بعد التعرض، إلا أن بعض المبادئ عالمية:
- وقف النزيف: يعد التحكم الدقيق في النزيف أمرًا ضروريًا طوال العملية للحفاظ على مجال جراحي واضح وتقليل الكدمات والتورم بعد العملية الجراحية.
- حماية الأعصاب: يُولى عناية خاصة لتحديد وحماية الأعصاب فوق الحجاجية وفوق البكرية عند بروزها من حواف فوق الحجاج وامتدادها عبر الجبهة وفروة الرأس. قد يؤدي تلف هذه الأعصاب إلى خدر مؤقت أو دائم في الجبهة وفروة الرأس.
- إعادة تشكيل العظام/التلاعب بها:
- حلاقة العظام: باستخدام أدوات حادة عالية السرعة، يزيل الجراح العظام من الجبهة وحواف محجر العين بعناية وتدريجيًا، مع التحقق باستمرار من السُمك لتجنب ثقب الجيب الجبهي. الهدف هو الحصول على محيط ناعم ومحدب.
- قطع عظم الجبهة: باتباع الخطة الجراحية، تُجرى قطع دقيقة للعظم باستخدام مناشير متخصصة. يُرفع الجزء العظمي بعناية، ويُعالج تجويف الجيب الجبهي (إذا لزم الأمر، تُزال الفواصل وتُفحص البطانة)، ويُعاد تشكيل الجزء العظمي باستخدام نتوءات، ثم يُعاد وضعه في موضع أكثر انحرافًا. تُستخدم صفائح ومسامير صغيرة من التيتانيوم لتثبيت العظم في مكانه الجديد بإحكام.
- تحديد وتنعيم الوجه: بعد التخفيض الأولي أو إعادة التموضع، يقوم الجراح بتنعيم الانتقالات بين المنطقة المعالجة والعظم المحيط بها بدقة باستخدام نتوءات، مما يضمن مظهرًا طبيعيًا بدون خطوات ملموسة أو مخالفات.
- الري: يتم غسل المجال الجراحي جيدًا بمحلول ملحي معقم لإزالة غبار العظام والحطام، مما يساعد على منع العدوى.
- إنهاء: بعد اكتمال العمل العظمي، يُعاد تغطية رفرف فروة الرأس بعناية. قد تُوضع أنابيب تصريف مؤقتة لجمع أي سوائل أو دم زائد. يُغلق الشق الجراحي على طبقات باستخدام غرز جراحية أو دبابيس جراحية. يُغلق الشق بدقة لتقليل الندبات وضمان التئام الجروح بشكل سليم.
اعتبارات ما بعد الجراحة في غرفة العمليات
قبل إيقاظ المريض، تُوضع الضمادات. قد تُستخدم ضمادة ضاغطة في البداية للمساعدة في تقليل التورم والكدمات. ثم يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة بعد خروجه من التخدير.
يتطلب التنفيذ الناجح لكلٍّ من كشط العظام أو قطع العظم مهارةً تقنيةً، بالإضافة إلى فهمٍ عميقٍ للتشريح الجراحي، وتخطيطٍ دقيق، والقدرة على تعديل الخطة بناءً على نتائج العملية. وتُعدّ خبرة الجراح في إجراء عمليات كشط العظام، وخاصةً نحت الجبهة، عاملاً أساسياً في تحقيق أفضل النتائج وتقليل المضاعفات.
الرعاية والتعافي بعد الجراحة: إدارة عملية الشفاء
تُعد فترة ما بعد الجراحة مرحلةً حاسمةً في التعافي من عملية نحت الجبهة. ويختلف الجدول الزمني والتحديات بناءً على ما إذا كان قد تم إجراء كشط العظام أو قطع العظم، حيث يتطلب قطع العظم عادةً فترة تعافي أطول وأكثر كثافة.
فترة ما بعد الجراحة مباشرة
بعد الجراحة مباشرةً، سيشعر المرضى بتورم وكدمات وانزعاج في الجبهة وفروة الرأس. سيتم إعطاء مسكنات للألم لتخفيف الانزعاج. غالبًا ما يُوضع ضمادة على الرأس لتوفير ضغط لطيف وتقليل التورم. ستبقى أنابيب التصريف، في حال تركيبها، في مكانها ليوم أو يومين لجمع أي سوائل أو دم بعد الجراحة.
قد يتمكن المرضى الذين يخضعون لاستئصال العظم من العودة إلى منازلهم في نفس اليوم أو البقاء ليلة واحدة في المستشفى. أما في حالة قطع العظم، فمن الشائع البقاء في المستشفى ليلة أو عدة ليالٍ لمراقبة المضاعفات المحتملة، مثل النزيف المفرط أو التورم أو مشاكل الجيب الجبهي.
التعامل مع التورم والكدمات
التورم والكدمات أمر شائع بعد عملية نحت الجبهة، وقد يكونان ملحوظين للغاية. يبلغ التورم ذروته عادةً خلال أول 48-72 ساعة، ثم يخف تدريجيًا خلال الأسابيع التالية. قد تظهر الكدمات في البداية حول العينين، وقد تنتشر على طول الوجه قبل أن تختفي. تشمل استراتيجيات التعامل مع التورم والكدمات ما يلي:
- ارتفاع الرأس: يساعد إبقاء الرأس مرتفعًا، حتى أثناء النوم، على تقليل التورم من خلال تعزيز تصريف السوائل.
- الكمادات الباردة: إن وضع كمادات باردة على الجبهة والمناطق المحيطة بها (مع تجنب الضغط المباشر على الشق) يمكن أن يساعد على تضييق الأوعية الدموية وتقليل التورم والكدمات في الأيام الأولى.
- الأدوية: يمكن أن تساعد الأدوية المضادة للالتهابات (التي يصفها الجراح) في تقليل التورم.
يستغرق شفاء التورم والكدمات وقتًا، ويجب على المرضى الاستعداد لاختلاف مظهرهم عن النتيجة النهائية لعدة أسابيع أو حتى أشهر. قد يستمر التورم الكبير لمدة 3-4 أسابيع، بينما يستغرق التورم الخفيف المتبقي عدة أشهر أخرى ليختفي تمامًا.
إدارة الألم
من المتوقع الشعور بعدم الراحة بعد الجراحة. سيصف الطبيب مسكنات للألم للسيطرة على هذا الشعور. يختلف مستوى الألم، لكن قطع العظم عادةً ما ينطوي على ألم أكبر بعد الجراحة بسبب التلاعب بالعظام بشكل أكبر. يمكن لمعظم المرضى الانتقال من مسكنات الألم الموصوفة طبيًا إلى مسكنات الألم المتاحة دون وصفة طبية في غضون أسبوع أو أسبوعين.
العناية بالشقوق الجراحية
العناية الجيدة بالشق الجراحي ضرورية لالتئام الجروح بشكل جيد وتقليل الندبات. سيقدم الجراح تعليمات محددة حول كيفية تنظيف الشق الجراحي وما إذا كان ينبغي وضع أي مراهم. عادةً ما تُزال الغرز أو الدبابيس بعد أسبوع إلى أسبوعين من الجراحة. من الشائع الشعور بالحكة على طول خط الشق أثناء التئامه.
الخدر والتنميل
يُعدّ التنميل في الجبهة وفروة الرأس حالة شائعة جدًا بعد كشط العظام وقطع العظم، وذلك بسبب تمزق أو تمدد مؤقت للأعصاب الصغيرة التي تُغذي المنطقة بالإحساس. قد يُعاني المرضى أيضًا من تنميل، وهو شعور بوخز خفيف، مع بدء تجدد الأعصاب. وبينما يعود الإحساس عادةً تدريجيًا على مدار عدة أشهر، من المُحتمل حدوث درجة من التنميل الدائم في مناطق مُعينة، خاصةً على طول خط الشق. أما في حالة قطع العظم، فيُتوقع حدوث تنميل في الجبهة أسفل الشق بسبب ارتفاع السديلة. عادةً ما يعود الإحساس، ولكن قد يستغرق الأمر عدة أشهر.
قيود النشاط
سيحتاج المرضى إلى الحد من أنشطتهم خلال فترة التعافي الأولية. يجب تجنب الأنشطة الشاقة، ورفع الأثقال، والأنشطة التي تزيد من ضغط الدم لعدة أسابيع لتقليل التورم وخطر النزيف أو مضاعفات الجرح. سيقدم الجراح إرشادات محددة حول متى يكون من الآمن استئناف الأنشطة العادية، وممارسة الرياضة، والعمل.
الجدول الزمني للاسترداد
يختلف الجدول الزمني للتعافي بين حلاقة العظام وقطع العظم:
- حلاقة العظام: غالبًا ما يتمكن المرضى من العودة إلى ممارسة أعمال خفيفة وغير شاقة خلال أسبوع إلى أسبوعين. أما الأنشطة الأكثر شاقة، فيمكن استئنافها عادةً خلال 4-6 أسابيع. مع أن التورم الأولي يزول بسرعة نسبية، إلا أن التورم الخفيف قد يستمر لبضعة أشهر.
- قطع عظم الجبهة: عادةً ما تكون فترة التعافي أطول. قد يحتاج المرضى إلى إجازة من العمل لمدة تتراوح بين أسبوعين وأربعة أسابيع، حسب طبيعة عملهم. عادةً ما تُمنع الأنشطة الشاقة لمدة تتراوح بين ستة وثمانية أسابيع. يستغرق التورم والكدمات الملحوظة وقتًا أطول للشفاء، وقد يستغرق ظهور الشكل النهائي عدة أشهر مع شفاء العظم وزوال التورم تمامًا.
التعافي على المدى الطويل والنتائج النهائية
تزداد النتائج النهائية لعملية نحت الجبهة وضوحًا مع زوال التورم وشفاء العظم. أما في حالة قطع العظم، فقد يستغرق التئام العظم بالكامل عدة أشهر. ويستمر تحسّن شكل الجبهة خلال هذه الفترة. والنتيجة على المدى الطويل هي جبهة أكثر نعومة وأنوثة، متناسقة مع باقي ملامح الوجه. تُعد مواعيد المتابعة الدورية مع الجراح ضرورية لمراقبة الشفاء، ومعالجة أي مشاكل، وتقييم النتيجة النهائية.
من الضروري أن يتحلى المرضى بالصبر خلال فترة التعافي، وأن يدركوا أن النتيجة الجمالية النهائية لن تظهر فورًا. قد يكون التورم والكدمات مزعجين، لكنهما مؤقتان. اتباع تعليمات الجراح بدقة بعد العملية ضروري لتحقيق الشفاء الأمثل وتقليل المضاعفات.
المخاطر والمضاعفات المحتملة: فهم الاحتمالات
كما هو الحال مع أي إجراء جراحي، فإن عملية تحديد شكل الجبهة، سواء كانت نحت العظم أو قطع العظم، تنطوي على مخاطر ومضاعفات محتملة. في حين أن المضاعفات الخطيرة نادرة الحدوث على أيدي جراح متمرس. جراح FFS, يجب أن يكون المرضى على دراية بالاحتمالات. تكون المخاطر أعلى عمومًا في عملية قطع العظم نظرًا لكونها أكثر توغلاً وتتضمن الجيب الجبهي.
المخاطر الجراحية العامة
تعتبر هذه المخاطر شائعة في معظم العمليات الجراحية وليست خاصة بتحديد شكل الجبهة:
- عدوى: يُعدّ الالتهاب خطرًا عند إجراء شق. تشمل علامات الالتهاب زيادة الألم، والاحمرار، والتورم، والسخونة، وتصريف القيح. تتطلب الالتهابات عناية طبية فورية وعلاجًا بالمضادات الحيوية. في الحالات الشديدة، قد يكون التصريف الجراحي ضروريًا.
- النزيف (الورم الدموي): قد يؤدي النزيف المفرط تحت الجلد إلى تجمّع دموي. قد يزول الورم الدموي الصغير تلقائيًا، أما الأكبر فقد يتطلب تصريفًا جراحيًا.
- المصل: الورم المصلي هو تجمع لسائل شفاف تحت الجلد. وكما هو الحال مع الأورام الدموية، قد يزول الورم المصلي الصغير تلقائيًا، بينما قد يتطلب الورم الأكبر شفطًا (سحب السائل بإبرة).
- مضاعفات التخدير: تشمل المخاطر المرتبطة بالتخدير العام ردود فعل عكسية للأدوية، أو مشاكل تنفسية، أو أمراض قلبية وعائية. ويتم الحد من هذه المخاطر بإجراء تقييم طبي شامل قبل الجراحة، ووجود طبيب تخدير خبير.
- ضعف التئام الجروح: يمكن لعوامل مثل التدخين أو سوء التغذية أو الحالات الطبية الأساسية أن تؤثر على التئام الجروح، مما قد يؤدي إلى تأخر التئامها أو انفصال الجروح أو ندبات أوسع.
المخاطر الخاصة بإجراء كشط العظام (النوع الأول)
على الرغم من أن مخاطر إزالة العظام أقل عمومًا من قطع العظم، إلا أن إزالة العظام لها مضاعفاتها المحتملة المحددة:
- الاستئصال الزائد: إن حلاقة الكثير من العظام يمكن أن تؤدي إلى منطقة مسطحة أو مقعرة بشكل مفرط، أو الأمر الأكثر خطورة، ثقب الجدار الأمامي للجيب الجبهي.
- اضطرابات العظام: قد يؤدي إزالة العظم بشكل غير متساوٍ إلى ظهور علامات واضحة أو مخالفات تحت الجلد. قد لا تكون المخالفات البسيطة مرئية، بينما قد تكون المخالفات الكبيرة غير مرضية جماليًا، وقد تتطلب جراحة تصحيحية.
- إصابة الأعصاب: كما ذُكر في قسم التشريح، فإن الأعصاب فوق الحجاجية وفوق البكرية معرضة للخطر أثناء التشريح وتقويم العظام. قد تؤدي الإصابة إلى خدر مؤقت أو دائم أو تغير في الإحساس في الجبهة وفروة الرأس.
- تصحيح غير كاف: إذا كان التقوس الأمامي أكثر أهمية مما تم تقييمه في البداية أو كان العظم فوق الجيب الأنفي أرق مما كان متوقعًا، فقد لا يحقق حلاقة العظام المستوى المطلوب من التأنيث، مما قد يتطلب إجراءً ثانويًا (ربما قطع العظم).
المخاطر الخاصة بإجراء قطع عظم الجبهة (النوع 3)
تحمل عملية قطع العظم مستوى مخاطر أعلى في المقام الأول بسبب التلاعب بالعظام، وكشف الجيب الجبهي، واستخدام الأجهزة:
- مضاعفات الجيب الجبهي: هذا مجالٌ مثيرٌ للقلق. تشمل المخاطر:
- عدوى الجيوب الأنفية: قد تحدث عدوى في الجيب الجبهي إذا دخلت البكتيريا أثناء الجراحة أو إذا لم يُعالَج الجيب بشكل صحيح. قد تكون عدوى الجيوب الأنفية مؤلمة، وفي حالات نادرة، قد تنتشر إلى الأنسجة المحيطة.
- تجويف مخاطي: الكيس المخاطي هو تورم يشبه الكيس، ممتلئ بالمخاط، قد يتشكل إذا سُدّ مسار تصريف الجيب الأنفي الأمامي بعد الجراحة. يمكن أن يتضخم الكيس المخاطي مع مرور الوقت، مسببًا الألم والضغط، وقد يتطلب تصريفًا جراحيًا أو إزالته.
- تسرب السائل الدماغي الشوكي: على الرغم من ندرة حدوث تمزق في الجافية أثناء العملية، إلا أنه قد يؤدي إلى تسرب السائل النخاعي (CSF). يُعد تسرب السائل النخاعي من المضاعفات الخطيرة التي قد تؤدي إلى التهاب السحايا (التهاب الأغشية المحيطة بالدماغ والحبل الشوكي). تشمل أعراضه إفرازات أنفية شفافة ومائية (إذا كان التسرب يصل إلى الأنف عبر الجيوب الأنفية) أو صداعًا مستمرًا. يُعد التشخيص والعلاج الفوري، والذي قد يشمل إصلاحًا جراحيًا لتمزق الجافية، أمرًا ضروريًا.
- مضاعفات الأجهزة:
- عدوى: يمكن أن تصاب الصفائح والبراغي المصنوعة من التيتانيوم المستخدمة في التثبيت بالعدوى، مما يتطلب العلاج بالمضادات الحيوية أو، في بعض الحالات، الإزالة الجراحية للأجهزة.
- التلمس: في الأشخاص ذوي البشرة الرقيقة، قد يكون من الممكن لمس هذه القطعة المعدنية تحت الجلد. ورغم أنها عادةً ما تكون غير مرئية، إلا أنها قد تُسبب إزعاجًا لبعض المرضى، ويمكن النظر في إزالتها بعد اكتمال التئام العظام (عادةً بعد 6-12 شهرًا).
- الهجرة أو التخفيف: على الرغم من ندرة حدوث ذلك مع تقنيات التثبيت الحديثة، إلا أن الصفائح والبراغي قد تتراخى أو تتحرك، مما يتطلب إجراء جراحة تصحيحية.
- مضاعفات التئام العظام:
- غير نقابي: في حالات نادرة، قد يفشل الجزء العظمي المُعاد وضعه في الالتئام بشكل صحيح، مما يؤدي إلى "عدم الاتحاد". وقد يتطلب هذا إجراء جراحة أخرى لتعزيز التئام العظام.
- سوء الاتحاد: قد يلتئم جزء العظم في وضع غير مرغوب فيه، مما يؤدي إلى عدم انتظام الشكل.
- المخالفات الكنتورية: على الرغم من التخطيط والتنفيذ الدقيق، يمكن أن تحدث مخالفات دقيقة في الشكل بعد قطع العظم، مما قد يتطلب إجراءات مراجعة بسيطة لتحسين الشكل.
- إصابة الأعصاب: كما هو الحال مع كشط العظام، فإن العصبان فوق الحجاجي وفوق البكري معرضان للخطر. إضافةً إلى ذلك، فإن فروع العصب الوجهي التي تتحكم بحركة الجبهة معرضة للخطر أيضًا، مع أن الضعف المؤقت أو عدم التناسق أكثر شيوعًا من الشلل الدائم.
- الألم المستمر: يعد الألم المزمن في منطقة الجبهة من المضاعفات النادرة ولكن المحتملة بعد عملية قطع العظم.
- النتيجة الجمالية غير المرغوب فيها: رغم أن الهدف هو تأنيث العملية، إلا أن هناك دائمًا خطر ألا تلبي النتيجة الجمالية توقعات المريضة تمامًا، حتى لو نجحت الجراحة من الناحية التقنية. وهذا يُبرز أهمية التوقعات الواقعية والتواصل الواضح مع الجرّاح خلال مرحلة التخطيط.
مناقشة هذه المخاطر والمضاعفات المحتملة بالتفصيل مع المريض أثناء الاستشارة أمرٌ بالغ الأهمية للحصول على موافقة مستنيرة. مع أن هذه القائمة قد تبدو طويلة، إلا أن معدل حدوث المضاعفات الخطيرة منخفضٌ لدى الجراحين ذوي الخبرة. يتخذ الجراح احتياطاتٍ عديدةً للحد من هذه المخاطر في كل خطوة من خطوات العملية.
اختيار المريض وتوقعاته: ضمان الملاءمة الجيدة
اختيار المرشحين المناسبين لعملية تجميل الجبهة وتلبية توقعات المرضى لا يقل أهمية عن التقنية الجراحية نفسها. ليس كل من يسعى لتأنيث الجبهة مرشحًا مثاليًا للجراحة، لذا فإن ضمان التوافق بين أهداف المريض وما يمكن أن تحققه الجراحة فعليًا أمر بالغ الأهمية لرضا المريض.
المرشحون المثاليون
عادةً ما يتشارك المرشحون المثاليون لتحديد شكل الجبهة في جراحة إزالة الشعر بالليزر، سواء من أجل إزالة العظام أو قطع العظم، في عدة خصائص:
- الصحة البدنية الجيدة: يجب أن يتمتع المرضى بصحة عامة جيدة لتحمل الجراحة والتخدير. كما يجب السيطرة على الحالات الطبية الكامنة التي قد تزيد من مخاطر الجراحة أو إدارتها بشكل مناسب.
- غير مدخن: يُعيق التدخين التئام الجروح بشكل كبير ويزيد من خطر حدوث مضاعفات. وكثيرًا ما يُطلب من المرضى الإقلاع عن التدخين قبل الجراحة بوقت كافٍ.
- توقعات واقعية: ينبغي أن يكون لدى المرضى فهم واضح وواقعي لما يمكن أن يحققه تحديد الجبهة وحدوده. وينبغي أن يدركوا أن الهدف هو تأنيث الوجه، وليس بالضرورة تحقيق مظهر مثالي أو مختلف تمامًا.
- الاستعداد النفسي: ينبغي أن يكون المرضى مستقرين نفسيًا وأن يخضعوا للجراحة لأسباب شخصية وراحة بال، وليس بسبب ضغوط خارجية. تُسهم الصورة الذاتية الإيجابية وتقبل عملية التعافي في تحقيق رضا أكبر.
- الملاءمة التشريحية: كما تمت مناقشته على نطاق واسع، يجب أن يكون التشريح العظمي الأساسي، وخاصة النتوء الجبهي والجيوب الأنفية الأمامية، مناسبًا للتقنية المختارة لتحقيق نتيجة مهمة وآمنة.
تحديد التوقعات الواقعية
تقع على عاتق الجرّاح مسؤولية مناقشة النتيجة المتوقعة من عملية نحت الجبهة مع المريضة بشكل شامل، بناءً على تشريحها الخاص. ويشمل ذلك:
- مراجعة فحوصات التصوير المقطعي المحوسب: إظهار صور الأشعة المقطعية للمريض وشرح كيفية تأثير تشريحه على النهج الجراحي ودرجة التخفيض الممكنة.
- مناقشة التقنية المختارة: - شرح واضح لسبب التوصية بإزالة العظام أو قطع العظم بالنسبة لهم، وتفصيل الإجراء، وتسليط الضوء على النتائج المتوقعة والقيود الخاصة بهذه التقنية المحددة.
- الوسائل البصرية: استخدام الصور قبل الجراحة والتصوير ثلاثي الأبعاد أو برامج التحويل (مع التحذير من أن التحويل هو محاكاة وليس ضمانًا للنتيجة) لمساعدة المريض على تصور التغييرات المحتملة بعد الجراحة.
- مناقشة عملية الاسترداد: توفير نظرة عامة واقعية على جدول التعافي، والتورم المتوقع، والكدمات، وعدم الراحة، والقيود المفروضة على النشاط.
- مراجعة المخاطر والمضاعفات المحتملة: ضمان فهم المريض بشكل كامل للمخاطر المحتملة المرتبطة بالإجراء المختار.
يجب أن يدرك المرضى أنه على الرغم من أن تحديد شكل الجبهة قد يُحسّن مظهرها بشكل كبير، إلا أنه قد لا يُزيل تمامًا جميع علامات السمات الذكورية السابقة، كما أنه لا يُغيّر بنية العظام الكامنة بما يتجاوز ما هو ممكن جراحيًا وآمن. قد تستمر بعض التفاوتات الطفيفة أو المخالفات الطفيفة. الهدف هو تحسين ملحوظ نحو شكل أكثر أنوثة، يتناغم مع بقية ملامح الوجه الأنثوية.
أهمية اختيار جراح FFS ذو الخبرة
يُعدّ نحت الجبهة، وخاصةً قطع العظم، إجراءً تقنيًا يتطلب معرفةً متخصصةً بتشريح الوجه وخبرةً واسعةً في جراحة الوجه والجمجمة والتجميل. يُعدّ اختيار جراح ذي خبرةٍ واسعةٍ في إجراء عمليات نحت الجبهة، وخاصةً نحت الجبهة، أمرًا بالغ الأهمية لتحسين النتائج وتقليل المضاعفات. سيتمكن الجراح المتمرس من تقييم تشريح المريض بدقة، واختيار التقنية المناسبة، وتنفيذ الجراحة بدقة، وإدارة المضاعفات المحتملة بفعالية. ينبغي على المرضى البحث في مؤهلات جراحهم وخبراتهم، والاطلاع على صورٍ قبل وبعد لمرضاهم السابقين لاكتساب الثقة في قدراتهم.
يعد اختيار المريض بشكل فعال والتواصل الواضح والصادق فيما يتعلق بالتوقعات أمرًا أساسيًا لتحقيق مستويات عالية من رضا المرضى في تحديد شكل الجبهة.
النتائج طويلة المدى والمتابعة: الرحلة مستمرة
لا تنتهي رحلة تجميل الجبهة بمغادرة المريض غرفة العمليات أو حتى بعد فترة النقاهة الأولية. فالنتائج طويلة الأمد ومواعيد المتابعة الدورية جوانب مهمة من العملية.
تطور النتائج بمرور الوقت
بينما يظهر الانخفاض الأولي في بروز الجبهة فورًا بعد الجراحة (وإن كان مُخفىً بالتورم)، يستمر الشكل النهائي للجبهة في التحسن على مدار عدة أشهر مع زوال التورم تمامًا، وفي حالة قطع العظم، مع التئام العظم وإعادة تشكيله. ستحدث تغيرات طفيفة في الشكل وتماسك الأنسجة الرخوة. يجب على المرضى التحلي بالصبر وإتاحة الوقت الكافي لظهور النتائج الكاملة.
الحاجة المحتملة لإجراء جراحة مراجعة
في حين أن الغالبية العظمى من المرضى راضون عن نتائج جراحة تحديد الجبهة الأولية التي أجراها جراح خبير، إلا أن هناك احتمالًا ضئيلًا للنظر في إجراء جراحة مراجعة في بعض الحالات. قد تشمل أسباب المراجعة ما يلي:
- تصحيح غير كاف: إذا لم يكن التخفيض الأولي كبيرا كما هو مرغوب أو متوقع.
- المخالفات الكنتورية: إذا كانت هناك خطوات ملموسة أو انخفاضات أو عدم تناسق مزعجة من الناحية الجمالية.
- مشاكل الأجهزة (بعد قطع العظم): إذا أصيبت الأجهزة بالعدوى، أو أصبحت ملموسة، أو تسبب عدم الراحة بعد التئام العظام.
- المضاعفات: معالجة المضاعفات مثل وجود كيس مخاطي مستمر أو مشكلة تأخر التئام العظام.
غالبًا ما تكون جراحة تصحيح شكل الجبهة أكثر تعقيدًا من الإجراء الأساسي نظرًا لتغيرات التشريح والنسيج الندبي. الحاجة إلى المراجعة قليلة نسبيًا، ولكن من الضروري أن يكون المرضى على دراية بها. من الضروري إجراء مناقشة شاملة بين المريض والجراح لتحديد مدى ضرورة المراجعة وما يمكن تحقيقه فعليًا.
مواعيد المتابعة المجدولة
مواعيد المتابعة الدورية مع الجرّاح ضرورية طوال فترة التعافي وما بعدها. تتيح هذه المواعيد للجرّاحين ما يلي:
- مراقبة التئام الجروح ومواقع الشقوق.
- تقييم مدى حل التورم والكدمات.
- تقييم شفاء العظام (بعد قطع العظم).
- معالجة أي مخاوف أو أسئلة لدى المريض.
- راقب أي علامات تشير إلى حدوث مضاعفات.
- تقييم النتيجة الجمالية ومناقشة الخطوات الإضافية إذا لزم الأمر.
عادةً ما تُحدد مواعيد المتابعة الأولية بشكل متكرر في الأسابيع التي تلي الجراحة مباشرةً. مع تقدم الشفاء، يقل تواتر المواعيد. كما أن المتابعة طويلة الأمد، والتي قد تمتد لسنوات بعد الجراحة، قد تكون مفيدة لضمان ثبات النتيجة ومعالجة أي مشاكل متأخرة.
استقرار النتيجة
بمجرد شفاء العظم واستقرار الأنسجة الرخوة، تُعتبر نتائج نحت الجبهة مستقرة ودائمة. يُشكّل العظم المُعاد تشكيله أو وضعه محيط الجبهة الأنثوي الجديد. وبينما تستمر عملية الشيخوخة الطبيعية في التأثير على الجلد والأنسجة الرخوة مع مرور الوقت، فإن البنية العظمية الأساسية تتغير بشكل دائم.
إن النجاح الطويل الأمد لعملية تحديد الجبهة هو شهادة على التخطيط الدقيق وتنفيذ الإجراء الجراحي والالتزام الدؤوب من قبل المريض بتعليمات الرعاية بعد الجراحة.
الخلاصة: اختيار الطريق إلى جبهة أنثوية
إن تحديد الجبهة هو عنصر قوي ومحول في جراحة تأنيث الوجهيؤثر ذلك بشكل كبير على تصور الفرد لجنسه. يُعدّ الاختيار بين كشط العظام (النوع الأول) وقطع عظم الجبهة (النوع الثالث) قرارًا جراحيًا حاسمًا، لا يعتمد على التفضيل فحسب، بل على التشريح المعقد والفريد للعظم الجبهي لكل مريض والجيب الجبهي الذي يعلوه.
كشط العظام، وهي تقنية أقل تدخلاً، مناسبة للأشخاص الذين يعانون من بروز أمامي خفيف إلى متوسط، وسماكة عظمية كافية أمام جيب أمامي صغير أو غائب. توفر هذه التقنية تعافيًا أسرع ومستوى مخاطر أقل. إلا أن محدوديتها تكمن في عدم قدرتها على معالجة البروز الأمامي الكبير الناتج عن كبر حجم الجيب الأمامي، أو تحقيق إعادة تشكيل جوهرية لحواف فوق الحجاج البارزة.
يُعدّ قطع عظم الجبهة، على الرغم من كونه أكثر توغلاً، تقنيةً ضروريةً للمرضى الذين يعانون من بروز أمامي متوسط إلى شديد، خاصةً عندما يُملي جيب أمامي كبير بروزه للخارج. يسمح هذا الإجراء بتقليص وإعادة تشكيل العظام بشكل كبير، مما يُتيح درجةً أكبر من التأنيث والقدرة على معالجة الحواف فوق الحجاجية البارزة بفعالية. ومع ذلك، فإن هذه الإمكانية المُحسّنة تأتي مع فترة نقاهة أطول ومستوى مخاطر أعلى، بما في ذلك المضاعفات المحتملة المتعلقة بالجيب الجبهي وشفاء العظام.
تُعدّ خبرة الجراح في تفسير نتائج التصوير قبل الجراحة، وخاصةً التصوير المقطعي المحوسب، أساسيةً في تحديد التقنية الأنسب لكل مريض. يُشكّل هذا التقييم التشريحي، إلى جانب الفهم الدقيق للأهداف الجمالية للمريض وقدرته على تحمّل المخاطر، أساس الخطة الجراحية المُخصّصة لكل مريض.
يتطلب تحديد شكل الجبهة، بغض النظر عن التقنية المستخدمة، تنفيذًا جراحيًا دقيقًا، واهتمامًا دقيقًا بالتفاصيل التشريحية، وعناية فائقة بعد العملية. ورغم وجود مخاطر ومضاعفات محتملة لكلا العمليتين، إلا أنه يتم تقليلها إلى أدنى حد على يد جراح خبير في جراحة تجميل الجبهة.
في نهاية المطاف، يهدف نحت الجبهة إلى خلق شكل جبهة ناعم ومتناسق وأنثوي، يُعزز جمال الوجه بشكل عام، ويساهم في رحلة المريض نحو تأكيد الذات. من خلال فهم الاختلافات الجوهرية بين كشط العظام وقطع العظم، ودواعي كل منهما، والمخاطر المرتبطة بهما وفترة التعافي، يمكن لكل من الجراحين والمريضات اتخاذ قرارات مدروسة تؤدي إلى نتائج آمنة وجمالية في تأنيث الجبهة. إن رحلة الحصول على جبهة أنثوية هي جهد تعاوني بين جراح ماهر ومريضة مطلعة، يعملان معًا لتحقيق نتائج ثورية.
يزور ملف Dr.MFO Instagram لرؤية تحولات المريض الحقيقية! احصل على لمحة من النتائج المذهلة التي تم تحقيقها من خلال علاج الوجه جراحة التأنيث وغيرها من الإجراءات. يعرض الملف الشخصي الصور قبل وبعد التي تبرز الدكتور MFOخبرة ورؤية فنية في خلق نتائج جميلة ذات مظهر طبيعي.
هل أنت مستعد لاتخاذ الخطوة التالية في رحلتك؟ الجدول الزمني أ استشارة مجانية مع الدكتور MFO ( أفضل جراح تجميل الوجه من أجلك) اليوم. أثناء الاستشارة، يمكنك مناقشة أهدافك، وطرح أي أسئلة قد تكون لديك، ومعرفة المزيد حول كيفية الدكتور MFO يمكن أن تساعدك على تحقيق المظهر المطلوب. لا تتردد في الاستفادة من هذه الفرصة المجانية لاستكشاف الخيارات المتاحة أمامك ومعرفة ما إذا كان الدكتور MFO هو المناسب لك.










