Féminisation faciale La chirurgie faciale (FFS) est un ensemble d'interventions complexes et hautement personnalisées visant à modifier les traits du visage pour créer une apparence plus féminine. Parmi ces interventions, le remodelage du front est l'une des plus efficaces, car le front est un indicateur majeur de la perception du genre en raison des différences inhérentes à la structure osseuse sous-jacente. Une arcade sourcilière proéminente et un front incliné vers l'avant sont généralement considérés comme des traits masculins, tandis qu'un front plus lisse et plus vertical est associé à la féminité. Une intervention réussie sur le front peut modifier radicalement le profil du visage et contribuer significativement à une esthétique harmonieuse et féminine.
En tant que chirurgien spécialisé en féminisation faciale, j'aborde le remodelage du front avec une planification méticuleuse et une connaissance approfondie de l'anatomie complexe de l'os frontal et de ses liens avec les structures sous-jacentes essentielles. L'objectif n'est pas seulement de réduire la projection, mais de créer un contour harmonieux et naturel qui s'intègre parfaitement au reste du visage. Pour y parvenir, il est nécessaire de choisir la technique chirurgicale appropriée, principalement entre deux méthodes distinctes : rasage des os, également connu sous le nom de contouring de type 1, et du front ostéotomie, souvent appelé contouring de type 3.
La décision entre ces deux options techniques La prise en charge est primordiale et dépend de l'anatomie spécifique du patient, notamment de l'épaisseur de l'os frontal et de la taille et de la position du sinus frontal. Cette discussion abordera les subtilités du rasage osseux et de l'ostéotomie, offrant un aperçu complet du point de vue du chirurgien, examinant les indications, les techniques, les avantages, les inconvénients et les complications potentielles de chaque méthode, et permettant ainsi de comprendre pourquoi une méthode est préférée à une autre pour un patient spécifique.
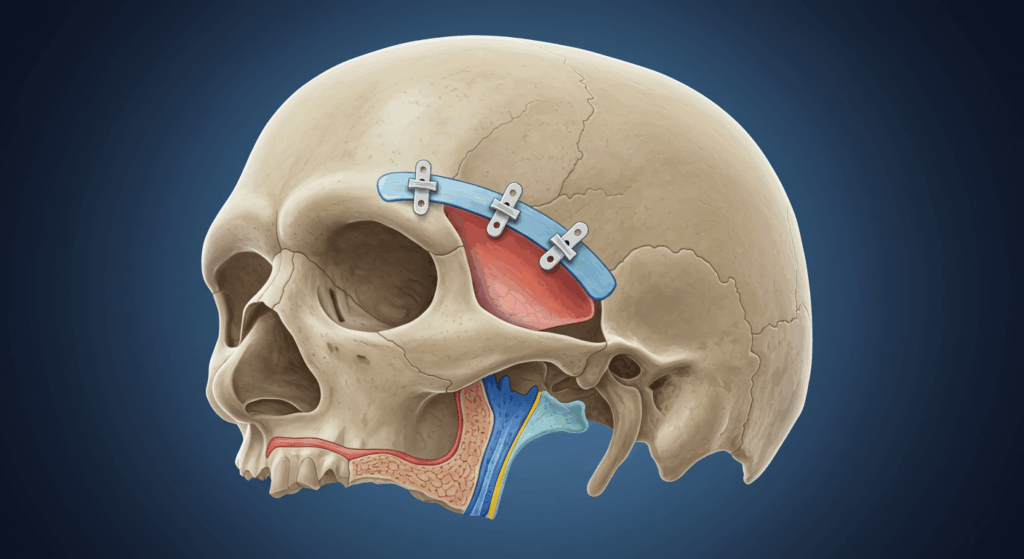
Table des matières
Comprendre le front : anatomie pertinente pour le contouring
Pour comprendre les approches chirurgicales du remodelage du front, il est essentiel d'aborder l'anatomie détaillée de l'os frontal. Ce dernier forme le front et la partie supérieure des orbites. Les principales caractéristiques du remodelage du front sont les suivantes :
La glabelle et les rebords supraorbitaires
La glabelle est la zone lisse et triangulaire du front, située au-dessus de l'arête du nez et entre les sourcils. Chez les individus aux traits masculins, la glabelle fait souvent partie d'une arcade sourcilière proéminente. Les rebords supra-orbitaires sont les arcades osseuses qui forment le bord supérieur des orbites. Sur les fronts masculins, ces rebords peuvent être plus épais et projetés plus en avant que sur les fronts féminins. Le degré de projection de la glabelle et des rebords supra-orbitaires est un objectif primordial de la féminisation.
bossage frontal
Le bossage frontal désigne la proéminence ou la projection vers l'avant de l'os du front, notamment dans la région supra-orbitaire (au-dessus des yeux). L'intensité et la localisation de ce bossage varient considérablement d'un individu à l'autre. L'atténuation de ce bossage est un objectif essentiel du remodelage du front.
Le sinus frontal
L'os frontal contient essentiellement les sinus frontaux, des cavités remplies d'air situées à l'intérieur de l'os, généralement situées derrière la partie centrale inférieure du front, et s'étendant souvent vers le haut. La taille et l'étendue des sinus frontaux sont très variables. Il est important de comprendre leur position et leur taille. essentiel pour la planification chirurgicale, car elle impacte significativement la faisabilité du rasage osseux et nécessite une ostéotomie lorsque le sinus est volumineux et contribue à la bosse frontale. La paroi antérieure du sinus frontal est l'os qui forme la surface externe du front dans cette région. La paroi postérieure sépare le sinus du contenu intracrânien (le cerveau et ses enveloppes).
Épaisseur et couches osseuses
L'os frontal, comme les autres os du crâne, est composé de plusieurs couches. Il comprend une table externe (la couche externe), une table interne (la couche interne faisant face au cerveau) et une couche d'os spongieux appelée diploë, prise en sandwich entre elles. L'épaisseur de l'os frontal varie sur le front et selon les individus. L'épaisseur de la table externe, notamment au niveau du sinus frontal, détermine la quantité d'os pouvant être retirée en toute sécurité lors du rasage osseux sans pénétrer dans la cavité sinusienne.
Structures adjacentes importantes
Autour de l'os frontal se trouvent des structures vitales qui doivent être protégées pendant l'intervention. Il s'agit notamment des nerfs supra-orbitaires et supratrochléaires (branches du nerf trijumeau qui assurent la sensibilité du front et du cuir chevelu), des vaisseaux sanguins (alimentant le cuir chevelu et le front) et de la dure-mère (la membrane externe résistante qui recouvre le cerveau), située juste en dessous de la table crânienne interne. Une lésion de ces structures peut entraîner des complications telles qu'un engourdissement, des saignements, voire une fuite de liquide céphalorachidien (LCR).
Une compréhension approfondie de ces éléments anatomiques, notamment de la relation entre la bosse frontale, les rebords supraorbitaires, la taille du sinus frontal et l'épaisseur de la table externe, constitue la base du choix de la technique chirurgicale appropriée pour la féminisation du front. L'imagerie préopératoire, notamment la tomodensitométrie (TDM), est indispensable pour cartographier précisément ces structures et planifier l'approche chirurgicale.
Rasage des os : contour du front de type 1
Le rasage osseux, souvent appelé remodelage du front de type 1, est la moins invasive des deux principales techniques de réduction des bosses frontales. Cette méthode consiste à réduire soigneusement l'épaisseur de l'os frontal à l'aide d'instruments chirurgicaux spécialisés.
Candidats idéaux pour le rasage des os
Le rasage osseux convient aux patients qui présentent une bosse frontale minime à modérée et, surtout, qui ont un os frontal suffisamment épais antérieur au sinus frontalCette technique est particulièrement efficace lorsque la cause principale de la proéminence du front est simplement un os plus épais, plutôt qu'un bombement externe dû à un sinus frontal sous-jacent volumineux. Lorsque le sinus frontal est petit ou absent, le rasage osseux permet souvent d'obtenir une réduction et un contour satisfaisants.
Les patients présentant une proéminence importante de l'arcade sourcilière, principalement due à un os épais au-dessus d'un sinus frontal petit ou en retrait, sont également de bons candidats. Un scanner est essentiel pour confirmer que l'épaisseur osseuse au-dessus du sinus est suffisante pour permettre un rasage sûr et efficace. Si la table externe de l'os frontal au-dessus du sinus est fine, un rasage agressif risquerait de perforer la cavité sinusale, ce qui est indésirable.
La technique chirurgicale du rasage osseux
L'intervention est généralement réalisée sous anesthésie générale. L'accès à l'os frontal se fait généralement par une incision coronale. Cette incision est pratiquée derrière la ligne frontale, d'une oreille à l'autre, permettant au chirurgien de soulever le lambeau de cuir chevelu vers l'avant et d'exposer l'intégralité de l'os frontal. L'avantage d'une incision coronale est que la cicatrice qui en résulte est dissimulée dans les cheveux. Chez les personnes présentant une ligne frontale dégarnie, une incision prétrichiale (pratiquée juste devant la ligne frontale) peut être envisagée pour abaisser simultanément la ligne frontale, mais cela laisse une cicatrice visible à la ligne frontale.
Une fois l'os frontal exposé, le chirurgien utilise des instruments spécialisés, principalement des fraises chirurgicales à grande vitesse (essentiellement des forets médicaux de différentes formes et tailles de tête) et parfois des râpes, pour retirer soigneusement et progressivement les couches osseuses externes. Ces fraises permettent une réduction précise et contrôlée de l'épaisseur osseuse. Le chirurgien travaille méticuleusement pour réduire la proéminence de la glabelle et des rebords supraorbitaires, afin de créer un contour plus lisse et plus arrondi.
Le processus consiste à évaluer soigneusement la quantité d'os à retirer et à vérifier constamment l'épaisseur de l'os restant afin d'éviter toute pénétration dans le sinus frontal ou tout amincissement osseux important pouvant entraîner une fragilisation. Cela nécessite un retour tactile et une compréhension approfondie des données du scanner préopératoire, qui servent de feuille de route chirurgicale indiquant les zones d'épaisseur osseuse variable et l'emplacement du sinus frontal. L'objectif est d'adoucir les bords de la zone rasée en les intégrant harmonieusement à l'os environnant afin d'éviter la formation de bosses ou d'irrégularités palpables.
Avantages du rasage des os
D'un point de vue chirurgical, le rasage osseux offre plusieurs avantages lorsque l'anatomie du patient s'y prête :
- Moins invasif : Comparé à l'ostéotomie, le rasage osseux est une intervention moins lourde. Il n'implique pas de sectionner et de repositionner de larges segments osseux ni de manipuler la cavité du sinus frontal.
- Récupération plus rapide : Les patients bénéficient généralement d'une période de récupération plus rapide après le rasage osseux, grâce au traumatisme chirurgical réduit. Le gonflement et les ecchymoses peuvent être moins importants et disparaître plus rapidement.
- Profil de risque plus faible : En général, le rasage osseux présente un risque de complications plus faible que l'ostéotomie. Les risques liés à la consolidation osseuse, au matériel et à la manipulation directe du sinus frontal sont considérablement réduits, voire éliminés.
- Temps opératoire plus court : Le temps chirurgical pour le rasage osseux est généralement plus court que pour une ostéotomie frontale.
- Pas besoin de fixation interne : Contrairement à l’ostéotomie, le rasage osseux ne nécessite pas l’utilisation de plaques, de vis ou de fils pour stabiliser les segments osseux, évitant ainsi les problèmes potentiels liés au matériel.
Limites du rasage osseux
Malgré ses avantages, le rasage osseux présente des limites importantes qui le rendent inadapté à de nombreux patients nécessitant une féminisation du front :
- Portée limitée de la correction : La principale limitation est que le rasage osseux ne peut réduire la projection que dans la mesure permise par l'épaisseur de la table externe de l'os frontal. au-dessus du sinus frontal. Si la bosse frontale est principalement due à un sinus frontal large et saillant, le rasage de l'os externe ne réduira pas significativement la projection globale sans risquer une perforation du sinus.
- Incapacité à traiter les bosses frontales importantes ou les rebords supraorbitaires proéminents : Lorsque l'arcade sourcilière et la projection du front sont importantes et reliées à un sinus frontal volumineux, le rasage osseux seul ne suffit pas à obtenir une féminisation adéquate. La structure osseuse sous-jacente détermine la réduction maximale réalisable.
- Risque de sur-résection et d'amincissement : Un rasage agressif des zones osseuses fines, notamment au niveau du sinus frontal, peut entraîner une pénétration accidentelle dans la cavité sinusale. Un amincissement excessif de l'os peut également le fragiliser, le rendant potentiellement plus vulnérable aux fractures.
- Potentiel d'irrégularités : Bien qu’une technique méticuleuse minimise ce risque, une élimination osseuse inégale peut potentiellement entraîner de subtiles irrégularités de contour ou des marches palpables sous la peau.
En résumé, le rasage osseux est une excellente technique pour les candidats présentant une bosse frontale minime à modérée et une épaisseur osseuse favorable au niveau du sinus frontal. Cependant, il est crucial d'en comprendre les limites et de déterminer quand une intervention plus importante est nécessaire pour obtenir le résultat esthétique souhaité. La décision repose entièrement sur l'évaluation anatomique préopératoire, principalement par tomodensitométrie.
Ostéotomie du front : remodelage du front de type 3
L'ostéotomie frontale, ou remodelage du front de type 3, est une intervention chirurgicale plus complexe, indiquée chez les patients présentant une bosse frontale importante, notamment lorsque cette proéminence est due à un sinus frontal volumineux ou en saillie vers l'avant, et/ou lorsqu'une réduction significative des rebords supraorbitaires est nécessaire. Cette technique permet un remodelage et une féminisation bien plus importants que le rasage osseux.
Candidats idéaux pour l'ostéotomie du front
Les patients qui bénéficient le plus d'une ostéotomie frontale sont ceux qui présentent une bosse frontale modérée à sévère, souvent associée à un sinus frontal volumineux s'étendant significativement vers l'avant. Ces personnes présentent généralement une arcade sourcilière proéminente qui ne peut être réduite adéquatement par un simple rasage osseux sans compromettre l'intégrité de la paroi du sinus frontal. L'ostéotomie frontale est également la méthode privilégiée lorsqu'un remodelage ou une réduction importante des rebords supra-orbitaires est nécessaire pour obtenir une forme orbitaire plus féminine. Les résultats du scanner, notamment la taille et la position du sinus frontal ainsi que la projection relative de l'arcade sourcilière, sont les principaux critères de candidature à cette intervention.
La technique chirurgicale de l'ostéotomie du front
Similaire au rasage osseux, l'ostéotomie frontale est réalisée sous anesthésie générale et l'accès se fait généralement par une incision coronale ou prétrichiale. Une fois l'os frontal exposé, la principale différence réside dans l'approche. Au lieu de simplement raser la surface, le chirurgien pratique des incisions précises (ostéotomies) dans l'os pour retirer ou repositionner un segment.
Le type le plus courant d'ostéotomie frontale pour féminisation consiste à retirer la paroi antérieure du sinus frontal. Après avoir soigneusement délimité la section osseuse à retirer, à l'aide de mesures et éventuellement d'un gabarit établi lors de la planification préopératoire, le chirurgien utilise des scies spécialisées (comme des scies oscillantes) et des ostéotomes (ciseaux à os) pour pratiquer des incisions dans l'os entourant la paroi antérieure du sinus frontal et s'étendant jusqu'aux rebords supraorbitaires. Le tracé précis de ces incisions est planifié en préopératoire en fonction du contour souhaité et de l'anatomie du patient.
Une fois le segment osseux, englobant souvent la paroi antérieure du sinus frontal et les rebords supraorbitaires, soigneusement retiré, la cavité sinusienne frontale sous-jacente est exposée. Les cloisons osseuses (divisions internes) du sinus contribuant au renflement externe sont soigneusement ébarbées pour créer un contour interne lisse. Le segment osseux retiré est ensuite remodelé sur un champ stérile séparé. Ce remodelage implique souvent une réduction de sa projection, un lissage de sa surface et éventuellement une modification de la forme des rebords supraorbitaires intégrés au segment.
Après remodelage, le segment osseux est réinséré dans la lésion frontale en position en retrait afin de réduire la projection frontale globale. Le segment osseux repositionné est ensuite solidement fixé à l'aide de petites plaques et vis en titane. Ces plaques et vis assurent la stabilité et permettent à l'os de cicatriser dans sa nouvelle position. Dans certains cas, si le segment osseux ne peut pas être remplacé (par exemple, s'il est trop fin ou fragmenté), la lésion frontale peut être reconstruite à l'aide d'un greffon osseux (provenant d'une autre partie du crâne ou d'un substitut synthétique) ou d'un ciment osseux spécialement conçu pour la cranioplastie (reconstruction crânienne). Cependant, l'utilisation de l'os remodelé du patient est souvent la méthode privilégiée, lorsque cela est possible.
Le chirurgien façonne méticuleusement les bords du segment osseux repositionné afin qu'ils se fondent harmonieusement avec l'os natif environnant, utilisant souvent des fraises pour affiner la forme finale et assurer une transition harmonieuse. L'objectif est de créer une courbure frontale douce et féminine.
Avantages de l'ostéotomie frontale
L'ostéotomie frontale offre des avantages significatifs lorsque l'anatomie du patient nécessite une approche plus globale :
- Degré de correction plus élevé : C'est là son principal avantage. L'ostéotomie permet une réduction substantielle des bosses frontales importantes et des rebords supra-orbitaires proéminents, atteignant un niveau de féminisation souvent impossible avec le seul rasage osseux. Elle corrige directement la projection causée par un sinus frontal volumineux.
- Capacité à remodeler les bords supraorbitaires : L'ostéotomie permet une manipulation et un remodelage plus importants des rebords supra-orbitaires, contribuant ainsi de manière significative à la féminisation du contour de l'œil.
- Crée un contour lisse et uniforme : En retirant, en remodelant et en repositionnant un segment d’os, le chirurgien peut créer un contour uniformément lisse et féminin sur le front, même en cas d’irrégularités préexistantes importantes.
- S'attaque au sinus sous-jacent : Bien que la manipulation directe du sinus comporte des risques, il est nécessaire de traiter directement le sinus en retirant sa paroi antérieure lorsque le sinus est la cause principale de la bosse.
Inconvénients de l'ostéotomie frontale
En tant que procédure plus invasive, l’ostéotomie frontale présente également un profil de risque plus élevé et une récupération plus longue :
- Plus invasif : Cette intervention implique la coupe et la manipulation de l'os, l'exposition de la cavité du sinus frontal et la nécessité d'une fixation interne. Elle est donc plus invasive que le rasage osseux.
- Période de récupération plus longue : Les patients subissant une ostéotomie ressentent généralement un gonflement, des ecchymoses et un inconfort plus importants, ce qui entraîne un temps de récupération global plus long par rapport au rasage osseux.
- Risque accru de complications : Les risques associés à l'ostéotomie sont plus nombreux et potentiellement plus graves. Ils incluent des complications liées au sinus frontal (infection, formation de mucocèle, fuite de LCR), à la consolidation osseuse (pseudarthrose, cal vicieux), au matériel de fixation (infection, palpabilité, nécessité de retrait), aux irrégularités de contour, aux lésions nerveuses et aux déchirures durales.
- Potentiel de palpabilité matérielle : Chez les personnes à peau fine, les plaques et vis sous-jacentes utilisées pour la fixation peuvent être palpables à travers la peau, bien que souvent invisibles. Dans de rares cas, le matériel peut s'infecter ou provoquer une gêne et nécessiter son retrait lors d'une intervention ultérieure.
- Risque pour le sinus frontal : L'entrée dans la cavité du sinus frontal pendant une intervention chirurgicale comporte un risque d'infection migratoire dans le sinus, voire intracrânienne si la paroi postérieure du sinus est endommagée. Une technique chirurgicale et des soins postopératoires rigoureux sont essentiels pour minimiser ces risques.
- Risque de fuite de LCR : Bien que rare, il existe un risque de déchirure accidentelle de la dure-mère (enveloppe protectrice du cerveau) lors de l'intervention, en particulier si la paroi postérieure du sinus frontal est très fine ou adhère à la dure-mère. Une déchirure durale peut entraîner une fuite de liquide céphalorachidien (LCR), qui nécessite une reconnaissance et une prise en charge rapides afin de prévenir des complications graves comme la méningite.
Malgré les risques accrus et la convalescence plus longue, l'ostéotomie frontale est souvent la seule solution pour atteindre le niveau de féminisation souhaité chez les patients présentant une bosse frontale importante. La décision de procéder à une ostéotomie est prise après une discussion approfondie des risques et des bénéfices avec le patient, afin de s'assurer qu'il a des attentes réalistes quant au résultat et à la convalescence.

Comparaison du rasage osseux et de l'ostéotomie : le processus décisionnel
Choisir entre le rasage osseux (type 1) et l'ostéotomie frontale (type 3) est peut-être la décision la plus cruciale en matière de remodelage du front et illustre parfaitement l'importance d'une planification chirurgicale individualisée en FFS. Il n'existe pas de solution universelle ; la technique optimale dépend entièrement de l'anatomie spécifique du patient et de ses objectifs chirurgicaux.
La pierre angulaire de ce processus décisionnel est l'évaluation préopératoire, le scanner étant l'outil indispensable. Un scanner haute résolution fournit des images détaillées en coupe de l'os frontal, permettant au chirurgien d'évaluer précisément :
- L'épaisseur de l'os frontal sur tout le front.
- La taille, la forme et l’étendue du sinus frontal.
- Relation entre le sinus frontal et les zones de plus grande bosse frontale et de projection du rebord supraorbitaire.
- L'épaisseur de la paroi antérieure du sinus frontal.
- La relation entre la table interne de l'os frontal et la dure-mère sous-jacente.
Sur la base des résultats de la TDM, le chirurgien peut déterminer si l'épaisseur osseuse au-dessus du sinus frontal est suffisante pour permettre une réduction adéquate par rasage seul (indiquant que le type 1 est faisable) ou si la bosse frontale est principalement due à un sinus frontal large et saillant ou nécessite une réduction du bord supraorbitaire plus importante que celle que le rasage peut fournir (indiquant que le type 3 est nécessaire).
Facteurs clés différenciant la décision
Résumons les principales différences qui guident le choix du chirurgien :
| Fonctionnalité | Rasage des os (type 1) | Ostéotomie du front (type 3) |
| Indications | Protrusion frontale minimale à modérée ; os frontal épais sur le sinus ; sinus frontal petit ou absent. | Protrusion frontale modérée à sévère ; Sinus frontal large/protubérant ; Nécessité d'une réduction importante du rebord supraorbitaire. |
| Mécanisme | Réduction de l'épaisseur osseuse avec des fraises/râpes. | Couper, retirer, remodeler et repositionner un segment osseux ; s'attaquer directement au sinus frontal. |
| Portée de la correction | Limité par l'épaisseur de l'os au niveau du sinus. | Permet une réduction et un remodelage significatifs. |
| caractère invasif | Moins invasif. | Plus invasif. |
| Le temps de récupération | Plus court. | Plus long. |
| Profil de risque | Inférieur. | Plus élevé (notamment risques liés au sinus frontal et à la cicatrisation osseuse). |
| Besoin de matériel | Non. | Oui (plaques et vis pour fixation). |
| Impact sur le sinus frontal | A éviter si possible ; Risque de perforation si l'os est fin. | Directement abordé ; Risque de complications liées aux sinus. |
| Localisation de la cicatrice | Généralement coronaire (derrière la ligne des cheveux) ou pré-trichiale (à la ligne des cheveux). | Généralement coronaire (derrière la ligne des cheveux) ou pré-trichiale (à la ligne des cheveux). |
Chez un patient présentant une bosse frontale légère et un os frontal épais en avant d'un petit sinus, un rasage osseux peut suffire à obtenir un bon résultat, avec un risque moindre et une récupération plus rapide. À l'inverse, un patient présentant une bosse frontale sévère causée par un sinus frontal volumineux et en extension vers l'avant nécessitera une ostéotomie pour obtenir une féminisation significative. Tenter un rasage osseux dans un tel cas serait inefficace et potentiellement dangereux en raison du risque élevé de pénétrer dans la grande cavité sinusienne sans obtenir un contour adéquat.
Le rôle du chirurgien est d'intégrer les résultats anatomiques du scanner aux objectifs esthétiques et à la tolérance au risque du patient. Une discussion approfondie avec le patient sur les avantages et les inconvénients de chaque technique, en fonction de son anatomie spécifique, est essentielle pour obtenir un consentement éclairé et définir des attentes réalistes. Si certains patients préfèrent l'option moins invasive du rasage osseux, il incombe au chirurgien d'expliquer lorsque cette technique est inadéquate et qu'une ostéotomie est nécessaire pour obtenir le niveau de féminisation souhaité.
Il est également important de noter qu'il existe des variantes et des combinaisons de techniques, parfois appelées contouring de type 2 (qui peuvent impliquer le rasage du rebord supraorbitaire et une ostéotomie de la paroi antérieure du sinus), mais la distinction fondamentale entre la simple réduction de l'épaisseur osseuse (rasage) et la coupe/repositionnement osseux (ostéotomie) reste fondamentale dans l'approche chirurgicale. Pour les besoins de cette discussion détaillée axée sur les principales différences, nous nous concentrerons sur la distinction claire entre le type 1 (rasage) et le type 3 (ostéotomie).
En fin de compte, la décision relève d'un jugement chirurgical basé sur une évaluation anatomique complète et une compréhension approfondie des capacités et des limites de chaque intervention. L'objectif est toujours d'obtenir le meilleur résultat esthétique possible tout en privilégiant la sécurité du patient.
Planification et exécution chirurgicales : des étapes méticuleuses pour un résultat réussi
Qu'il s'agisse d'un rasage osseux ou d'une ostéotomie, une planification et une exécution chirurgicales méticuleuses sont primordiales pour obtenir un résultat optimal en matière de remodelage du front. Le processus commence bien avant l'entrée du patient au bloc opératoire.
Évaluation préopératoire
La phase préopératoire est cruciale. Elle comprend une évaluation complète du patient, incluant :
- Antécédents médicaux et examen physique : Un examen approfondi de l'état de santé général du patient, de ses antécédents médicaux, de ses médicaments, de ses allergies et de ses interventions chirurgicales antérieures, est réalisé. Un examen physique du visage et du contour du front est effectué, évaluant le degré de bosselure, la forme des rebords supraorbitaires et la qualité de la peau et des tissus mous.
- Évaluation psychologique : Bien que non obligatoire, une évaluation psychologique peut être bénéfique pour s'assurer que le patient est mentalement préparé à l'intervention, qu'il a des attentes réalistes et qu'il se fait opérer pour des raisons appropriées. La FFS est un parcours profondément personnel, et la préparation émotionnelle est essentielle.
- Photographie: Des photographies standardisées sont prises sous différents angles pour documenter l’apparence préopératoire et servir de référence lors de la planification et de l’évaluation du résultat postopératoire.
- Tomodensitométrie (TDM) : Comme souligné précédemment, un scanner haute résolution du squelette facial, en particulier de l'os frontal et des sinus, est indispensable. Il permet une visualisation détaillée de l'anatomie osseuse sous-jacente, notamment de l'épaisseur osseuse, de la taille et de l'étendue des sinus, ainsi que de la relation de ces structures avec le contour externe. Certains chirurgiens utilisent des logiciels de reconstruction 3D pour analyser plus en détail les données du scanner et planifier les incisions d'ostéotomie ou les zones de réduction osseuse.
Sur la base de cette évaluation complète, le chirurgien formule un plan chirurgical détaillé, déterminant la technique spécifique (rasage ou ostéotomie), l’étendue de la réduction osseuse ou du repositionnement requis, les lignes d’ostéotomie prévues (le cas échéant) et les stratégies de gestion des structures adjacentes.
Anesthésie
Les procédures de remodelage du front sont généralement réalisées sous anesthésie générale pour garantir le confort et l'immobilité du patient tout au long de l'intervention.
Planification et exécution de l'incision
Le choix et l’exécution de l’incision sont cruciaux à la fois pour l’accès et pour minimiser les cicatrices visibles.
- Incision coronale : L'approche la plus courante est l'incision coronale, pratiquée dans le cuir chevelu, d'une oreille à l'autre sur le sommet du crâne. Elle permet une excellente exposition de l'os frontal dans son intégralité. L'incision est soigneusement planifiée afin d'éviter les principaux vaisseaux sanguins et nerfs du cuir chevelu. Les bords de la peau sont biseautés pour permettre aux follicules pileux de pousser à travers la cicatrice, la rendant ainsi moins visible.
- Incision pré-trichiale : Pour les patients présentant une ligne frontale haute et souhaitant un abaissement concomitant, une incision prétrichiale est pratiquée juste en avant de la ligne frontale. Cela permet d'avancer simultanément le cuir chevelu et la ligne frontale, tout en donnant accès à l'os frontal. La cicatrice est située à la ligne frontale, ce que certains patients trouvent acceptable compte tenu de l'avantage d'une ligne frontale plus basse. Une technique minutieuse est nécessaire pour créer une cicatrice fine imitant la ligne frontale naturelle.
Après l'incision, le cuir chevelu et la peau du front sont soigneusement disséqués de l'os sous-jacent, créant ainsi un lambeau chirurgical qui expose l'intégralité de l'os frontal jusqu'aux rebords supra-orbitaires. Cette dissection est réalisée dans un plan spécifique afin de minimiser les saignements et de protéger les structures vitales.
Exécution chirurgicale : étape par étape
Bien que les étapes spécifiques diffèrent considérablement entre le rasage osseux et l'ostéotomie après exposition, certains principes sont universels :
- Hémostase : Un contrôle méticuleux des saignements est essentiel tout au long de la procédure pour maintenir un champ chirurgical clair et minimiser les ecchymoses et l’enflure postopératoires.
- Protection des nerfs : Une attention particulière est portée à l'identification et à la protection des nerfs supra-orbitaires et supratrochléaires, qui émergent des rebords supra-orbitaires et traversent le front et le cuir chevelu. Une lésion de ces nerfs peut entraîner un engourdissement temporaire ou permanent du front et du cuir chevelu.
- Remodelage/manipulation osseuse :
- Rasage des os : À l'aide de fraises à grande vitesse, le chirurgien retire soigneusement et progressivement l'os de la glabelle et des rebords supra-orbitaires, en vérifiant constamment l'épaisseur afin d'éviter de perforer le sinus frontal. L'objectif est de créer un contour lisse et convexe.
- Ostéotomie du front : Conformément au plan préopératoire, des coupes d'ostéotomie précises sont réalisées à l'aide de scies spécialisées. Le segment osseux est soigneusement surélevé, la cavité du sinus frontal est traitée (si nécessaire, les septations sont retirées et la paroi est inspectée), le segment osseux est remodelé à l'aide de fraises, puis repositionné en position plus en retrait. De petites plaques et vis en titane sont utilisées pour fixer solidement l'os à son nouvel emplacement.
- Contouring et lissage : Après la réduction ou le repositionnement primaire, le chirurgien lisse méticuleusement les transitions entre la zone traitée et l'os environnant à l'aide de fraises, garantissant un contour d'apparence naturelle sans marches ni irrégularités palpables.
- Irrigation: Le champ chirurgical est soigneusement irrigué avec une solution saline stérile pour éliminer la poussière et les débris osseux, ce qui aide à prévenir l’infection.
- Fermeture: Une fois le travail osseux terminé, le lambeau de cuir chevelu est soigneusement redrapé. Des drains peuvent être mis en place temporairement pour recueillir l'excès de liquide ou de sang. L'incision est refermée par couches à l'aide de sutures ou d'agrafes chirurgicales. La fermeture est réalisée avec soin afin de minimiser la cicatrisation et d'assurer une bonne cicatrisation.
Considérations postopératoires en salle d'opération
Avant le réveil, des pansements sont appliqués. Un pansement compressif peut être utilisé initialement pour réduire l'œdème et les ecchymoses. Le patient est ensuite transféré en salle de réveil pour une surveillance étroite à sa sortie d'anesthésie.
La réussite d'un rasage osseux ou d'une ostéotomie requiert non seulement des compétences techniques, mais aussi une compréhension approfondie de l'anatomie chirurgicale, une planification rigoureuse et la capacité d'adapter le plan en fonction des observations peropératoires. L'expérience du chirurgien dans la réalisation d'interventions FFS, notamment le remodelage du front, est un facteur déterminant pour obtenir des résultats optimaux et minimiser les complications.
Soins postopératoires et rétablissement : naviguer dans le processus de guérison
La période postopératoire est une phase cruciale dans la récupération après un remodelage du front. Le délai et les difficultés varient selon que l'on a pratiqué un rasage osseux ou une ostéotomie, cette dernière nécessitant généralement une récupération plus longue et plus intensive.
Période postopératoire immédiate
Immédiatement après l'intervention, les patients ressentiront un gonflement, des ecchymoses et une gêne au niveau du front et du cuir chevelu. Des analgésiques seront administrés pour soulager la douleur. Un pansement est souvent appliqué sur la tête pour assurer une légère compression et réduire le gonflement. Des drains, s'ils sont posés, resteront en place un jour ou deux pour recueillir les liquides ou le sang postopératoires.
Les patients subissant un rasage osseux peuvent rentrer chez eux le jour même ou rester une nuit à l'hôpital. Pour une ostéotomie, une hospitalisation d'une à plusieurs nuits est plus fréquente afin de surveiller d'éventuelles complications telles qu'un saignement excessif, un gonflement ou des problèmes liés au sinus frontal.
Gestion des gonflements et des ecchymoses
Après un lifting du front, gonflement et ecchymoses sont fréquents et peuvent être visibles. Le gonflement atteint généralement son maximum dans les 48 à 72 premières heures, puis s'atténue progressivement au cours des semaines suivantes. Des ecchymoses peuvent initialement apparaître autour des yeux et se propager sur le visage avant de disparaître. Voici quelques stratégies pour gérer le gonflement et les ecchymoses :
- Élévation de la tête : Garder la tête surélevée, même pendant le sommeil, aide à réduire l’enflure en favorisant le drainage des liquides.
- Compresses froides : L’application de compresses froides sur le front et les zones environnantes (en évitant la pression directe sur l’incision) peut aider à resserrer les vaisseaux sanguins et à minimiser l’enflure et les ecchymoses dans les premiers jours.
- Médicaments : Les médicaments anti-inflammatoires (prescrits par le chirurgien) peuvent aider à réduire l’enflure.
La disparition du gonflement et des ecchymoses prend du temps, et les patients doivent s'attendre à ce que leur apparence diffère du résultat final pendant plusieurs semaines, voire plusieurs mois. Un gonflement important peut persister pendant 3 à 4 semaines, et un léger gonflement résiduel peut prendre plusieurs mois avant de disparaître complètement.
Gestion de la douleur
Une gêne est attendue après l'intervention. Des analgésiques seront prescrits pour la soulager. L'intensité de la douleur varie, mais l'ostéotomie entraîne généralement une douleur postopératoire plus importante en raison de la manipulation osseuse plus importante. La plupart des patients peuvent passer des analgésiques sur ordonnance aux analgésiques en vente libre en une à deux semaines.
Soins des incisions
Un entretien approprié de l'incision est essentiel pour une bonne cicatrisation et une cicatrisation minimale. Le chirurgien vous donnera des instructions précises sur la façon de nettoyer l'incision et sur l'application éventuelle de pommades. Les sutures ou agrafes sont généralement retirées une à deux semaines après l'intervention. Des démangeaisons le long de la ligne d'incision sont fréquentes pendant la cicatrisation.
Engourdissement et paresthésie
L'engourdissement du front et du cuir chevelu est très fréquent après un arasement osseux ou une ostéotomie, en raison de la rupture ou de l'étirement temporaire des petits nerfs qui irriguent la zone. Les patients peuvent également ressentir une paresthésie, une sensation de picotement ou de fourmillement, lorsque les nerfs commencent à se régénérer. Si la sensibilité revient généralement progressivement sur plusieurs mois, un certain degré d'engourdissement permanent est possible dans certaines zones, notamment le long de la ligne d'incision. En cas d'ostéotomie, un engourdissement du front sous l'incision est attendu en raison de l'élévation du lambeau. La sensibilité revient généralement, mais cela peut prendre plusieurs mois.
Restrictions d'activité
Les patients devront limiter leurs activités pendant la période initiale de convalescence. Les activités intenses, le port de charges lourdes et les activités augmentant la tension artérielle doivent être évités pendant plusieurs semaines afin de minimiser l'œdème et de réduire le risque de saignement ou de complications liées à la plaie. Le chirurgien fournira des directives précises sur le moment où il sera possible de reprendre ses activités normales, l'exercice physique et le travail en toute sécurité.
Chronologie de récupération
Le délai de récupération diffère entre le rasage osseux et l'ostéotomie :
- Rasage des os : Les patients peuvent souvent reprendre un travail léger et non pénible en une à deux semaines. Les activités plus intenses peuvent généralement être reprises en quatre à six semaines. Si le gonflement initial disparaît relativement rapidement, un léger gonflement peut persister quelques mois.
- Ostéotomie du front : La convalescence est généralement plus longue. Les patients peuvent nécessiter un arrêt de travail de 2 à 4 semaines, selon la nature de leur emploi. Les activités intenses sont généralement limitées pendant 6 à 8 semaines. Un gonflement et des ecchymoses importants mettent plus de temps à disparaître, et plusieurs mois peuvent être nécessaires pour que le contour définitif de la lésion apparaisse, le temps que l'os guérisse et que le gonflement disparaisse complètement.
Récupération à long terme et résultats finaux
Les résultats finaux du remodelage du front deviennent de plus en plus visibles à mesure que l'œdème se résorbe et que l'os guérit. Dans le cas d'une ostéotomie, la guérison osseuse complète peut prendre plusieurs mois. Le contour du front continuera de s'affiner pendant cette période. Le résultat à long terme est un front plus lisse et plus féminin, en harmonie avec le reste du visage. Des rendez-vous de suivi réguliers avec le chirurgien sont nécessaires pour surveiller la guérison, répondre aux éventuelles inquiétudes et évaluer le résultat final.
Il est crucial que les patients fassent preuve de patience pendant la convalescence et comprennent que le résultat esthétique final ne sera pas immédiatement visible. Le gonflement et les ecchymoses peuvent être décourageants, mais ils sont temporaires. Il est essentiel de suivre scrupuleusement les instructions postopératoires du chirurgien pour une guérison optimale et minimiser les complications.
Risques et complications potentiels : comprendre les possibilités
Comme toute intervention chirurgicale, le remodelage du front, qu'il s'agisse d'un limage osseux ou d'une ostéotomie, comporte des risques et des complications potentielles. Bien que les complications graves soient rares entre les mains d'un chirurgien expérimenté, ce dernier est expérimenté. Chirurgien FFS, Les patients doivent être informés des risques. Le profil de risque est généralement plus élevé pour l'ostéotomie en raison de son caractère plus invasif et de l'atteinte du sinus frontal.
Risques chirurgicaux généraux
Ces risques sont communs à la plupart des interventions chirurgicales et ne sont pas spécifiques au remodelage du front :
- Infection: L'infection est un risque dès qu'une incision est pratiquée. Les signes d'infection comprennent une douleur accrue, une rougeur, un gonflement, une sensation de chaleur et un écoulement de pus. Les infections nécessitent une consultation médicale rapide et un traitement antibiotique. Dans les cas graves, un drainage chirurgical peut être nécessaire.
- Saignement (hématome) : Un saignement excessif sous la peau peut entraîner un hématome (accumulation de sang). Un petit hématome peut se résorber spontanément, mais un hématome plus important peut nécessiter un drainage chirurgical.
- Sérome : Un sérome est une accumulation de liquide clair sous la peau. Comme les hématomes, les petits séromes peuvent se résorber spontanément, tandis que les plus gros peuvent nécessiter une aspiration (aspiration du liquide à l'aide d'une aiguille).
- Complications de l'anesthésie : Les risques associés à l'anesthésie générale comprennent les réactions indésirables aux médicaments, les problèmes respiratoires ou les événements cardiovasculaires. Ces risques sont minimisés par une évaluation médicale préopératoire approfondie et la présence d'un anesthésiste expérimenté.
- Une mauvaise cicatrisation: Des facteurs tels que le tabagisme, une mauvaise alimentation ou des problèmes médicaux sous-jacents peuvent nuire à la cicatrisation des plaies, entraînant potentiellement un retard de cicatrisation, une séparation des plaies ou des cicatrices plus larges.
Risques spécifiques à la procédure de rasage osseux (type 1)
Bien que généralement moins risqué que l’ostéotomie, le rasage osseux présente ses propres complications potentielles spécifiques :
- Sur-résection : Le rasage d’une trop grande quantité d’os peut entraîner une zone trop aplatie ou concave ou, plus grave, perforer la paroi antérieure du sinus frontal.
- Irrégularités osseuses : Une ablation osseuse inégale peut entraîner des irrégularités palpables sous la peau. Si les irrégularités mineures peuvent être invisibles, les plus importantes peuvent être esthétiquement inesthétiques et nécessiter une reprise chirurgicale.
- Lésion nerveuse : Comme mentionné dans la section anatomie, les nerfs supraorbitaires et supratrochléaires sont menacés lors de la dissection et du travail osseux. Une lésion peut entraîner un engourdissement temporaire ou permanent ou une altération de la sensibilité au niveau du front et du cuir chevelu.
- Correction insuffisante : Si la bosse frontale est plus importante que celle initialement évaluée ou si l'os au-dessus du sinus est plus fin que prévu, le rasage osseux peut ne pas atteindre le niveau de féminisation souhaité, nécessitant potentiellement une procédure secondaire (éventuellement une ostéotomie).
Risques spécifiques à la procédure d'ostéotomie frontale (type 3)
L'ostéotomie comporte un profil de risque plus élevé principalement en raison de la manipulation de l'os, de l'exposition du sinus frontal et de l'utilisation de matériel :
- Complications du sinus frontal : Il s'agit d'un sujet de préoccupation majeur. Les risques incluent :
- Infection des sinus : Une infection du sinus frontal peut survenir si des bactéries sont introduites lors d'une intervention chirurgicale ou si le sinus n'est pas correctement pris en charge. Une infection des sinus peut être douloureuse et, dans de rares cas, se propager aux structures environnantes.
- Mucocèle : Une mucocèle est une tuméfaction semblable à un kyste, remplie de mucus, qui peut se former si le drainage du sinus frontal est obstrué après une intervention chirurgicale. Les mucocèles peuvent s'agrandir avec le temps, provoquant douleurs et pression, et nécessiter un drainage ou une ablation chirurgicale.
- Fuite de LCR : Bien que rare, une déchirure durale pendant l'intervention peut entraîner une fuite de liquide céphalorachidien (LCR). Une fuite de LCR est une complication grave pouvant entraîner une méningite (infection des membranes entourant le cerveau et la moelle épinière). Les signes incluent un écoulement nasal clair et aqueux (si la fuite se fait dans le nez via les sinus) ou des maux de tête persistants. Un diagnostic et une prise en charge rapides, pouvant impliquer une réparation chirurgicale de la déchirure durale, sont essentiels.
- Complications matérielles :
- Infection: Les plaques et vis en titane utilisées pour la fixation peuvent s’infecter, nécessitant un traitement antibiotique ou, dans certains cas, l’ablation chirurgicale du matériel.
- Palpabilité: Chez les personnes à peau fine, le matériel peut être palpable sous la peau. Bien que généralement invisible, il peut être source d'inconfort pour certains patients. Son retrait peut être envisagé une fois la cicatrisation osseuse terminée (généralement après 6 à 12 mois).
- Migration ou relâchement : Bien que rare avec les techniques de fixation modernes, les plaques et les vis pourraient potentiellement se desserrer ou migrer, nécessitant une intervention chirurgicale de révision.
- Complications de la cicatrisation osseuse :
- Non syndiqué : Dans de rares cas, le segment osseux repositionné peut ne pas guérir correctement, ce qui entraîne une pseudarthrose. Une nouvelle intervention chirurgicale peut alors être nécessaire pour favoriser la guérison osseuse.
- Malunion : Le segment osseux peut guérir dans une position indésirable, entraînant des irrégularités de contour.
- Irrégularités de contour : Malgré une planification et une exécution minutieuses, de subtiles irrégularités de contour peuvent survenir après une ostéotomie, nécessitant potentiellement des procédures de révision mineures pour affiner la forme.
- Lésion nerveuse : Comme pour le rasage osseux, les nerfs supraorbitaires et supratrochléaires sont menacés. De plus, les branches du nerf facial qui contrôlent les mouvements du front sont également menacées, bien qu'une faiblesse ou une asymétrie temporaire soit plus fréquente qu'une paralysie permanente.
- Douleur persistante : La douleur chronique dans la région du front est une complication rare mais possible après une ostéotomie.
- Résultat esthétique indésirable : Bien que l'objectif soit la féminisation, il existe toujours un risque que le résultat esthétique ne réponde pas pleinement aux attentes de la patiente, même si l'intervention est techniquement réussie. D'où l'importance d'avoir des attentes réalistes et d'une communication claire avec le chirurgien dès la phase de planification.
Il est essentiel d'aborder en détail ces risques et complications potentiels avec le patient lors de la consultation afin d'obtenir un consentement éclairé. Bien que cette liste puisse paraître longue, l'incidence réelle de complications graves est faible entre des mains expérimentées. Le chirurgien prend de nombreuses précautions pour minimiser ces risques à chaque étape de l'intervention.
Sélection et attentes des patients : garantir une bonne adéquation
La sélection des candidats appropriés pour le remodelage du front et la gestion des attentes des patients sont aussi importantes que la technique chirurgicale elle-même. Tous les patients souhaitant une féminisation du front ne sont pas forcément des candidats idéaux pour la chirurgie, et il est essentiel de garantir une adéquation entre les objectifs du patient et les résultats escomptés de la chirurgie pour garantir sa satisfaction.
Candidats idéaux
Les candidats idéaux pour le remodelage du front en FFS, qu'il s'agisse d'un rasage osseux ou d'une ostéotomie, partagent généralement plusieurs caractéristiques :
- Bonne santé physique : Les patients doivent être en bonne santé générale pour supporter l'intervention chirurgicale et l'anesthésie. Les pathologies sous-jacentes susceptibles d'accroître les risques chirurgicaux doivent être bien contrôlées ou gérées de manière appropriée.
- Non-fumeur : Le tabagisme nuit considérablement à la cicatrisation des plaies et augmente le risque de complications. Les chirurgiens demandent souvent aux patients d'arrêter de fumer bien avant l'intervention.
- Attentes réalistes : Les patients doivent avoir une compréhension claire et réaliste des possibilités et des limites du contouring du front. Ils doivent comprendre que l'objectif est la féminisation, et non pas nécessairement une apparence parfaite ou radicalement différente.
- Préparation psychologique : Les patients doivent être émotionnellement stables et subir une intervention chirurgicale pour des raisons personnelles et pour leur bien-être, et non sous l'effet de pressions extérieures. Une image positive de soi et l'acceptation du processus de guérison contribuent à une plus grande satisfaction.
- Adéquation anatomique : Comme cela a été largement discuté, l’anatomie osseuse sous-jacente, en particulier la bosse frontale et le sinus frontal, doit être adaptée à la technique choisie pour obtenir un résultat significatif et sûr.
Établir des attentes réalistes
Il est de la responsabilité du chirurgien de discuter en détail avec le patient du résultat attendu du remodelage du front, en fonction de son anatomie spécifique. Cela implique :
- Examen des tomodensitogrammes : Montrer au patient ses scanners et expliquer comment son anatomie dicte l'approche chirurgicale et le degré de réduction possible.
- Discussion sur la technique choisie : Expliquer clairement pourquoi le rasage osseux ou l’ostéotomie leur est recommandé, détailler la procédure et souligner les résultats attendus et les limites de cette technique spécifique.
- Aides visuelles : Utiliser des photographies préopératoires et potentiellement des logiciels d'imagerie 3D ou de morphing (avec la mise en garde que le morphing est une simulation et non une garantie du résultat) pour aider le patient à visualiser les changements postopératoires potentiels.
- Discussion sur le processus de récupération : Fournir un aperçu réaliste du calendrier de récupération, du gonflement attendu, des ecchymoses, de l’inconfort et des restrictions d’activité.
- Examen des risques et complications potentiels : S’assurer que le patient comprend parfaitement les risques potentiels associés à la procédure choisie.
Les patients doivent comprendre que si le remodelage du front peut améliorer considérablement le profil du front, il ne peut pas éliminer complètement tous les signes d'anciennes caractéristiques masculines, ni modifier la structure osseuse sous-jacente au-delà de ce qui est chirurgicalement réalisable et sûr. De légères asymétries ou de subtiles irrégularités peuvent persister. L'objectif est une amélioration significative vers un contour plus féminin, en harmonie avec le reste de leurs traits féminisés.
L'importance de choisir un chirurgien FFS expérimenté
Le remodelage du front, et plus particulièrement l'ostéotomie, est une intervention techniquement exigeante qui requiert une connaissance approfondie de l'anatomie faciale et une vaste expérience en chirurgie cranio-faciale et esthétique. Choisir un chirurgien expérimenté dans la réalisation d'interventions FFS, et plus particulièrement le remodelage du front, est primordial pour optimiser les résultats et minimiser les complications. Un chirurgien expérimenté saura évaluer précisément l'anatomie du patient, choisir la technique appropriée, réaliser l'intervention avec minutie et gérer efficacement les complications potentielles. Il est conseillé aux patients de se renseigner sur les qualifications et l'expérience de leur chirurgien et de consulter les photos avant/après de leurs précédents patients afin de se faire une idée précise de ses compétences.
Une sélection efficace des patients et une communication claire et honnête concernant les attentes sont essentielles pour atteindre des niveaux élevés de satisfaction des patients en matière de contour du front.
Résultats à long terme et suivi : le voyage continue
Le parcours du remodelage du front ne s'arrête pas à la sortie du bloc opératoire, ni même après la période de convalescence initiale. Les résultats à long terme et les rendez-vous de suivi programmés sont des aspects importants du processus.
Évolution des résultats au fil du temps
Bien que la réduction initiale de la projection du front soit visible immédiatement après l'intervention (bien que masquée par le gonflement), le contour final continue de s'affiner pendant plusieurs mois, à mesure que le gonflement disparaît complètement et, en cas d'ostéotomie, que l'os se cicatrise et se remodèle. De subtiles modifications du contour et une stabilisation des tissus mous se produiront. Les patients doivent faire preuve de patience et prévoir suffisamment de temps pour que les résultats complets soient visibles.
Besoin potentiel d'une chirurgie de révision
Bien que la grande majorité des patients soient satisfaits des résultats de leur chirurgie de remodelage du front réalisée par un chirurgien expérimenté, il existe une faible possibilité qu'une révision chirurgicale soit envisagée dans certains cas. Les raisons d'une révision peuvent être :
- Correction insuffisante : Si la réduction initiale n’était pas aussi importante que souhaité ou anticipé.
- Irrégularités de contour : S'il y a des marches palpables, des dépressions ou des asymétries qui sont esthétiquement gênantes.
- Problèmes matériels (après ostéotomie) : Si le matériel devient infecté, palpable ou provoque une gêne après la guérison osseuse.
- Complications: Traiter les complications telles qu’une mucocèle persistante ou un problème de cicatrisation osseuse retardée.
La chirurgie de révision pour le remodelage du front est souvent plus complexe que l'intervention initiale en raison des modifications anatomiques et du tissu cicatriciel. Le besoin de révision est relativement faible, mais il s'agit d'une possibilité dont les patients doivent être conscients. Une discussion approfondie entre le patient et le chirurgien est nécessaire pour déterminer si une révision est justifiée et ce qui pourrait être réalisé.
Rendez-vous de suivi programmés
Des rendez-vous de suivi réguliers avec le chirurgien sont essentiels tout au long du processus de guérison et au-delà. Ces rendez-vous permettent au chirurgien de :
- Surveiller la cicatrisation des plaies et les sites d’incision.
- Évaluer la résolution du gonflement et des ecchymoses.
- Évaluer la cicatrisation de l'os (après ostéotomie).
- Répondez à toutes les préoccupations ou questions des patients.
- Surveillez tout signe de complications.
- Évaluez le résultat esthétique et discutez des étapes supplémentaires si nécessaire.
Les premiers rendez-vous de suivi sont généralement programmés fréquemment dans les semaines suivant l'intervention. À mesure que la cicatrisation progresse, la fréquence des rendez-vous diminue. Un suivi à long terme, parfois des années après l'intervention, peut également être bénéfique pour garantir la stabilité du résultat et traiter les éventuels problèmes tardifs.
Stabilité du résultat
Une fois l'os cicatrisé et les tissus mous stabilisés, les résultats du remodelage du front sont généralement considérés comme stables et permanents. L'os remodelé ou repositionné forme le nouveau contour féminin du front. Si le vieillissement naturel continue d'affecter la peau et les tissus mous au fil du temps, la structure osseuse sous-jacente est, quant à elle, définitivement altérée.
Le succès à long terme du remodelage du front témoigne de la planification et de l’exécution méticuleuses de l’intervention chirurgicale et du respect scrupuleux par le patient des instructions de soins postopératoires.
Conclusion : Choisir le chemin vers un front féminin
Le contour du front est un élément puissant et transformateur de Chirurgie de féminisation faciale, ce qui a un impact significatif sur la perception du genre d'un individu. Le choix entre le rasage osseux (type 1) et l'ostéotomie frontale (type 3) est une décision chirurgicale cruciale, guidée non seulement par la préférence, mais aussi par l'anatomie complexe et unique de l'os frontal de chaque patient et du sinus frontal sus-jacent.
Le rasage osseux, technique la moins invasive, convient aux personnes présentant une bosse frontale légère à modérée et une épaisseur osseuse suffisante en avant d'un sinus frontal petit ou absent. Il offre une récupération plus rapide et un risque plus faible. Cependant, ses limites résident dans son incapacité à traiter une bosse frontale importante causée par un sinus frontal volumineux ou à remodeler substantiellement les rebords supraorbitaires proéminents.
L'ostéotomie frontale, bien que plus invasive, est la technique nécessaire pour les patients présentant une bosse frontale modérée à sévère, en particulier lorsqu'un sinus frontal volumineux impose une projection externe. Elle permet une réduction et un remodelage osseux significatifs, offrant un degré de féminisation plus élevé et la possibilité de traiter efficacement les rebords supraorbitaires proéminents. Cependant, cette capacité accrue s'accompagne d'une période de récupération plus longue et d'un profil de risque plus élevé, notamment de complications potentielles liées au sinus frontal et à la consolidation osseuse.
L'expertise du chirurgien dans l'interprétation des images préopératoires, notamment du scanner, est primordiale pour déterminer la technique la plus adaptée à chaque patient. Cette évaluation anatomique, associée à une compréhension approfondie des objectifs esthétiques et de la tolérance au risque du patient, constitue la base du plan chirurgical personnalisé.
Le remodelage du front, quelle que soit la technique employée, exige une exécution chirurgicale méticuleuse, une attention particulière aux détails anatomiques et des soins postopératoires rigoureux. Bien que les risques et complications potentiels pour les deux interventions existent, ils sont minimisés par un chirurgien expérimenté en chirurgie faciale.
En fin de compte, l'objectif du remodelage du front est de créer un front lisse, harmonieux et féminin, qui améliore l'esthétique globale du visage et contribue à l'affirmation de soi du patient. En comprenant les différences fondamentales entre l'exérèse osseuse et l'ostéotomie, leurs indications, ainsi que les risques et les délais de récupération associés, chirurgiens et patients peuvent prendre des décisions éclairées pour une féminisation du front plus sûre et esthétique. Le chemin vers un front féminin est un travail collaboratif entre un chirurgien compétent et un patient bien informé, travaillant ensemble pour obtenir des résultats transformateurs.
Visite Profil Instagram du Dr MFO pour voir de vraies transformations de patients ! Obtenez un aperçu des résultats incroyables obtenus grâce au soin du visage chirurgie de féminisation et d'autres procédures. Le profil présente des photos avant et après qui mettent en valeur Dr MFOL'expertise et la vision artistique de pour créer de beaux résultats d'apparence naturelle.
Prêt à franchir la prochaine étape de votre voyage ? Planifier un consultation gratuite avec Dr MFO ( Meilleur chirurgien spécialisé dans la féminisation du visage pour vous) aujourd'hui. Au cours de la consultation, vous pourrez discuter de vos objectifs, poser toutes les questions que vous pourriez avoir et en apprendre davantage sur la façon dont Dr MFO peut vous aider à obtenir le look souhaité. N'hésitez pas à profiter de cette opportunité gratuite pour explorer vos options et voir si Dr MFO est la bonne solution pour vous.










