Il viaggio di femminilizzazione facciale La chirurgia spesso si basa sul rimodellamento meticoloso della fronte, una regione che ha un profondo impatto sul genere percepito. Un'arcata sopraccigliare prominente, spesso definita "brow bossing", presenta una caratteristica distintamente maschile. Al contrario, una fronte più liscia e delicatamente arrotondata, abbinata a una posizione più alta delle sopracciglia, è universalmente associata all'estetica femminile. Affrontare con successo queste profonde differenze anatomiche è un elemento fondamentale della femminilizzazione della parte superiore del viso. Tra le varie rimodellamento della fronteSi distingue come l'approccio più completo e d'impatto per i pazienti con una significativa sporgenza frontale. Comporta un complesso processo di rimozione chirurgica di una sezione dell'osso frontale, rimodellandolo e riposizionandolo per ottenere un contorno più morbido e armonioso. Questa procedura avanzata richiede una profonda conoscenza dell'anatomia craniofacciale, una pianificazione chirurgica precisa e solidi metodi di fissazione ossea per garantire risultati estetici ottimali e stabilità strutturale a lungo termine.
(FFS). Approfondisce le basi anatomiche essenziali dell'osso frontale e dei seni frontali, che sono fattori determinanti nella scelta della metodologia chirurgica appropriata. Analizzeremo meticolosamente la tradizionale osteotomia di Tipo 3, esaminando le fasi chirurgiche specifiche, tra cui tagli ossei precisi, un'attenta rimodellazione dei segmenti e tecniche di fissazione avanzate con placche e viti. Inoltre, questa analisi coprirà le sfumature del processo decisionale intraoperatorio, sottolineando come l'anatomia individuale della paziente e gli obiettivi di femminilizzazione guidino l'approccio del chirurgo. Una valutazione comparativa evidenzierà le differenze tra le tecniche di rimodellamento della fronte di Tipo 1, Tipo 2 e Tipo 3, discutendone le rispettive complessità chirurgiche, i profili di recupero e i risultati attesi. La discussione affronterà anche le potenziali complicanze specifiche di queste tecniche avanzate, delineandone la gestione chirurgica per garantire la sicurezza del paziente e risultati prevedibili. Infine, descriveremo in dettaglio gli aspetti cruciali dell'assistenza postoperatoria, concentrandoci sulla guarigione ossea ottimale e sull'adattamento dei tessuti molli, che sono vitali per favorire risultati trasformativi. L'obiettivo finale è quello di fornire una risorsa autorevole che illumini l'intricata arte e scienza che si celano dietro al raggiungimento di una fronte veramente femminilizzata, offrendo sia ai professionisti sia ai potenziali pazienti una comprensione completa di questa procedura fondamentale.

Sommario
Capire l'anatomia della fronte: il fondamento della femminilizzazione
Una conoscenza approfondita dell'anatomia regionale della fronte è fondamentale prima di iniziare qualsiasi procedura di rimodellamento. La fronte rappresenta una complessa struttura stratificata che comprende pelle, tessuti molli e ossa vitali sottostanti. Al suo centro si trova l'osso frontale, un grande osso cranico che forma la porzione anteriore del cranio (Dott. MFO, 2025e). Inferiormente, questo osso si articola con diverse altre ossa facciali, tra cui le ossa nasali e gli zigomi.
Le aree anatomiche chiave dell'osso frontale rilevanti per l'arretramento di Tipo 3 includono la squama frontale, ovvero la grande placca verticale che forma la fronte stessa. Nella morfologia di Tipo 3, la porzione inferiore di questa squama, situata appena sopra le orbite, presenta una pronunciata proiezione anteriore, nota come protuberanza frontale. I bordi sopraorbitari sono gli archi ossei ispessiti che formano i margini superiori delle orbite (orbite). Negli individui con caratteristiche maschili, questi bordi sono in genere più prominenti e nettamente angolati, mentre i tratti femminili sono caratterizzati da contorni più lisci e meno pronunciati (Dr. MFO, 2025e).
Anche la glabella, un'area liscia e leggermente depressa tra le sopracciglia, superiore alla radice del naso, contribuisce in modo significativo alla prominenza della fronte di Tipo 3. Forse l'aspetto più critico è che i seni frontali sono cavità piene d'aria situate all'interno dell'osso frontale, tipicamente dietro la glabella e che si estendono superiormente e lateralmente in misura variabile. Le loro dimensioni, forma e posizione precisa variano significativamente da individuo a individuo, rendendoli fattori cruciali durante la pianificazione chirurgica per evitare perforazioni involontarie e potenziali complicazioni come perdite di liquido cerebrospinale (CSF) o infezioni (Pansritum, 2021). I chirurghi spesso visualizzano queste sacche d'aria come piccole cavità all'interno dell'osso, rendendo necessaria una conoscenza precisa dei loro confini.
In profondità rispetto all'osso frontale si trovano gli strati protettivi del cervello, inclusa la dura madre. Mantenere l'integrità della dura madre è fondamentale per prevenire la fuoriuscita di liquido cerebrospinale e potenziali complicazioni intracraniche (Dott. MFO, 2025e). Inoltre, i nervi e i vasi sopraorbitari e sopratrocleari fuoriescono dall'orbita attraverso incisioni o forami nel bordo sopraorbitario, fornendo sensibilità alla fronte e al cuoio capelluto. Proteggere queste delicate strutture neurovascolari è fondamentale per prevenire intorpidimento o dolore postoperatorio (Dott. MFO, 2025e). I chirurghi devono visualizzare con precisione questa complessa anatomia tridimensionale, spesso affidandosi in larga misura a tecniche di imaging preoperatorio avanzate per comprendere le variazioni individuali nelle dimensioni e nella posizione del seno frontale.
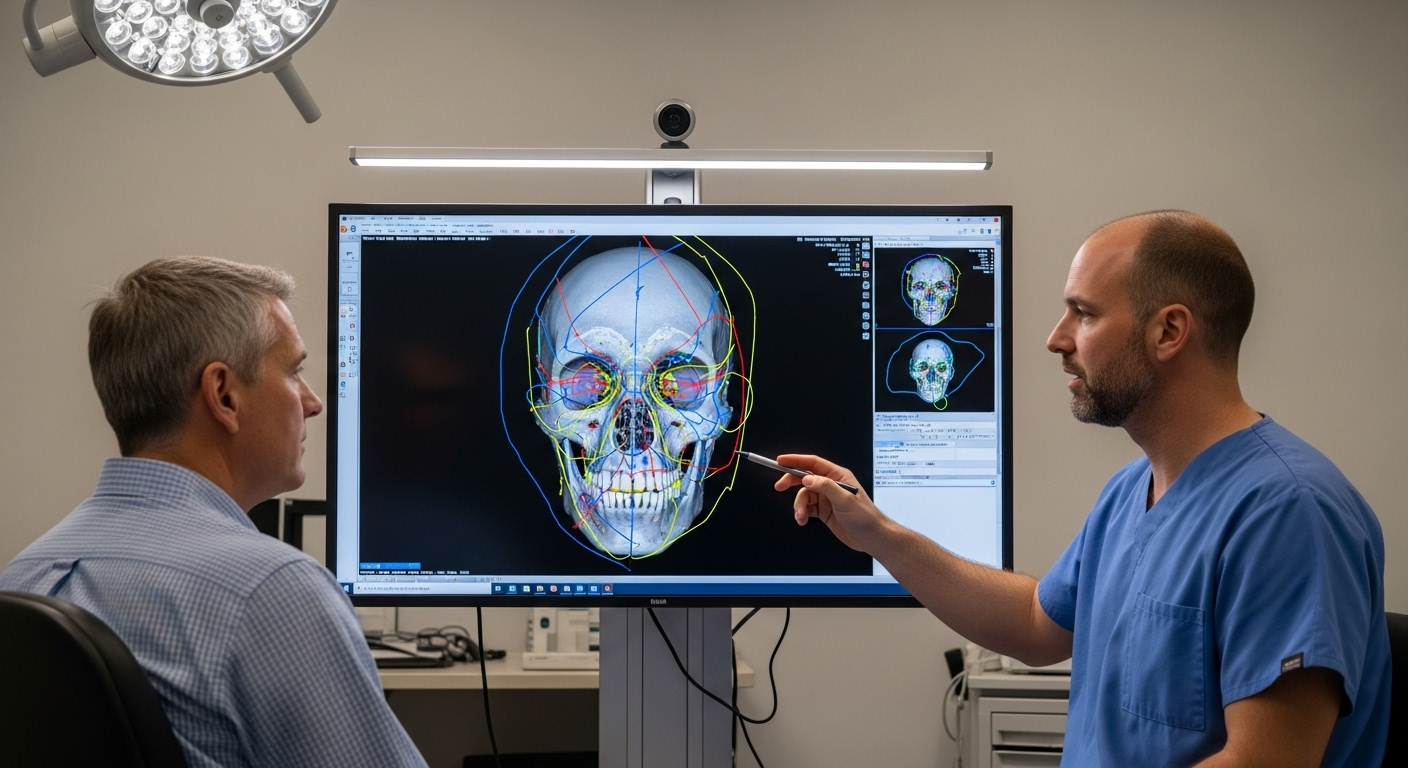
Osteotomia frontale di tipo 3: una metodologia chirurgica dettagliata
L'osteotomia frontale di tipo 3, nota anche come arretramento dell'osso frontale o ricostruzione della fronte, è la tecnica più complessa e frequentemente eseguita per i soggetti con una sporgenza sopracciliare significativa nella chirurgia di femminilizzazione del viso (Dott. MFO, 2025d). Questa procedura agisce direttamente sulla proiezione ossea che contribuisce in modo significativo alla forma maschile della fronte, rimuovendo, rimodellando e riposizionando chirurgicamente una sezione dell'osso frontale. Questo approccio completo è necessario quando la sola rasatura sarebbe insufficiente o rischierebbe di esporre il seno frontale (Mittermiller, 2025).
Valutazione preoperatoria e pianificazione avanzata
Una meticolosa pianificazione preoperatoria è il fondamento del successo di un arretramento frontale di Tipo 3. Questa fase prevede una valutazione completa del paziente e un'analisi dettagliata della sua anatomia specifica (Dott. MFO, 2025e). Vengono condotti un'anamnesi medica completa e un esame obiettivo per identificare eventuali comorbilità che potrebbero influenzare il rischio chirurgico o la guarigione ossea. Vengono discussi gli obiettivi estetici del paziente per garantire l'allineamento con le realistiche possibilità chirurgiche. La palpazione dei bordi sopraorbitari e della glabella fornisce informazioni tattili sulla struttura ossea sottostante.
Un imaging di alta qualità è indispensabile. Una tomografia computerizzata (TC) di precisione dello scheletro craniofacciale è essenziale. Questa fornisce dati anatomici tridimensionali dettagliati, consentendo al chirurgo di visualizzare con precisione l'estensione della sporgenza frontale, le dimensioni e la forma dei seni frontali, lo spessore dell'osso frontale e la sua relazione con le strutture sottostanti come la dura madre (Facialteam, 2025b; Pansritum, 2021). Questi dati vengono spesso utilizzati per creare ricostruzioni tridimensionali del cranio, che fungono da potenti strumenti visivi per pianificare le linee di osteotomia e simulare la procedura di setback (Dr. MFO, 2025e). Un software specializzato consente osteotomie virtuali e una misurazione precisa della distanza di setback richiesta, ottimizzando le linee di osteotomia per ridurre al minimo le complicanze.
Accesso chirurgico e gestione dei tessuti molli
L'approccio più comune per l'osteotomia frontale di tipo 3 prevede un'incisione bicoronale, che si estende da un orecchio all'altro attraverso la sommità della testa, in genere diversi centimetri posteriormente all'attaccatura dei capelli (Pansritum, 2021). Ciò fornisce un'eccellente esposizione dell'osso frontale e un accesso ottimale sia per il trattamento osseo che per il potenziale avanzamento dell'attaccatura dei capelli. Un'attenta smussatura dell'incisione all'interno dei follicoli piliferi aiuta a ridurre al minimo le cicatrici visibili. Facialteam, ad esempio, ha sviluppato un approccio coronale posteriore, che considera pionieristico, offrendo piena visibilità preservando l'estetica dell'attaccatura dei capelli (Facialteam, 2025a).
Dopo l'incisione, il lembo di cuoio capelluto viene sollevato con cautela sul piano sottogaleale o sottopericranico. Ciò riduce al minimo il sanguinamento e protegge i fasci neurovascolari sopraorbitari e sopratrocleari sottostanti. Il pericranio può anche essere utilizzato come lembo vascolarizzato per la riparazione durale, se necessario (Dr. MFO, 2025e).
L'osteotomia: tagli ossei precisi
Questa è la fase critica in cui il segmento osseo frontale viene accuratamente delineato e tagliato. Il disegno dell'osteotomia si basa sul piano preoperatorio e considera meticolosamente le dimensioni e la posizione dei seni frontali, l'entità dell'arretramento desiderato e gli obiettivi estetici (Dr. MFO, 2025e). Un modello di osteotomia comune prevede un taglio orizzontale superiore nella squama frontale, tagli verticali bilaterali o obliqui che si estendono verso i bordi sopraorbitari e tagli inferiori lungo la parte superiore dei bordi orbitali, collegando i tagli laterali. Questi tagli inferiori richiedono estrema cautela per evitare di entrare nelle orbite o di danneggiare strutture neurovascolari vitali (Dr. MFO, 2025e; Pansritum, 2021).
Le osteotomie vengono in genere eseguite utilizzando una fresa ad alta velocità o una sega oscillante. Durante questi tagli, un'abbondante irrigazione è fondamentale per raffreddare l'osso e ridurre al minimo il danno termico. Il chirurgo deve monitorare costantemente la profondità del taglio, soprattutto quando si avvicina al tavolo cranico interno e alla dura madre (Dr. MFO, 2025e). Strumenti chirurgici a ultrasuoni, come il bisturi piezoelettrico, sono sempre più utilizzati per tagli ossei puliti senza danneggiare i tessuti molli, riducendo così il trauma e potenzialmente accelerando il recupero (Facialteam, 2025b). La parete anteriore del seno frontale viene delicatamente rimossa, consentendone la scolpitura separata.
Arretramento, rimodellamento e fissaggio dell'osso
Una volta liberato, il segmento osseo viene rimosso con cura. L'osso sottostante, che potrebbe essere il piatto posteriore del seno frontale o l'osso della fossa cranica anteriore, viene quindi sagomato e fresato fino al livello di arretramento desiderato (Mittermiller, 2025). Il segmento osseo rimosso viene quindi meticolosamente rimodellato su un vassoio sterile, spesso fresando le aree sporgenti corrispondenti alla glabella e ai bordi sopraorbitari, per adattarsi al nuovo contorno sottostante e ottenere la convessità esterna desiderata (Dr. MFO, 2025e).
Il segmento osseo rimodellato viene quindi posizionato con cura nella sua nuova posizione arretrata. Viene mantenuto saldamente mentre vengono applicate le placche di fissaggio. Queste placche sono sagomate per adattarsi alla nuova forma ossea e all'osso stabile sottostante senza tensioni. Le placche sono posizionate strategicamente per fornire stabilità lungo le linee di osteotomia, prevenendo la rotazione o lo spostamento del segmento osseo (Dott. MFO, 2025e). Per fissare l'osso in posizione, si utilizzano solitamente piccole placche e viti in titanio (Dott. MFO, 2025d). Queste viti vengono inserite con cura, assicurandosi che non penetrino nella dura madre o nel cervello.
Per questa fase è essenziale utilizzare strumentazione specializzata, tra cui pinze per piegare le placche, punte da trapano e cacciaviti. Anche le placche e le viti riassorbibili, che si dissolvono nel tempo, rappresentano un'opzione in determinate situazioni, offrendo il vantaggio di non dover essere rimosse (Costa, 2023; Mittermiller, 2025). Tuttavia, il titanio rimane una scelta comune grazie alla sua resistenza e biocompatibilità, garantendo un fissaggio robusto e duraturo, soprattutto per i movimenti significativi tipici del arretramento di tipo 3 (Dr. MFO, 2025e).
Trattamento dei bordi sopraorbitali e della glabella
Mentre la correzione principale riguarda la prominenza generale della fronte, un'attenzione specifica viene rivolta ai bordi sopraorbitari e alla glabella. Il bordo inferiore del segmento osseo arretrato forma il nuovo aspetto superiore dei bordi sopraorbitari. È possibile eseguire un'ulteriore fresatura o modellatura dell'osso sottostante o del bordo del segmento arretrato per ottenere un contorno sopraccigliare liscio e femminile. La regione glabellare, essendo parte del segmento arretrato, viene automaticamente ridotta in prominenza. Se necessario, è possibile eseguire ulteriori fresature o modellature localizzate (Dr. MFO, 2025e). La combinazione di fresatura e ricostruzione garantisce un controllo e un adattamento ottimali all'anatomia individuale (Facialteam, 2025a).
Considerazioni sulla chiusura e post-procedura
Dopo aver fissato l'osso, i bordi dell'osteotomia vengono accuratamente levigati per eliminare eventuali gradini o irregolarità palpabili, garantendo una transizione senza soluzione di continuità. Il sito chirurgico viene accuratamente irrigato. Se è stato penetrato il seno frontale, la mucosa (rivestimento) viene accuratamente rimossa e l'apertura viene spesso coperta con un lembo pericranico o cera ossea per prevenire la formazione di mucocele e l'infezione (Dr. MFO, 2025e). Il lembo di cuoio capelluto viene quindi meticolosamente riposizionato e l'incisione viene chiusa a strati, in genere coinvolgendo la galea, il tessuto sottocutaneo e la cute. Possono essere posizionati dei drenaggi per gestire l'accumulo di liquidi postoperatorio (Dr. MFO, 2025e). Se lo si desidera, è possibile eseguire contemporaneamente anche l'abbassamento dell'attaccatura dei capelli (Pansritum, 2021).
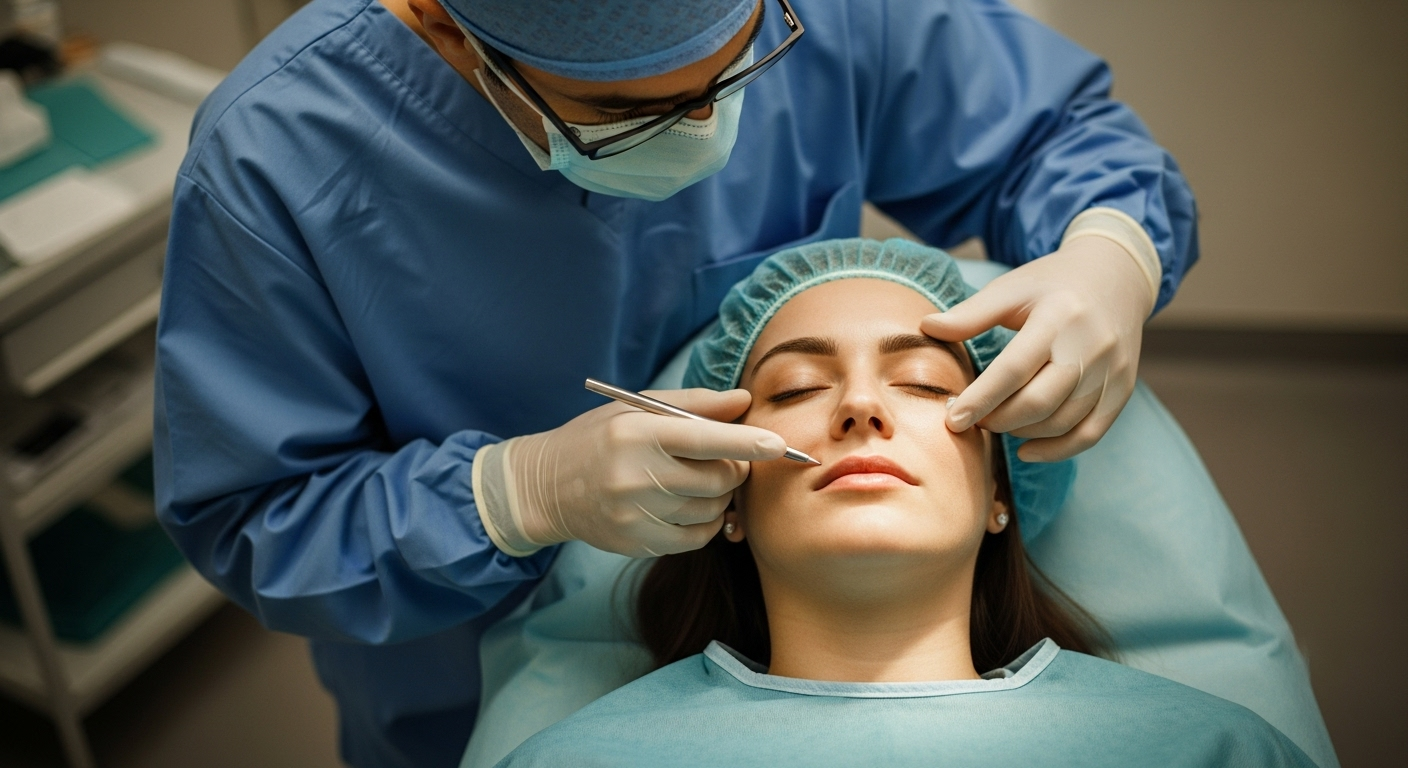
Analisi comparativa delle tecniche di contorno della fronte
La femminilizzazione della fronte comprende diversi approcci chirurgici distinti, ciascuno adatto a diverse presentazioni anatomiche. Comprendere le differenze fondamentali tra le tecniche di contouring della fronte di Tipo 1, Tipo 2 e Tipo 3 è fondamentale per comprendere perché un particolare metodo venga scelto per la fronte di un paziente (Dott. MFO, 2025d). Queste distinzioni risiedono nell'anatomia sottostante, nell'invasività della procedura, nelle specifiche fasi chirurgiche, nel grado di riduzione possibile e nei rischi e nei profili di recupero associati.
Contorno della fronte di tipo 1: la rasatura semplice
o fresatura, rappresenta la meno invasiva delle tecniche di riduzione ossea (Dr. MFO, 2025d). Questo metodo è appropriato per individui con una minima sporgenza sopracciliare, dove l'osso nella zona prominente è relativamente solido. Ciò significa che il seno frontale è assente o molto piccolo, situato ben dietro l'area di riduzione desiderata (Dr. MFO, 2025d; Mittermiller, 2025). La procedura prevede un'incisione, in genere nascosta lungo l'attaccatura dei capelli o all'interno dei capelli, per accedere all'osso frontale. Utilizzando frese chirurgiche specializzate, il chirurgo raschia con cura gli strati esterni prominenti dell'osso frontale per creare un contorno più liscio e arrotondato.
La riduzione ottenuta con il Tipo 1 è limitata dallo spessore dell'osso. I chirurghi devono evitare di entrare nella cavità del seno frontale. Questa tecnica offre un approccio meno invasivo, tempi chirurgici più brevi e un recupero generalmente più rapido rispetto al Tipo 3. Tuttavia, non può modificare significativamente la proiezione complessiva o l'inclinazione dell'osso frontale stesso (Dr. MFO, 2025d). Pertanto, in presenza di una significativa sporgenza delle sopracciglia o di un seno frontale di grandi dimensioni, il Tipo 1 potrebbe produrre un risultato femminilizzante insufficiente.
Contorno della fronte di tipo 2: l'approccio di aumento
Il contouring della fronte di tipo 2 è una tecnica meno comune, principalmente utilizzata per individui con una sporgenza minima delle sopracciglia ma con una relativa recessione o appiattimento dell'osso frontale superiore all'arcata sopraccigliare (Dott. MFO, 2025d). Questo crea un aspetto concavo che sminuisce il contorno femminile. La tecnica si concentra sull'aumento dell'area sopra il sopracciglio per creare un profilo della fronte più liscio e convesso.
L'accesso avviene tramite un'incisione del cuoio capelluto. Eventuali piccole sporgenze sopraccigliari possono essere rasate in modo conservativo, ma l'obiettivo principale è quello di aggiungere volume all'area incassata. Materiali biocompatibili, come il polimetilmetacrilato (PMMA) o il cemento di idrossiapatite, vengono meticolosamente scolpiti e applicati all'osso nell'area incassata (Dott. MFO, 2025d). Questo materiale si indurisce in posizione, rimodellando efficacemente il profilo della fronte.
Il tipo 2 evita di entrare o manipolare in modo significativo il seno frontale e può trattare efficacemente la recessione della fronte. Tuttavia, non riduce direttamente la prominenza sopraccigliare prominente; la mimetizza aumentando l'area circostante (Dr. MFO, 2025d). Questo metodo potrebbe non essere adatto per prominenze sopraccigliari significative e l'uso di materiale artificiale introduce un basso rischio di infezione o estrusione (Dr. MFO, 2025d).
Contorno della fronte di tipo 3: osteotomia e arretramento
Come precedentemente descritto, il contouring della fronte di Tipo 3 è la tecnica più complessa e robusta. È indicato per sopracciglia sporgenti, dove la semplice rasatura sarebbe insufficiente o pericolosa a causa di un seno frontale ampio o prominente (Dr. MFO, 2025d). Questa procedura altera radicalmente il contorno sopraorbitale e ottiene un profondo effetto femminilizzante rimuovendo la parete anteriore del seno frontale, rimodellandola e riposizionandola in una posizione più rientrante (Mittermiller, 2025).
Il tipo 3 consente la riduzione più significativa delle sporgenze sopracciliari e il rimodellamento completo dell'osso frontale, creando una fronte femminile liscia, convessa e opportunamente inclinata. Viene spesso eseguito in combinazione con un lifting delle sopracciglia e un abbassamento dell'attaccatura dei capelli attraverso la stessa incisione, consentendo una femminilizzazione completa della parte superiore del viso (Dott. MFO, 2025d). Tuttavia, è più invasivo, richiede tempi chirurgici e di recupero più lunghi e comporta potenziali rischi come l'infezione dei seni paranasali o la perdita di liquido cerebrospinale, che sono rari ma gravi (Dott. MFO, 2025d).

Risultati comparativi, complessità e recupero
La scelta della tecnica è dettata principalmente dall'anatomia del paziente, non semplicemente dalle sue preferenze. La valutazione del chirurgo, spesso avvalendosi di TC, è essenziale per determinare il metodo appropriato (Dr. MFO, 2025d; Pansritum, 2021).
**Complessità chirurgica:** Il tipo 1 è il meno complesso e prevede solo la fresatura superficiale. Il tipo 2 è moderatamente complesso e richiede un'attenta applicazione del materiale. Il tipo 3 è il più complesso e prevede il taglio dell'osso, la rimodellazione e il fissaggio preciso con placche e viti, richiedendo una vasta competenza craniofacciale (Dr. MFO, 2025e).
**Grado di riduzione:** Il Tipo 1 offre una riduzione limitata. Il Tipo 2 mimetizza la recessione. Il Tipo 3 offre la riduzione e il rimodellamento più significativi e profondi delle sopracciglia e del contorno della fronte (Dr. MFO, 2025d).
**Recupero:** Il tipo 1 ha in genere il recupero più rapido con meno gonfiore e lividi. Il recupero del tipo 2 è simile al tipo 1. Il tipo 3 prevede un periodo di recupero più lungo e intenso, con gonfiore, lividi e potenziale disagio più significativi dovuti all'esteso lavoro osseo e alla manipolazione del seno frontale (Dr. MFO, 2025d; Facialteam, 2025a). L'intorpidimento della fronte e del cuoio capelluto è comune in tutti i tipi che comportano l'elevazione del cuoio capelluto e può richiedere molti mesi per risolversi.
**Stabilità a lungo termine:** Tutti i risultati del contouring della fronte sono generalmente permanenti, poiché comportano il rimodellamento dell'osso sottostante o l'introduzione di materiale di aumento stabile (Dr. MFO, 2025d; Kam, 2024). Mentre il viso continua a invecchiare, i cambiamenti ossei fondamentali permangono. Tuttavia, i cambiamenti strutturali completi ottenuti con il Tipo 3 tendono a fornire la femminilizzazione più significativa e duratura per i candidati idonei.

Decisioni intraoperatorie e metodi di fissazione avanzati
Il processo decisionale intraoperatorio durante l'osteotomia frontale di Tipo 3 è un processo dinamico, che richiede al chirurgo di adattare la strategia pianificata in precedenza ai riscontri anatomici in tempo reale. Sebbene l'imaging avanzato e la pianificazione chirurgica virtuale forniscano una solida tabella di marcia, variazioni impreviste nella densità ossea, nella morfologia del seno frontale o nella presenza di tessuto cicatriziale fibroso possono influenzare la precisione dell'esecuzione delle osteotomie e la stabilità delle strategie di fissazione (Dr. MFO, 2025e). L'esperienza e la profonda conoscenza anatomica del chirurgo sono fondamentali per gestire queste complessità e garantire risultati ottimali.
Considerazioni durante l'osteotomia
Durante l'osteotomia, è essenziale la continua consapevolezza dei punti di riferimento anatomici e delle strutture vitali. Lo spessore del piatto anteriore dell'osso frontale limita l'entità della riduzione mediante fresatura (Pansritum, 2021). Quando il seno frontale è ampio o si estende in modo significativo, è fondamentale un'osteotomia precisa lungo i suoi confini. I chirurghi devono prestare estrema cautela per proteggere i nervi e i vasi sopraorbitari e sopratrocleari durante i tagli inferiori lungo i bordi orbitali, poiché una lesione può causare intorpidimento o dolore permanenti (Dr. MFO, 2025e).
L'ingresso involontario nel seno frontale, sebbene talvolta necessario per un adeguato arretramento, richiede una gestione meticolosa. La mucosa del seno deve essere completamente rimossa e l'apertura obliterata o coperta per prevenire la formazione di mucocele e l'infezione (Dr. MFO, 2025e). Inoltre, la profondità dell'osteotomia deve essere attentamente controllata, soprattutto quando ci si avvicina al tavolo cranico interno, per evitare lacerazioni durali e conseguenti perdite di liquido cerebrospinale, una complicanza rara ma grave (Dr. MFO, 2025e).
Metodi di fissaggio avanzati: piastre e viti
Dopo la rimodellazione e il riposizionamento del segmento osseo, una solida fissazione è fondamentale per la stabilità e la corretta guarigione ossea. Le moderne protesi frontali di tipo 3 si basano principalmente su sistemi a placche e viti (Dr. MFO, 2025e). Questi sistemi offrono una stabilità superiore rispetto ai metodi tradizionali come il cablaggio, favorendo una prevedibile consolidazione ossea e riducendo al minimo le complicanze.
**Materiali:** Il titanio è il materiale più comunemente utilizzato grazie alla sua resistenza, biocompatibilità e proprietà non ferromagnetiche, che consentono la risonanza magnetica (Dott. MFO, 2025e). Anche le placche e le viti riassorbibili (riassorbibili), realizzate in polimeri, sono un'opzione. Queste si dissolvono nel tempo, eliminando la necessità di un potenziale intervento chirurgico di rimozione secondaria, ma sono meno rigide e potrebbero essere meno adatte alle forze significative coinvolte nel arretramento di Tipo 3 (Costa, 2023; Dott. MFO, 2025e).
**Design delle piastre:** Le piastre sono disponibili in vari design, tra cui configurazioni dritte, a L e a Y, ciascuna adattata a diverse aree e requisiti di fissaggio (Dr. MFO, 2025e). Le piastre dritte collegano le linee di osteotomia lineare, mentre le piastre a L e a Y forniscono il fissaggio ad angoli o geometrie complesse. Le piastre a rete, sottili fogli malleabili, sono utilizzate principalmente per modellare o aumentare superfici irregolari piuttosto che per il fissaggio primario portante.
**Tipi di viti:** Le viti autofilettanti, che creano la propria filettatura in un foro pilota preforato, semplificano l'inserimento. Le viti autoperforanti combinano foratura e maschiatura in un unico passaggio. Le viti bicorticali, che si agganciano sia allo strato osseo esterno che a quello interno, offrono la massima stabilità laddove lo spessore osseo lo consente. Le viti monocorticali, più corte e che si agganciano solo allo strato esterno, vengono utilizzate nelle aree ossee più sottili o in prossimità di strutture vitali per evitare la penetrazione (Dr. MFO, 2025e).
**Principi biomeccanici:** L'obiettivo primario della fissazione è fornire stabilità meccanica, prevenendo movimenti indesiderati nel sito dell'osteotomia. Ciò favorisce la guarigione ossea diretta (primaria), che è più rapida e si traduce in una minore formazione di callo osseo, ottimizzando i risultati estetici. Placche e viti garantiscono inoltre una riduzione anatomica precisa, mantenendo il contorno frontale pianificato (Dr. MFO, 2025e). La corretta selezione della dimensione della placca e della vite, il posizionamento strategico e l'impegno di una quantità sufficiente di osso sono fondamentali per prevenire il cedimento dell'hardware, come la flessione della placca o l'allentamento della vite. L'hardware in genere condivide il carico con l'osso in via di guarigione, trasferendolo gradualmente all'osso man mano che si rafforza.

Potenziali complicazioni e loro gestione
Nonostante una pianificazione e un'esecuzione meticolose, procedure chirurgiche complesse come l'osteotomia frontale di tipo 3 comportano rischi intrinseci e potenziali complicazioni. I chirurghi devono essere preparati a prevenire, riconoscere e gestire efficacemente queste sfide.
Complicanze intraoperatorie
**Sanguinamento:** Il cuoio capelluto e l'osso sono altamente vascolarizzati, il che rende possibile un sanguinamento significativo. Un'emostasi accurata con cauterizzazione, cera ossea e agenti emostatici è fondamentale per mantenere il campo chirurgico libero e prevenire l'ematoma postoperatorio (Dr. MFO, 2025e).
**Perdita di liquido cerebrospinale (CSF):** Si tratta di una grave complicanza derivante da una lacerazione della dura madre, la membrana protettiva che ricopre il cervello. Può verificarsi durante il taglio osseo, soprattutto in aree di osso sottile o in prossimità della parete posteriore del seno frontale. Una tecnica chirurgica meticolosa, una perforazione precisa ed evitare strumenti penetranti sono fondamentali per la prevenzione. In caso di lesione durale, è necessaria una riparazione immediata con suture, sostituti durali o un lembo pericranico vascolarizzato (Dr. MFO, 2025e).
**Lesione nervosa:** La lesione dei nervi sopraorbitari o sopratrocleari può causare intorpidimento, dolore o parestesia temporanei o permanenti a livello della fronte e del cuoio capelluto. L'attenta identificazione e conservazione di questi fasci neurovascolari durante l'elevazione del lembo e l'osteotomia sono essenziali per ridurre al minimo questo rischio (Dr. MFO, 2025e).
**Ingresso nel seno frontale:** Sebbene spesso parte del regresso di tipo 3, l'ingresso accidentale o non pianificato nel seno frontale richiede un'attenta gestione. La mucosa del seno deve essere completamente rimossa e l'apertura obliterata o coperta per prevenire la formazione di mucocele (una lesione simile a una cisti) e infezioni (Dr. MFO, 2025e).
**Lesione orbitaria:** Sebbene rare, durante le incisioni osteotomiche inferiori lungo il bordo sopraorbitario possono verificarsi lesioni al contenuto orbitario, come l'occhio o i suoi muscoli. Una tecnica precisa e una conoscenza anatomica approfondita sono fondamentali per evitare tali complicazioni (Dr. MFO, 2025e).
Complicanze postoperatorie
**Infezione:** L'infezione del sito chirurgico o dei dispositivi di fissaggio (placche e viti) rappresenta un rischio potenziale. I sintomi includono arrossamento, gonfiore, dolore, calore e possibile drenaggio. La gestione prevede in genere la somministrazione di antibiotici e, nei casi persistenti, può richiedere la rimozione dei dispositivi di fissaggio (Dr. MFO, 2025e; Kam, 2024).
**Ematoma o sieroma:** Può verificarsi un accumulo di sangue (ematoma) o di liquido sieroso (sieroma) sotto il lembo del cuoio capelluto. Spesso si posizionano preventivamente dei drenaggi per ridurre al minimo questo rischio. Piccole raccolte possono risolversi spontaneamente, mentre quelle più grandi possono richiedere l'aspirazione o il drenaggio chirurgico (Dr. MFO, 2025e).
**Palpabilità o visibilità dell'hardware:** Nei soggetti con pelle sottile o tessuto sottocutaneo limitato, placche o viti possono diventare palpabili o addirittura visibili. Un'attenta selezione dell'hardware (placche a basso profilo) e una meticolosa svasatura delle viti contribuiscono a ridurre al minimo questo problema. Talvolta, i pazienti possono richiedere la rimozione dell'hardware al termine della guarigione ossea (Dr. MFO, 2025e).
**Migrazione o allentamento dell'hardware:** Sebbene meno comune con la fissazione con placche e viti rispetto ai metodi tradizionali di cablaggio, l'hardware può occasionalmente allentarsi o migrare se sottoposto a forza eccessiva o se la guarigione ossea è compromessa. Ciò può richiedere una revisione chirurgica (Dr. MFO, 2025e).
**Pseudoartrosi o malconsolidamento:** Può verificarsi la mancata guarigione dell'osso (pseudoartrosi) o la guarigione in una posizione errata (malconsolidamento), sebbene sia meno probabile con la fissazione rigida. I fattori che contribuiscono includono scarsa irrorazione sanguigna, infezioni, fumo o fissazione inadeguata. La gestione spesso prevede un intervento chirurgico di revisione con innesto osseo e ristabilizzazione (Dr. MFO, 2025e).
**Problemi estetici:** Guarigione imprevedibile, asimmetria, irregolarità persistenti del contorno o arretramento inadeguato possono portare a un risultato estetico insoddisfacente. Una pianificazione preoperatoria completa, un'esecuzione precisa e aspettative realistiche del paziente sono fondamentali per ridurre al minimo tali problemi (Dott. MFO, 2025e).
**Disfunzione nervosa:** Intorpidimento, formicolio o dolore persistenti alla fronte o al cuoio capelluto possono derivare da stiramento, compressione o lesione dei nervi durante un intervento chirurgico. Sebbene la sensibilità spesso migliori nel tempo, sono possibili cambiamenti permanenti (Dr. MFO, 2025e; Pansritum, 2021).
**Dolore:** Il dolore postoperatorio è previsto e gestito con analgesici. Il dolore cronico è raro ma può verificarsi (Dr. MFO, 2025e).
Gestione delle complicazioni
Un approccio proattivo alla gestione delle complicanze è essenziale. Questo inizia con un'attenta selezione e ottimizzazione del paziente, identificando e affrontando eventuali condizioni mediche preesistenti che potrebbero aumentare il rischio chirurgico (Dott. MFO, 2025e). Una tecnica chirurgica meticolosa, una delicata manipolazione dei tessuti e un lavoro osseo preciso sono fondamentali. Anche la selezione appropriata dei dispositivi e la loro applicazione sicura sono fondamentali. La somministrazione di antibiotici perioperatori contribuisce a ridurre il rischio di infezione. Un attento monitoraggio postoperatorio consente la diagnosi precoce delle complicanze e un intervento tempestivo, garantendo la sicurezza del paziente e promuovendo un esito positivo (Dott. MFO, 2025e). Anche l'educazione del paziente sui potenziali rischi e sulle aspettative di recupero è fondamentale per gestire efficacemente il percorso.
Recupero post-operatorio e gestione a lungo termine
La fase postoperatoria successiva all'osteotomia frontale di Tipo 3 è un periodo critico che richiede cure meticolose e pazienza. Il recupero da questa procedura estesa è in genere più lungo e può essere più intenso rispetto a interventi meno invasivi, data la significativa manipolazione ossea, il rimodellamento dei tessuti e il potenziale rischio di gonfiore e lividi estesi (Dr. MFO, 2025d). I pazienti devono essere preparati accuratamente per questo percorso, consapevoli che l'aspetto postoperatorio immediato evolverà considerevolmente nel corso di settimane e mesi.
Periodo post-operatorio immediato
Immediatamente dopo l'intervento chirurgico, i pazienti possono aspettarsi un notevole gonfiore del viso, lividi e fastidio nella zona della fronte e degli occhi. Il gonfiore è una risposta fisiologica universale al trauma chirurgico ed è in genere più pronunciato nei primi giorni o in una settimana dopo l'intervento (Dr. MFO, 2025d; Kam, 2024). Si attenua gradualmente nell'arco di diverse settimane o mesi. La completa risoluzione del gonfiore residuo, in particolare nelle aree sottoposte a un significativo intervento osseo, può richiedere fino a un anno o anche di più affinché i contorni definitivi emergano completamente. Anche i lividi si risolvono, di solito entro 2-4 settimane, assumendo diverse tonalità prima di sbiadire completamente.
La gestione del dolore è fondamentale e si ottiene in genere attraverso una combinazione di analgesici e farmaci antinfiammatori prescritti. L'applicazione accurata di impacchi freddi, applicati con cura sulla fronte e sugli occhi, aiuta a ridurre al minimo il gonfiore e ad alleviare il fastidio (Kam, 2024). Si raccomanda vivamente di sollevare la testa, anche durante il sonno, per diverse settimane per ottimizzare il drenaggio linfatico e ridurre l'edema (Kam, 2024).
Limitazioni delle attività e assistenza continua
Le istruzioni specifiche per la cura postoperatoria sono meticolosamente adattate alle procedure eseguite. Si consiglia vivamente ai pazienti di evitare attività faticose, sollevare pesi e chinarsi per diverse settimane per ridurre al minimo il gonfiore e il rischio di sanguinamento o complicazioni hardware (Dr. MFO, 2025e; Kam, 2024). Si incoraggiano passeggiate tranquille per favorire la circolazione. I livelli di attività vengono gradualmente aumentati con il progredire della convalescenza e l'autorizzazione da parte dell'équipe chirurgica.
L'intorpidimento della fronte e del cuoio capelluto è un'esperienza comune dopo questo tipo di procedura, dovuto alla manipolazione dei nervi durante l'elevazione del lembo. La sensibilità spesso ritorna gradualmente nel giro di molti mesi o un anno o più, sebbene alcune aree di sensibilità alterata possano persistere (Dr. MFO, 2025d; Pansritum, 2021). Visite di controllo regolari sono essenziali per monitorare la guarigione della ferita, valutare eventuali segni di complicanze e valutare il risultato estetico (Dr. MFO, 2025e). La frequenza delle visite diminuisce con la guarigione del paziente.
Guarigione ossea e adattamento dei tessuti molli
La guarigione ossea richiede in genere da diversi mesi a un anno, con un significativo aumento della forza nelle prime 6-12 settimane (Dott. MFO, 2025e). Durante questo periodo, le placche e le viti forniscono la necessaria stabilità rigida per l'unione dei segmenti ossei. L'adattamento dei tessuti molli comporta il riposizionamento di pelle, muscoli e grasso sulla struttura scheletrica appena modellata. Questo processo è graduale e contribuisce in modo significativo alla naturalezza del risultato finale. I massaggi linfodrenanti possono essere raccomandati nelle fasi successive per accelerare la risoluzione del gonfiore e migliorare l'elasticità dei tessuti molli (Facialteam, 2025a).
Risultati a lungo termine e gestione dell'hardware
I risultati a lungo termine dell'osteotomia frontale di tipo 3 sono generalmente considerati permanenti, poiché la procedura prevede il rimodellamento della struttura ossea sottostante (Dott. MFO, 2025d; Kam, 2024). Una volta completata e stabile la guarigione ossea, le placche e le viti hanno assolto al loro scopo primario di fornire stabilità iniziale. Nella maggior parte dei casi, i dispositivi di fissaggio in titanio possono rimanere in situ a tempo indeterminato senza causare problemi (Dott. MFO, 2025e). Tuttavia, la rimozione dei dispositivi di fissaggio può essere presa in considerazione in determinate situazioni, ad esempio se i dispositivi di fissaggio diventano palpabili o sensibili, se si sviluppa un'infezione attorno ad essi o in rari casi di dolore attribuito ai dispositivi di fissaggio (Dott. MFO, 2025e). La rimozione dei dispositivi di fissaggio è una procedura secondaria, generalmente meno complessa rispetto all'intervento chirurgico iniziale.
Sebbene l'esteso rimodellamento osseo fornisca una base stabile e duratura, le strutture facciali continuano a subire i naturali processi di invecchiamento. I cambiamenti dei tessuti molli dovuti all'invecchiamento, alle fluttuazioni di peso o alla terapia ormonale continua possono richiedere piccole revisioni o ritocchi non chirurgici anche anni dopo l'intervento iniziale. L'impegno per un'assistenza continuativa e aspettative realistiche a lungo termine sono componenti essenziali per un percorso di femminilizzazione del viso di successo e duraturo (Dott.ssa MFO, 2025d).

Conclusione: la precisione della trasformazione della fronte
L'osteotomia frontale di tipo 3 rappresenta una procedura altamente avanzata e trasformativa nell'ambito della chirurgia di femminilizzazione del viso, offrendo un profondo rimodellamento della parte superiore del viso per le persone che desiderano allineare il proprio aspetto alla propria identità di genere. Questa esplorazione completa ha fatto luce sugli intricati livelli di questa procedura, dalla comprensione anatomica fondamentale alla meticolosa esecuzione chirurgica e al ruolo fondamentale delle cure postoperatorie. La caratteristica distintiva dell'osteotomia di tipo 3 è la sua capacità di correggere significative sporgenze sopraccigliari e prominenze del seno frontale attraverso una modificazione ossea diretta, un livello di intervento ineguagliabile rispetto a tecniche meno invasive. Ciò garantisce la creazione di una fronte femminile e dai contorni morbidi, in armonia con i lineamenti generali del viso.
Il percorso inizia con un'accurata pianificazione preoperatoria, sfruttando l'imaging 3D ad alta risoluzione e la simulazione chirurgica virtuale per creare un progetto preciso per la trasformazione. Questa integrazione tecnologica migliora l'accuratezza chirurgica, riduce al minimo i rischi e migliora significativamente la prevedibilità dei risultati. Il processo decisionale intraoperatorio, pur essendo guidato da questo progetto, richiede la profonda esperienza e adattabilità del chirurgo per gestire le variazioni anatomiche individuali e proteggere le strutture neurovascolari vitali. L'applicazione di sistemi avanzati di fissaggio con placche e viti è fondamentale per ottenere una stabilità rigida, promuovere una guarigione ossea ottimale e garantire l'integrità a lungo termine dell'osso frontale rimodellato.
Sebbene l'osteotomia frontale di tipo 3 sia un potente strumento per la femminilizzazione, non è esente da complessità e potenziali sfide. La consapevolezza di complicanze come perdite di liquido cerebrospinale, lesioni nervose o infezioni, e la preparazione alla loro gestione, sono fondamentali per la sicurezza del paziente e il successo chirurgico. Il periodo di recupero postoperatorio è una fase cruciale, che richiede un'attenzione scrupolosa per gestire gonfiore, disagio e limitazioni dell'attività, consentendo una corretta guarigione ossea e l'adattamento dei tessuti molli. La stabilità a lungo termine dei risultati è generalmente eccellente, garantendo un cambiamento permanente della struttura ossea sottostante.
In definitiva, la precisione e la maestria dell'osteotomia frontale di Tipo 3 vanno oltre il mero miglioramento estetico; contribuiscono in modo significativo al benessere psicologico di un individuo, riducendo la disforia di genere e promuovendo un maggiore senso di autostima e autenticità. Scegliere un chirurgo altamente specializzato con una vasta esperienza sia nella femminilizzazione estetica che nella complessa ricostruzione craniofacciale è la decisione più critica per i potenziali pazienti. Questo garantisce che le complesse esigenze di una procedura così avanzata siano soddisfatte con il massimo livello di competenza e cura. Con la continua evoluzione della scienza e della tecnologia chirurgica, le possibilità di ottenere profili facciali armoniosi e femminilizzati non faranno che aumentare, offrendo una rinnovata speranza e risultati tangibili a coloro che desiderano una profonda trasformazione personale. Incoraggiamo le persone che stanno prendendo in considerazione questa procedura che cambia la vita a richiedere consulenze approfondite con esperti qualificati per esplorare come l'osteotomia frontale di Tipo 3 possa aiutarle a raggiungere l'estetica femminile desiderata.
Domande frequenti
Che cos'è l'osteotomia frontale di tipo 3 nella femminilizzazione del viso?
L'osteotomia frontale di tipo 3 è una tecnica chirurgica avanzata utilizzata nella chirurgia di femminilizzazione facciale (FFS) per ridurre significativamente un'arcata sopraccigliare prominente e rimodellare la fronte. Consiste nella rimozione chirurgica della parete anteriore del seno frontale, nel rimodellamento di questo segmento osseo e nel suo successivo riposizionamento più arretrato per creare un contorno più liscio e femminile.
Chi è il candidato ideale per l'osteotomia frontale di tipo 3?
Un candidato ideale per l'osteotomia frontale di Tipo 3 è un individuo con una significativa prominenza sopracciliare o un seno frontale ampio e prominente. In questi casi, metodi più semplici come la rasatura ossea (Tipo 1) sarebbero insufficienti o non sicuri. L'imaging preoperatorio, come una TAC, aiuta a confermare la necessità di questo approccio completo.
In che cosa il tipo 3 differisce dal tipo 1 e dal tipo 2 per quanto riguarda il contouring della fronte?
Il tipo 3 prevede il taglio dell'osso, la rimodellazione e l'arretramento per una sporgenza significativa delle sopracciglia. Il tipo 1 (rasatura) è per una sporgenza minima. Il tipo 2 (aumento) affronta la recessione della fronte aggiungendo materiale, anziché riducendo la sporgenza. Il tipo 3 offre la rimodellazione più radicale e completa.
Quali sono i passaggi principali di un'osteotomia frontale di tipo 3?
La procedura prevede un'incisione del cuoio capelluto (tipicamente coronale) per esporre l'osso frontale. Vengono eseguite osteotomie precise (tagli ossei) per rimuovere la parete anteriore del seno frontale. Questo segmento osseo viene quindi rimodellato, l'osso sottostante viene rimodellato e il segmento rimodellato viene riportato in posizione femminile e fissato con placche e viti.
Quali tipi di hardware di fissaggio vengono utilizzati nell'arretramento della fronte di tipo 3?
Le placche e le viti in titanio sono le più comunemente utilizzate per la loro resistenza e biocompatibilità, garantendo un fissaggio robusto e duraturo. Sono disponibili anche placche e viti riassorbibili (riassorbibili), ma sono generalmente meno rigide e più spesso utilizzate in casi pediatrici o in aree meno soggette a carico.
Quali sono i potenziali rischi e le complicazioni dell'osteotomia frontale di tipo 3?
I rischi potenziali includono emorragia, perdita di liquido cerebrospinale (CSF) (rara), lesione nervosa (che causa intorpidimento o dolore), infezione del seno frontale, ematoma, sieroma, palpabilità dei mezzi di sintesi o, raramente, pseudoartrosi. Un'attenta tecnica chirurgica e le cure postoperatorie riducono al minimo questi rischi.
Cosa può aspettarsi un paziente durante il periodo di recupero dopo un'osteotomia frontale di tipo 3?
I pazienti possono aspettarsi gonfiore significativo, lividi e fastidio per diverse settimane. La completa risoluzione del gonfiore e la guarigione ossea possono richiedere fino a un anno o più. Limitare le attività, sollevare la testa, applicare impacchi freddi e assumere antidolorifici prescritti sono fondamentali. L'intorpidimento della fronte e del cuoio capelluto è comune e si risolve gradualmente.
Bibliografia
- Costa, MA (2023). Femminilizzazione della fronte – Melinda A. Costa, MD Tratto da Melinda A. Costa, MD: costamd.com
- Dott. MFO. (2025d, 10 maggio). Contorno della fronte FFS: confronto tra tipo 1, 2 e 3. Recuperato dal Dott. MFO – Chirurgo FFS In Tacchino: dr-mfo.com
- Dott. MFO. (2025e, 15 maggio). Arretramento frontale di tipo 3 FFS: fissazione ossea con placca e vite. Estratto dal Dott. MFO – Chirurgo FFS in Turchia: dr-mfo.com
- Facialteam. (2025a, 6 febbraio). Chirurgia di femminilizzazione della fronte di tipo 3: FOREContour® di Facialteam. Tratto da Facialteam: facialteam.eu
- Facialteam. (2025b). Chirurgia di femminilizzazione della fronte: la tecnica Forecontour®. Tratto da Facialteam: facialteam.eu
- Kam, J. (10 gennaio 2024). Contorno della fronte di tipo 3: miglioramento della simmetria facciale. Tratto da Kam Facial Plastic Surgery: kamfacialplasticsurgery.com
- Mittermiller, P. (2025). Tipo 3 Riduzione della fronte per la femminilizzazione della fronte. Tratto da Paul Mittermiller, MD: paulmittermillermd.com
- Pansritum, K. (22 marzo 2021). Chirurgia della fronte e dell'attaccatura dei capelli per l'affermazione di genere. Plast Reconstr Surg Glob Open, 9(3): e3486.









