Gesichtsfeminisierung Die FFS ist eine komplexe und stark individualisierte Behandlungsreihe zur Veränderung der Gesichtszüge, um ein feminineres Aussehen zu erzielen. Zu den wirkungsvollsten Eingriffen zählt die Stirnkonturierung, da die Stirn aufgrund ihrer knöchernen Struktur ein wichtiger Indikator für das wahrgenommene Geschlecht ist. Ein ausgeprägter Brauenbogen und eine nach vorne geneigte Stirn gelten typischerweise als maskulin, während eine glattere, eher vertikale Stirn mit Weiblichkeit assoziiert wird. Eine erfolgreiche Behandlung der Stirn kann das Gesichtsprofil deutlich verändern und maßgeblich zu einer harmonischen und femininen Ästhetik beitragen.
Als auf Gesichtsfeminisierung spezialisierter Chirurg gehe ich bei der Stirnkonturierung mit akribischer Planung und einem tiefen Verständnis der komplexen Anatomie des Stirnbeins und seiner Beziehung zu den darunterliegenden lebenswichtigen Strukturen vor. Ziel ist es nicht nur, die Stirnprojektion zu reduzieren, sondern eine harmonische, natürlich wirkende Kontur zu schaffen, die sich nahtlos in das Gesamtbild des Gesichts einfügt. Um dies zu erreichen, ist die Wahl der geeigneten Operationstechnik entscheidend, wobei im Wesentlichen zwei unterschiedliche Methoden zur Verfügung stehen: Knochenraspeln, auch bekannt als Typ 1-Konturierung, und Stirn Osteotomie, oft als Konturierung Typ 3 bezeichnet.
Die Entscheidung zwischen diesen Techniken ist von größter Bedeutung und wird durch die individuelle Anatomie des Patienten bestimmt, insbesondere durch die Dicke des Stirnbeins sowie die Größe und Lage der Stirnhöhle. Diese Diskussion befasst sich eingehend mit den Feinheiten von Knochenschabung und Osteotomie und bietet einen umfassenden Überblick aus der Sicht eines Chirurgen. Dabei werden Indikationen, Techniken, Vorteile, Nachteile und mögliche Komplikationen beider Methoden untersucht, um letztendlich zu verstehen, warum bei einem bestimmten Patienten die eine oder andere Methode der anderen vorgezogen wird.
Inhaltsverzeichnis
Die Stirn verstehen: Relevante Anatomie für die Konturierung
Um die chirurgischen Ansätze zur Stirnkonturierung zu verstehen, muss man zunächst die detaillierte Anatomie des Stirnbeins kennen. Das Stirnbein bildet die Stirn und den oberen Teil der Augenhöhlen. Zu den wichtigsten Merkmalen der Stirnkonturierung gehören:
Die Glabella und die supraorbitalen Ränder
Die Glabella ist der glatte, dreieckige Bereich auf der Stirn oberhalb des Nasenrückens und zwischen den Augenbrauen. Bei Personen mit maskulinen Gesichtszügen bildet die Glabella oft einen Teil eines markanten Brauenwulstes. Die supraorbitalen Ränder sind die knöchernen Bögen, die die oberen Ränder der Augenhöhlen bilden. Bei maskulinen Stirnen können diese Ränder dicker sein und weiter nach vorne ragen als bei weiblichen Stirnen. Der Grad der Projektion sowohl der Glabella als auch der supraorbitalen Ränder ist ein Hauptziel der Feminisierung.
Frontalvorsprung
Unter frontaler Vorwölbung versteht man die Vorwölbung des Stirnknochens, insbesondere im supraorbitalen Bereich (über den Augen). Ausmaß und Lage dieser Vorwölbung variieren individuell stark. Die Reduzierung dieser Vorwölbung ist ein zentrales Ziel der Stirnkonturierung.
Die Stirnhöhle
Entscheidend ist, dass das Stirnbein die Stirnhöhlen enthält. Diese luftgefüllten Hohlräume befinden sich typischerweise hinter dem unteren mittleren Teil der Stirn und erstrecken sich oft nach oben. Größe und Ausdehnung der Stirnhöhlen sind sehr variabel. Das Verständnis der Position und Größe der Stirnhöhle ist Wesentlich Für die Operationsplanung ist dies wichtig, da es die Durchführbarkeit der Knochenabtragung erheblich beeinflusst und eine Osteotomie erforderlich macht, wenn die Stirnhöhle groß ist und zur Stirnwölbung beiträgt. Die Vorderwand der Stirnhöhle ist der Knochen, der die äußere Oberfläche der Stirn in dieser Region bildet. Die Hinterwand trennt die Stirnhöhle vom intrakraniellen Inhalt (dem Gehirn und seinen Hüllen).
Knochendicke und -schichten
Das Stirnbein besteht wie andere Schädelknochen aus mehreren Schichten. Es besteht aus einer äußeren Tafel (der äußeren Schicht), einer inneren Tafel (der inneren Schicht, die dem Gehirn zugewandt ist) und einer dazwischenliegenden Schicht aus schwammartigem Knochen, der sogenannten Diploe. Die Dicke des Stirnbeins variiert über die Stirn und von Person zu Person. Entscheidend ist, dass die Dicke der äußeren Tafel, insbesondere über der Stirnhöhle, bestimmt, wie viel Knochen beim Knochenschaben sicher entfernt werden kann, ohne in die Stirnhöhle einzudringen.
Wichtige angrenzende Strukturen
Um das Stirnbein herum befinden sich lebenswichtige Strukturen, die während der Operation geschützt werden müssen. Dazu gehören der Nervus supraorbitalis und der Nervus supratrochlearis (Äste des Trigeminusnervs, die Stirn und Kopfhaut mit Empfindungen versorgen), Blutgefäße (die Kopfhaut und Stirn versorgen) und die Dura mater (die harte äußere Hirnhaut), die unmittelbar unter der inneren Schädeldecke liegt. Schäden an diesen Strukturen können zu Komplikationen wie Taubheitsgefühlen, Blutungen oder sogar zum Austreten von Liquor cerebrospinalis führen.
Ein gründliches Verständnis dieser anatomischen Elemente, insbesondere der Beziehung zwischen Stirnwölbung, supraorbitalen Rändern, Stirnhöhlengröße und Dicke der äußeren Tafel, bildet die Grundlage für die Wahl der geeigneten Operationstechnik zur Stirnfeminisierung. Präoperative Bildgebung, insbesondere eine Computertomographie (CT), ist unerlässlich, um diese Strukturen präzise abzubilden und den chirurgischen Eingriff zu planen.
Knochenrasur: Stirnkonturierung Typ 1
Das Knochenschaben, oft auch als Stirnkonturierung Typ 1 bezeichnet, ist die weniger invasive der beiden primären Techniken zur Reduzierung der Stirnwölbung. Bei dieser Methode wird die Dicke des Stirnknochens mithilfe spezieller chirurgischer Instrumente vorsichtig reduziert.
Ideale Kandidaten für das Knochenhobeln
Das Knochenhobeln eignet sich für Patienten, die eine minimale bis mäßige Stirnwölbung aufweisen und, was entscheidend ist, einen ausreichend dicken Stirnknochen haben. vor der StirnhöhleDiese Technik ist am effektivsten, wenn die Hauptursache für die Stirnprominenz lediglich ein dickerer Knochen ist und nicht die Vorwölbung durch eine große darunterliegende Stirnhöhle. Bei kleiner oder fehlender Stirnhöhle kann durch Knochenabschabung oft eine zufriedenstellende Reduktion und Konturierung erreicht werden.
Patienten mit ausgeprägtem Stirnwulst, der primär auf dickes Knochengewebe über einer kleinen oder zurückgesetzten Stirnhöhle zurückzuführen ist, sind ebenfalls gute Kandidaten. Eine CT-Untersuchung ist unerlässlich, um zu bestätigen, dass über der Stirnhöhle ausreichend Knochen vorhanden ist, um eine sichere und effektive Rasur zu ermöglichen. Ist die äußere Tafel des Stirnbeins über der Stirnhöhle dünn, besteht bei aggressiver Rasur die Gefahr einer Perforation der Stirnhöhle, was unerwünscht ist.
Die Operationstechnik des Bone Shaving
Der Eingriff wird üblicherweise unter Vollnarkose durchgeführt. Der Zugang zum Stirnknochen erfolgt meist über eine Coronalinzision. Diese wird hinter dem Haaransatz gesetzt und erstreckt sich von Ohr zu Ohr. So kann der Chirurg den Kopfhautlappen nach vorne heben und den gesamten Stirnknochen freilegen. Der Vorteil einer Coronalinzision besteht darin, dass die entstehende Narbe im Haar verborgen bleibt. Bei Personen mit zurückweichendem Haaransatz kann eine prätrichiale Inzision (direkt vor dem Haaransatz) in Betracht gezogen werden, um gleichzeitig den Haaransatz abzusenken. Dies führt jedoch zu einer sichtbaren Narbe am Haaransatz.
Sobald der Stirnknochen freigelegt ist, verwendet der Chirurg Spezialinstrumente, vor allem Hochgeschwindigkeits-Chirurgiebohrer (im Wesentlichen medizinische Bohrer mit unterschiedlich geformten und großen Köpfen) und manchmal auch Raspeln, um vorsichtig und schrittweise Schichten des äußeren Knochens zu entfernen. Die Bohrer ermöglichen eine präzise und kontrollierte Reduzierung der Knochendicke. Der Chirurg arbeitet sorgfältig daran, die Prominenz der Glabella und der supraorbitalen Ränder zu reduzieren, um eine glattere, rundere Kontur zu schaffen.
Der Eingriff erfordert eine sorgfältige Abschätzung der zu entfernenden Knochenmenge und eine ständige Kontrolle der verbleibenden Knochendicke, um ein Eindringen in die Stirnhöhle oder eine deutliche Ausdünnung des Knochens bis hin zu einer Schwächung zu vermeiden. Dies erfordert taktiles Feedback und ein gründliches Verständnis der präoperativen CT-Scan-Daten, die als chirurgischer Leitfaden dienen und Bereiche unterschiedlicher Knochendicke sowie die Lage der Stirnhöhle anzeigen. Ziel ist es, die Ränder des rasierten Bereichs sanft in den umgebenden Knochen übergehen zu lassen, um fühlbare Stufen oder Unregelmäßigkeiten zu vermeiden.
Vorteile des Knochenhobelns
Aus chirurgischer Sicht bietet das Knochenschaben mehrere Vorteile, wenn die Anatomie des Patienten geeignet ist:
- Weniger invasiv: Im Vergleich zur Osteotomie ist das Knochenschaben ein weniger umfangreicher Eingriff. Dabei werden keine großen Knochensegmente herausgeschnitten und neu positioniert und auch die Stirnhöhle nicht manipuliert.
- Schnellere Wiederherstellung: Patienten erholen sich nach einer Knochenrasur in der Regel schneller, da das chirurgische Trauma geringer ist. Schwellungen und Blutergüsse können weniger stark sein und schneller abklingen.
- Geringeres Risikoprofil: Generell birgt das Knochenschaben im Vergleich zur Osteotomie ein geringeres Komplikationsrisiko. Risiken im Zusammenhang mit der Knochenheilung, dem Einsatz von Geräten und der direkten Manipulation der Stirnhöhle werden deutlich reduziert oder eliminiert.
- Kürzere Operationszeit: Die Operationszeit für die Knochenrasur ist typischerweise kürzer als bei einer Stirnosteotomie.
- Keine interne Fixierung erforderlich: Anders als bei der Osteotomie sind beim Bone Shaving keine Platten, Schrauben oder Drähte zur Stabilisierung der Knochensegmente erforderlich, wodurch potenzielle Probleme im Zusammenhang mit der Hardware vermieden werden.
Einschränkungen der Knochenrasur
Trotz seiner Vorteile weist das Knochenschaben erhebliche Einschränkungen auf, die es für viele Patienten, die eine Feminisierung der Stirn benötigen, ungeeignet machen:
- Eingeschränkter Korrekturumfang: Die Hauptbeschränkung besteht darin, dass durch Knochenschabung die Projektion nur in dem Maße reduziert werden kann, wie es die Dicke der äußeren Tafel des Stirnbeins erlaubt. über der StirnhöhleWenn die hervorstehende Stirnhöhle hauptsächlich auf eine große, hervorstehende Stirnhöhle zurückzuführen ist, lässt sich durch Abschleifen des äußeren Knochens die Gesamtprojektion nicht wesentlich reduzieren, ohne dass das Risiko einer Perforation der Stirnhöhle besteht.
- Unfähigkeit, signifikante frontale Vorwölbungen oder hervorstehende supraorbitale Ränder zu behandeln: Bei ausgeprägten Brauenwülsten und Stirnvorsprüngen, die mit einer großen Stirnhöhle verbunden sind, reicht Knochenabtrag allein nicht aus, um eine ausreichende Feminisierung zu erreichen. Die darunterliegende Knochenstruktur bestimmt die maximal erreichbare Reduktion.
- Risiko einer Überresektion und Ausdünnung: Aggressives Abtragen dünner Knochen, insbesondere über der Stirnhöhle, kann zu einem unbeabsichtigten Eindringen in die Nebenhöhle führen. Eine zu starke Ausdünnung des Knochens kann ihn zudem schwächen und ihn anfälliger für Brüche machen.
- Mögliche Unregelmäßigkeiten: Durch eine sorgfältige Technik lässt sich dieses Risiko zwar minimieren, eine ungleichmäßige Knochenentfernung kann jedoch möglicherweise zu subtilen Konturunregelmäßigkeiten oder tastbaren Stufen unter der Haut führen.
Zusammenfassend lässt sich sagen, dass Bone Shaving eine hervorragende Technik für geeignete Kandidaten mit minimaler bis mäßiger Stirnwölbung und ausreichender Knochendicke über der Stirnhöhle ist. Es ist jedoch wichtig, die Grenzen des Eingriffs zu kennen und zu erkennen, wann ein umfangreicherer Eingriff erforderlich ist, um das gewünschte ästhetische Ergebnis zu erzielen. Die Entscheidung hängt maßgeblich von der präoperativen anatomischen Untersuchung ab, vor allem durch CT-Bildgebung.
Stirnosteotomie: Stirnkonturierung Typ 3
Die Stirnosteotomie oder Stirnkonturierung Typ 3 ist ein aufwendigerer chirurgischer Eingriff und wird bei Patienten mit ausgeprägter Stirnvorwölbung angewendet, insbesondere wenn diese durch eine große oder nach vorn ragende Stirnhöhle verursacht wird und/oder eine signifikante Verkleinerung der supraorbitalen Ränder erforderlich ist. Diese Technik ermöglicht im Vergleich zur Knochenrasur ein deutlich stärkeres Maß an Konturierung und Feminisierung.
Ideale Kandidaten für eine Stirnosteotomie
Patienten, die am meisten von einer Stirnosteotomie profitieren, weisen eine mittelschwere bis schwere Stirnvorwölbung auf, die oft mit einer großen, deutlich nach vorn ragenden Stirnhöhle einhergeht. Diese Personen haben typischerweise einen ausgeprägten Brauenwulst, der durch einfaches Knochenhobeln nicht ausreichend reduziert werden kann, ohne die Integrität der Stirnhöhlenwand zu beeinträchtigen. Die Stirnosteotomie ist auch die bevorzugte Methode, wenn eine wesentliche Umformung oder Verkleinerung der supraorbitalen Ränder erforderlich ist, um eine femininere Augenhöhlenform zu erreichen. Die CT-Befunde, insbesondere die Größe und Lage der Stirnhöhle sowie die relative Projektion des Brauenwulstes, sind die wichtigsten Faktoren für die Eignung dieses Eingriffs.
Die Operationstechnik der Stirnosteotomie
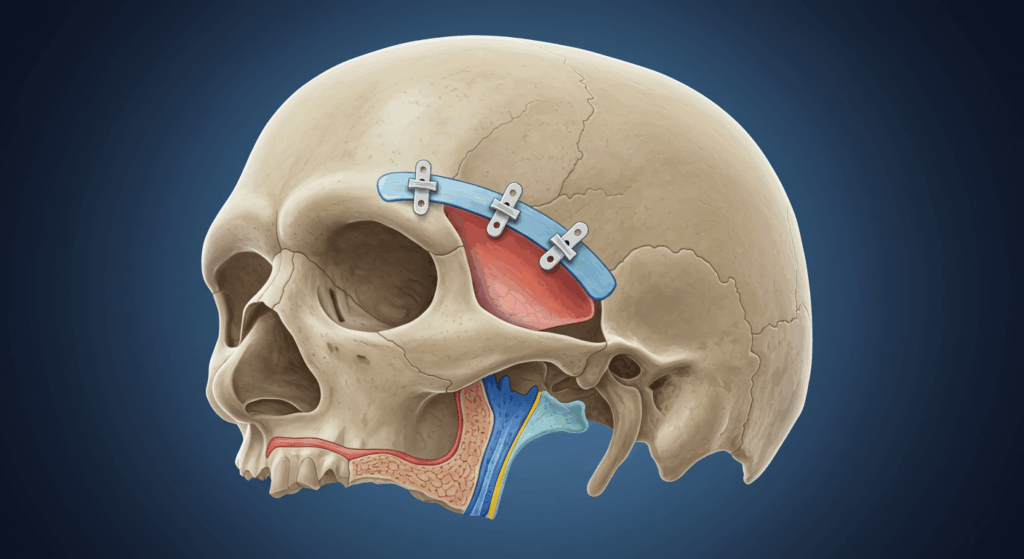
Ähnlich wie beim Knochenschaben wird die Stirnosteotomie unter Vollnarkose durchgeführt. Der Zugang erfolgt typischerweise über eine koronale oder prätrichiale Inzision. Sobald der Stirnknochen freigelegt ist, liegt der entscheidende Unterschied im Zugang. Anstatt die Oberfläche einfach abzuschaben, führt der Chirurg präzise Schnitte (Osteotomien) im Knochen durch, um ein Segment zu entfernen oder neu zu positionieren.
Die häufigste Form der Stirnosteotomie zur Feminisierung ist die Entfernung der Stirnhöhlenvorderwand. Nach sorgfältiger Markierung des zu entfernenden Knochenabschnitts anhand von Messungen und gegebenenfalls einer Schablone, die auf der präoperativen Planung basiert, setzt der Chirurg spezielle Sägen (z. B. oszillierende Sägen) und Osteotome (Knochenmeißel) ein, um Schnitte in den Knochen um die Stirnhöhlenvorderwand herum bis zu den supraorbitalen Rändern zu setzen. Das genaue Schnittmuster wird präoperativ anhand der gewünschten Kontur und der Anatomie des Patienten geplant.
Nach der sorgfältigen Entfernung des Knochensegments, das häufig die Vorderwand der Stirnhöhle und die supraorbitalen Ränder umfasst, wird die darunterliegende Stirnhöhle freigelegt. Alle knöchernen Septierungen (inneren Unterteilungen) innerhalb der Höhle, die zur äußeren Ausbuchtung beitragen, werden sorgfältig weggefräst, um eine glatte Innenkontur zu schaffen. Das entfernte Knochensegment wird anschließend auf einem separaten sterilen Feld neu geformt. Diese Umformung beinhaltet häufig die Reduzierung der Projektion, die Glättung der Oberfläche und gegebenenfalls die Veränderung der Form der im Segment enthaltenen supraorbitalen Ränder.
Nach der Umformung wird das Knochensegment in vertiefter Position wieder in den Stirndefekt eingesetzt, um die gesamte Frontalprojektion zu reduzieren. Das neu positionierte Knochensegment wird anschließend mit kleinen Titanplatten und Schrauben sicher fixiert. Diese Platten und Schrauben sorgen für Stabilität und ermöglichen die Heilung des Knochens in seiner neuen Position. In manchen Fällen, wenn das Knochensegment für einen Ersatz ungeeignet ist (z. B. zu dünn oder fragmentiert), kann der Stirndefekt mit Knochentransplantatmaterial (entweder aus einem anderen Schädelteil oder einem synthetischen Ersatz) oder einem speziell für die Kranioplastik (Schädelrekonstruktion) entwickelten Knochenzement rekonstruiert werden. Die Verwendung des patienteneigenen, umgeformten Knochens ist jedoch, sofern möglich, oft die bevorzugte Methode.
Der Chirurg konturiert die Ränder des repositionierten Knochensegments sorgfältig, damit es sich nahtlos in den umgebenden natürlichen Knochen einfügt. Oftmals verwendet er Fräsen, um die endgültige Form zu verfeinern und einen nahtlosen Übergang zu gewährleisten. Ziel ist eine sanfte, feminine Rundung der Stirn.
Vorteile der Stirnosteotomie
Die Stirnosteotomie bietet erhebliche Vorteile, wenn die Anatomie des Patienten einen umfassenderen Ansatz erfordert:
- Höherer Korrekturgrad: Dies ist der Hauptvorteil. Die Osteotomie ermöglicht eine deutliche Reduzierung der ausgeprägten Stirnvorwölbung und der prominenten supraorbitalen Ränder und erreicht so ein Maß an Feminisierung, das durch Knochenabtrag allein oft nicht erreicht werden kann. Sie behebt direkt die Projektion, die durch eine vergrößerte Stirnhöhle verursacht wird.
- Möglichkeit zur Neuformung der supraorbitalen Ränder: Durch die Osteotomie ist eine stärkere Manipulation und Neuformung der supraorbitalen Ränder möglich, was erheblich zur Feminisierung der Augenpartie beiträgt.
- Erzeugt eine glatte, gleichmäßige Kontur: Durch das Entfernen, Umformen und Neupositionieren eines Knochensegments kann der Chirurg selbst bei erheblichen, bereits bestehenden Unregelmäßigkeiten eine durchgängig glatte und weibliche Kontur der Stirn schaffen.
- Behandelt die zugrunde liegende Nasennebenhöhle: Während eine direkte Manipulation der Nebenhöhle Risiken birgt, ist eine direkte Behandlung der Nebenhöhle durch Entfernung ihrer Vorderwand erforderlich, wenn die Nebenhöhle die Hauptursache für die Vorwölbung ist.
Nachteile der Stirnosteotomie
Da es sich bei der Stirnosteotomie um einen invasiveren Eingriff handelt, ist auch das Risiko höher und die Genesung dauert länger:
- Invasiver: Bei diesem Verfahren wird Knochen geschnitten und bearbeitet, die Stirnhöhle freigelegt und eine interne Fixierung ist erforderlich. Dies macht es von Natur aus invasiver als das Knochenhobeln.
- Längere Erholungsphase: Bei Patienten, die sich einer Osteotomie unterziehen, kommt es typischerweise zu stärkeren Schwellungen, Blutergüssen und Beschwerden, was im Vergleich zur Knochenabtragung zu einer längeren Genesungszeit führt.
- Höheres Komplikationsrisiko: Die mit einer Osteotomie verbundenen Risiken sind vielfältiger und potenziell schwerwiegender. Dazu gehören Komplikationen der Stirnhöhle (Infektion, Mukozelenbildung, Liquorleck), Komplikationen der Knochenheilung (Pseudoarthrosen, Fehlverheilung), Komplikationen des Fixationsmaterials (Infektion, Palpabilität, Notwendigkeit der Entfernung), Konturunregelmäßigkeiten, Nervenverletzungen und Durarisse.
- Potenzial für Hardware-Tastbarkeit: Bei Personen mit dünner Haut können die zur Fixierung verwendeten Platten und Schrauben durch die Haut tastbar sein, obwohl dies oft nicht sichtbar ist. In seltenen Fällen kann es zu Infektionen oder Beschwerden kommen, sodass die Fixierung in einem späteren Eingriff entfernt werden muss.
- Risiko für die Stirnhöhle: Das Eindringen in die Stirnhöhle während einer Operation birgt das Risiko einer Infektion, die in die Nebenhöhle oder sogar intrakraniell wandert, wenn die hintere Nebenhöhlenwand beschädigt ist. Eine sorgfältige Operationstechnik und postoperative Betreuung sind entscheidend, um diese Risiken zu minimieren.
- Risiko eines Liquorlecks: Obwohl selten, besteht das Risiko eines unbeabsichtigten Risses der Dura (der Schutzhülle des Gehirns) während des Eingriffs, insbesondere wenn die Hinterwand der Stirnhöhle sehr dünn ist oder mit der Dura verklebt ist. Ein Duralriss kann zu einem Liquorleck führen, das umgehend erkannt und behandelt werden muss, um schwerwiegende Komplikationen wie eine Meningitis zu verhindern.
Trotz der erhöhten Risiken und der längeren Genesungszeit ist eine Stirnosteotomie bei Patientinnen mit ausgeprägter Stirnvorwölbung oft die einzige Möglichkeit, den gewünschten Feminisierungsgrad zu erreichen. Die Entscheidung für eine Osteotomie erfolgt nach einer ausführlichen Besprechung der Risiken und Vorteile mit der Patientin, um sicherzustellen, dass sie realistische Erwartungen hinsichtlich des Ergebnisses und der Genesung hat.

Vergleich von Bone Shaving und Osteotomie: Der Entscheidungsprozess
Die Wahl zwischen Knochenrasur (Typ 1) und Stirnosteotomie (Typ 3) ist möglicherweise die wichtigste Entscheidung bei der Stirnkonturierung und ein Paradebeispiel dafür, wie wichtig eine individuelle Operationsplanung bei der FFS ist. Es gibt keine allgemeingültige Lösung; die optimale Technik wird ausschließlich von der individuellen Anatomie des Patienten und den Operationszielen bestimmt.
Der Eckpfeiler dieses Entscheidungsprozesses ist die präoperative Beurteilung, wobei die CT-Aufnahme ein unverzichtbares Instrument darstellt. Eine hochauflösende CT-Aufnahme liefert detaillierte Querschnittsbilder des Stirnbeins und ermöglicht dem Chirurgen eine präzise Beurteilung:
- Die Dicke des Stirnbeins über die gesamte Stirn.
- Größe, Form und Ausdehnung der Stirnhöhle.
- Die Beziehung der Stirnhöhle zu den Bereichen mit der größten Stirnwölbung und der Projektion des supraorbitalen Randes.
- Die Dicke der Vorderwand der Stirnhöhle.
- Die Beziehung der inneren Tafel des Stirnbeins zur darunterliegenden Dura.
Anhand der CT-Befunde kann der Chirurg feststellen, ob über der Stirnhöhle eine ausreichende Knochendicke vorhanden ist, um eine ausreichende Reduktion durch Abschaben allein zu ermöglichen (was darauf hinweist, dass Typ 1 möglich ist) oder ob die Stirnwölbung überwiegend auf eine große, hervorstehende Stirnhöhle zurückzuführen ist oder eine stärkere Reduktion des supraorbitalen Randes erfordert, als durch Abschaben erreicht werden kann (was darauf hinweist, dass Typ 3 erforderlich ist).
Schlüsselfaktoren, die die Entscheidung beeinflussen
Fassen wir die wichtigsten Unterschiede zusammen, die die Wahl des Chirurgen beeinflussen:
| Besonderheit | Knochenhobeln (Typ 1) | Stirnosteotomie (Typ 3) |
| Indikationen | Minimale bis mäßige Vorwölbung der Stirn; dicker Stirnknochen über der Stirnhöhle; kleine oder fehlende Stirnhöhle. | Mäßiger bis schwerer Stirnvorsprung; große/vorstehende Stirnhöhle; Notwendigkeit einer erheblichen Reduktion des supraorbitalen Randes. |
| Mechanismus | Reduzierung der Knochendicke mit Fräsern/Raspeln. | Schneiden, Entfernen, Umformen und Neupositionieren eines Knochensegments; direkte Behandlung der Stirnhöhle. |
| Umfang der Korrektur | Begrenzt durch die Knochendicke über der Kieferhöhle. | Ermöglicht eine deutliche Reduzierung und Neuformung. |
| Invasivität | Weniger invasiv. | Invasiver. |
| Wiederherstellungszeit | Kürzer. | Länger. |
| Risikoprofil | Untere. | Höher (insbesondere Risiken im Zusammenhang mit der Stirnhöhlen- und Knochenheilung). |
| Bedarf an Hardware | NEIN. | Ja (Platten und Schrauben zur Fixierung). |
| Auswirkungen auf die Stirnhöhle | Wenn möglich vermeiden; bei dünnem Knochen besteht Perforationsgefahr. | Direkt angesprochen; Risiko von Komplikationen im Zusammenhang mit den Nasennebenhöhlen. |
| Narbenposition | Typischerweise koronal (hinter dem Haaransatz) oder prätrichial (am Haaransatz). | Typischerweise koronal (hinter dem Haaransatz) oder prätrichial (am Haaransatz). |
Bei Patienten mit leichtem Stirnbeinvorsprung und einem dicken Stirnbein vor einer kleinen Stirnhöhle kann eine Knochenrasur ausreichen, um ein gutes Ergebnis mit geringerem Risiko und schnellerer Genesung zu erzielen. Umgekehrt ist bei Patienten mit starkem Stirnbeinvorsprung aufgrund einer großen, nach vorne gezogenen Stirnhöhle eine Osteotomie erforderlich, um eine sinnvolle Feminisierung zu erreichen. Ein Knochenrasurversuch wäre in einem solchen Fall wirkungslos und potenziell gefährlich, da das hohe Risiko besteht, in die große Stirnhöhle einzudringen, ohne eine ausreichende Konturierung zu erreichen.
Die Aufgabe des Chirurgen besteht darin, die anatomischen Befunde aus der CT-Aufnahme mit den ästhetischen Zielen und der Risikobereitschaft der Patientin abzustimmen. Ein ausführliches Gespräch mit der Patientin über die Vor- und Nachteile der einzelnen Techniken, basierend auf ihrer spezifischen Anatomie, ist entscheidend für eine informierte Einwilligung und die Festlegung realistischer Erwartungen. Manche Patientinnen bevorzugen zwar die weniger invasive Methode der Knochenrasur, doch liegt es in der Verantwortung des Chirurgen, zu erklären, wann diese Technik nicht ausreicht und eine Osteotomie notwendig ist, um den gewünschten Grad der Feminisierung zu erreichen.
Es ist auch wichtig zu beachten, dass es Variationen und Kombinationen von Techniken gibt, die manchmal als Typ-2-Konturierung bezeichnet werden (wobei der supraorbitale Rand abgeschabt und eine Osteotomie der vorderen Sinuswand durchgeführt werden kann). Der grundlegende Unterschied zwischen der einfachen Reduzierung der Knochendicke (Abschabung) und dem Schneiden/Repositionieren des Knochens (Osteotomie) bleibt jedoch für den chirurgischen Ansatz grundlegend. Für diese detaillierte Diskussion, die sich auf die wesentlichen Unterschiede konzentriert, konzentrieren wir uns auf die klare Unterscheidung zwischen Typ 1 (Abschabung) und Typ 3 (Osteotomie).
Letztendlich ist die Entscheidung eine chirurgische Entscheidung, die auf einer umfassenden anatomischen Untersuchung und einem umfassenden Verständnis der Möglichkeiten und Grenzen jedes Verfahrens basiert. Ziel ist stets das bestmögliche ästhetische Ergebnis unter Berücksichtigung der Patientensicherheit.
Chirurgische Planung und Durchführung: Sorgfältige Schritte für ein erfolgreiches Ergebnis
Unabhängig davon, ob eine Knochenrasur oder eine Osteotomie durchgeführt wird, ist eine sorgfältige Operationsplanung und -durchführung für ein erfolgreiches Ergebnis der Stirnkonturierung von größter Bedeutung. Der Prozess beginnt lange bevor der Patient den Operationssaal betritt.
Präoperative Beurteilung
Die präoperative Phase ist entscheidend. Sie umfasst eine umfassende Untersuchung des Patienten, einschließlich:
- Anamnese und körperliche Untersuchung: Eine gründliche Untersuchung des allgemeinen Gesundheitszustands des Patienten, bestehender Erkrankungen, Medikamente, Allergien und früherer Operationen wird durchgeführt. Es erfolgt eine körperliche Untersuchung der Gesichts- und Stirnkonturen, wobei der Grad der Wölbung, die Form der Augenhöhlenränder sowie die Haut- und Weichteilqualität beurteilt werden.
- Psychologische Beurteilung: Obwohl nicht immer zwingend erforderlich, kann eine psychologische Untersuchung hilfreich sein, um sicherzustellen, dass der Patient mental auf die Operation vorbereitet ist, realistische Erwartungen hat und sich aus angemessenen Gründen einer Operation unterzieht. FFS ist eine sehr persönliche Angelegenheit, und emotionale Vorbereitung ist entscheidend.
- Fotografie: Es werden standardisierte Fotos aus verschiedenen Winkeln aufgenommen, die das Erscheinungsbild vor der Operation dokumentieren und als Referenz bei der Planung und zur Beurteilung des postoperativen Ergebnisses dienen.
- Computertomographie (CT): Wie bereits erwähnt, ist eine hochauflösende CT-Aufnahme des Gesichtsskeletts, insbesondere des Stirnbeins und der Nebenhöhlen, unerlässlich. Dies ermöglicht eine detaillierte Visualisierung der darunterliegenden Knochenanatomie, einschließlich Knochendicke, Größe und Ausdehnung der Nebenhöhlen sowie deren Verhältnis zur äußeren Kontur. Einige Chirurgen nutzen 3D-Rekonstruktionssoftware, um die CT-Daten weiter zu analysieren und die Osteotomieschnitte oder Bereiche der Knochenreduktion zu planen.
Auf der Grundlage dieser umfassenden Beurteilung erstellt der Chirurg einen detaillierten Operationsplan, in dem er die spezifische Technik (Shaving oder Osteotomie), das Ausmaß der erforderlichen Knochenreduktion oder -neupositionierung, die geplanten Osteotomielinien (sofern zutreffend) und Strategien zur Behandlung benachbarter Strukturen festlegt.
Anästhesie
Eingriffe zur Konturierung der Stirn werden normalerweise unter Vollnarkose durchgeführt, um den Komfort des Patienten und seine Bewegungsfreiheit während der gesamten Operation zu gewährleisten.
Schnittplanung und -durchführung
Die Wahl und Durchführung des Einschnitts sind sowohl für den Zugang als auch für die Minimierung sichtbarer Narbenbildung von entscheidender Bedeutung.
- Koronale Inzision: Der gängigste Ansatz ist die Coronalinzision, die in der behaarten Kopfhaut von Ohr zu Ohr über den gesamten Kopf verläuft. Dadurch wird das gesamte Stirnbein optimal freigelegt. Die Inzision wird sorgfältig geplant, um große Blutgefäße und Nerven in der Kopfhaut zu vermeiden. Die Hautränder werden abgeschrägt, damit die Haarfollikel durch die Narbe wachsen können und diese weniger sichtbar ist.
- Prätrichiale Inzision: Bei Patienten mit hohem Haaransatz, die eine gleichzeitige Absenkung des Haaransatzes wünschen, wird ein prätrichialer Schnitt direkt vor dem Haaransatz gesetzt. Dies ermöglicht eine gleichzeitige Verschiebung der Kopfhaut und des Haaransatzes und ermöglicht gleichzeitig den Zugang zum Stirnknochen. Die Narbe befindet sich am Haaransatz, was manche Patienten aufgrund des niedrigeren Haaransatzes als akzeptabel empfinden. Eine sorgfältige Technik ist erforderlich, um eine feine Narbe zu erzeugen, die dem natürlichen Haaransatz entspricht.
Nach der Inzision werden Kopfhaut und Stirnhaut vorsichtig vom darunterliegenden Knochen abgelöst, wodurch ein chirurgischer Lappen entsteht, der den gesamten Stirnknochen bis zum oberen Augenwinkel freilegt. Diese Dissektion erfolgt in einer bestimmten Ebene, um Blutungen zu minimieren und lebenswichtige Strukturen zu schützen.
Chirurgische Durchführung: Schritt für Schritt
Während sich die einzelnen Schritte beim Knochenhobeln und bei der Osteotomie nach Freilegung erheblich unterscheiden, gelten einige Grundsätze allgemeingültig:
- Hämostase: Eine sorgfältige Kontrolle der Blutung ist während des gesamten Eingriffs unerlässlich, um das Operationsfeld frei zu halten und postoperative Blutergüsse und Schwellungen zu minimieren.
- Schutz der Nerven: Besondere Sorgfalt wird auf die Identifizierung und den Schutz der Nerven supraorbitalis und supratrochlearis gelegt, da sie aus den Rändern der Augenhöhlen austreten und über Stirn und Kopfhaut verlaufen. Eine Schädigung dieser Nerven kann zu vorübergehendem oder dauerhaftem Taubheitsgefühl in Stirn und Kopfhaut führen.
- Knochenumformung/-manipulation:
- Knochenrasur: Mit Hochgeschwindigkeitsbohrern entfernt der Chirurg vorsichtig und schrittweise Knochen von der Glabella und den supraorbitalen Rändern. Dabei kontrolliert er ständig die Dicke, um eine Perforation der Stirnhöhle zu vermeiden. Ziel ist es, eine glatte, konvexe Kontur zu schaffen.
- Stirnosteotomie: Nach dem präoperativen Plan werden mit Spezialsägen präzise Osteotomieschnitte gesetzt. Das Knochensegment wird vorsichtig angehoben, die Stirnhöhle wird behandelt (falls erforderlich, werden Septierungen entfernt und die Auskleidung untersucht), das Knochensegment wird mit Bohrern neu geformt und anschließend in eine tiefere Position gebracht. Kleine Titanplatten und Schrauben werden verwendet, um den Knochen an seiner neuen Stelle fest zu fixieren.
- Konturieren und Glätten: Nach der primären Reposition bzw. Neupositionierung glättet der Chirurg die Übergänge zwischen dem behandelten Bereich und dem umgebenden Knochen sorgfältig mithilfe von Fräsern und sorgt so für eine natürlich wirkende Kontur ohne fühlbare Stufen oder Unregelmäßigkeiten.
- Bewässerung: Das Operationsfeld wird gründlich mit steriler Kochsalzlösung gespült, um Knochenstaub und -reste zu entfernen und so Infektionen vorzubeugen.
- Schließung: Sobald die Knochenarbeit abgeschlossen ist, wird der Kopfhautlappen sorgfältig neu drapiert. Drainageschläuche können vorübergehend eingesetzt werden, um überschüssige Flüssigkeit oder Blut aufzufangen. Der Schnitt wird schichtweise mit Nähten oder chirurgischen Klammern verschlossen. Der Verschluss erfolgt sorgfältig, um Narbenbildung zu minimieren und eine ordnungsgemäße Wundheilung zu gewährleisten.
Postoperative Überlegungen im Operationssaal
Bevor der Patient aufgeweckt wird, werden Verbände angelegt. Ein Kompressionsverband kann zunächst verwendet werden, um Schwellungen und Blutergüsse zu reduzieren. Anschließend wird der Patient in den Aufwachraum gebracht, um nach dem Aufwachen aus der Narkose engmaschig überwacht zu werden.
Die erfolgreiche Durchführung einer Knochenrasur oder Osteotomie erfordert nicht nur technisches Geschick, sondern auch ein tiefes Verständnis der chirurgischen Anatomie, sorgfältige Planung und die Fähigkeit, den Plan an intraoperative Befunde anzupassen. Die Erfahrung des Chirurgen mit FFS-Verfahren, insbesondere der Stirnkonturierung, ist entscheidend für optimale Ergebnisse und die Minimierung von Komplikationen.
Postoperative Pflege und Genesung: Den Heilungsprozess steuern
Die postoperative Phase ist eine entscheidende Phase der Genesung nach der Stirnkonturierung. Der genaue Zeitplan und die Herausforderungen variieren je nachdem, ob eine Knochenrasur oder eine Osteotomie durchgeführt wurde. Die Osteotomie erfordert in der Regel eine längere und intensivere Genesung.
Unmittelbare postoperative Phase
Unmittelbar nach der Operation treten Schwellungen, Blutergüsse und Beschwerden in Stirn und Kopfhaut auf. Schmerzmittel werden verabreicht, um die Beschwerden zu lindern. Oft wird ein Kopfverband angelegt, um einen sanften Druck auszuüben und die Schwellung zu reduzieren. Eventuell eingesetzte Drainageschläuche bleiben ein bis zwei Tage lang liegen, um postoperative Flüssigkeit oder Blut aufzufangen.
Patienten, die sich einer Knochenrasur unterziehen, können möglicherweise noch am selben Tag nach Hause gehen oder eine Nacht im Krankenhaus bleiben. Bei einer Osteotomie ist ein Krankenhausaufenthalt von einer bis mehreren Nächten üblich, um mögliche Komplikationen wie übermäßige Blutungen, Schwellungen oder Probleme mit der Stirnhöhle zu überwachen.
Behandlung von Schwellungen und Blutergüssen
Schwellungen und Blutergüsse treten nach einer Stirnkonturierung häufig auf und können deutlich sichtbar sein. Die Schwellung erreicht typischerweise innerhalb der ersten 48–72 Stunden ihren Höhepunkt und klingt in den folgenden Wochen allmählich ab. Blutergüsse können zunächst um die Augen herum auftreten und sich dann über das Gesicht ausbreiten, bevor sie abklingen. Strategien zur Behandlung von Schwellungen und Blutergüssen umfassen:
- Kopfhöhe: Das Hochlagern des Kopfes, auch während des Schlafens, trägt zur Verringerung der Schwellung bei, da die Flüssigkeitsableitung gefördert wird.
- Kalte Kompressen: Das Auflegen kalter Kompressen auf die Stirn und die umliegenden Bereiche (um direkten Druck auf den Einschnitt zu vermeiden) kann helfen, die Blutgefäße zu verengen und Schwellungen und Blutergüsse in den ersten Tagen zu minimieren.
- Medikamente: Entzündungshemmende Medikamente (vom Chirurgen verschrieben) können helfen, die Schwellung zu reduzieren.
Das Abklingen von Schwellungen und Blutergüssen braucht Zeit. Patienten sollten sich darauf einstellen, dass ihr Aussehen mehrere Wochen oder sogar Monate lang vom Endergebnis abweichen kann. Deutliche Schwellungen können 3-4 Wochen anhalten, während leichte Restschwellungen mehrere Monate benötigen, um vollständig abzuklingen.
Schmerztherapie
Nach der Operation sind Beschwerden zu erwarten. Zur Linderung werden Schmerzmittel verschrieben. Die Schmerzintensität variiert, aber eine Osteotomie ist aufgrund der intensiveren Knochenmanipulation in der Regel mit stärkeren postoperativen Schmerzen verbunden. Die meisten Patienten können innerhalb von ein bis zwei Wochen von verschreibungspflichtigen Schmerzmitteln auf rezeptfreie Schmerzmittel umsteigen.
Schnittpflege
Die richtige Pflege des Einschnitts ist für eine gute Wundheilung und die Minimierung der Narbenbildung unerlässlich. Der Chirurg gibt genaue Anweisungen zur Reinigung des Einschnitts und zur Anwendung von Salben. Nähte oder Klammern werden in der Regel 1–2 Wochen nach der Operation entfernt. Während der Heilung tritt häufig Juckreiz entlang der Schnittlinie auf.
Taubheitsgefühl und Parästhesien
Taubheitsgefühle in Stirn und Kopfhaut treten sowohl nach Knochenabtragung als auch nach Osteotomie sehr häufig auf. Ursache hierfür sind vorübergehende Störungen oder Überdehnungen der kleinen Nerven, die den betroffenen Bereich mit Gefühl versorgen. Patienten können auch Parästhesien, ein Kribbeln oder ein „Ameisenlaufen“, verspüren, während die Nerven zu regenerieren beginnen. Während das Gefühl typischerweise über mehrere Monate hinweg allmählich zurückkehrt, kann es in bestimmten Bereichen, insbesondere entlang der Schnittlinie, zu einem gewissen Grad an dauerhafter Taubheit kommen. Bei einer Osteotomie ist aufgrund der Lappenanhebung ein Taubheitsgefühl in der Stirn unterhalb des Schnitts zu erwarten. Die Sensibilität kehrt in der Regel zurück, dies kann jedoch mehrere Monate dauern.
Aktivitätseinschränkungen
Patienten müssen ihre Aktivitäten während der ersten Genesungsphase einschränken. Anstrengende Tätigkeiten, schweres Heben und blutdrucksteigernde Aktivitäten sollten mehrere Wochen lang vermieden werden, um Schwellungen zu minimieren und das Risiko von Blutungen oder Wundkomplikationen zu verringern. Der Chirurg gibt Ihnen konkrete Hinweise, wann Sie wieder sicher Ihren normalen Aktivitäten, sportlicher Betätigung und Ihrer Arbeit nachgehen können.
Wiederherstellungszeitplan
Der Genesungszeitraum ist bei Knochenrasur und Osteotomie unterschiedlich:
- Knochenrasur: Patienten können oft innerhalb von 1–2 Wochen wieder leichte, nicht anstrengende Arbeiten verrichten. Anstrengendere Tätigkeiten können in der Regel nach 4–6 Wochen wieder aufgenommen werden. Während anfängliche Schwellungen relativ schnell abklingen, können leichte Schwellungen einige Monate anhalten.
- Stirnosteotomie: Die Genesung dauert in der Regel länger. Je nach Art der Tätigkeit können Patienten 2-4 Wochen arbeitsunfähig sein. Anstrengende Tätigkeiten sind in der Regel 6-8 Wochen lang eingeschränkt. Deutliche Schwellungen und Blutergüsse brauchen länger, um abzuklingen, und es kann mehrere Monate dauern, bis die endgültige Kontur sichtbar wird, da der Knochen verheilt ist und die Schwellung vollständig zurückgegangen ist.
Langfristige Genesung und endgültige Ergebnisse
Das endgültige Ergebnis der Stirnkonturierung wird mit Abklingen der Schwellung und Heilung des Knochens immer deutlicher. Bei einer Osteotomie kann die vollständige Knochenheilung mehrere Monate dauern. Die Stirnkontur verfeinert sich in diesem Zeitraum weiter. Langfristig entsteht eine glattere, femininere Stirnkontur, die mit den übrigen Gesichtszügen harmoniert. Regelmäßige Nachsorgetermine beim Chirurgen sind notwendig, um die Heilung zu überwachen, eventuelle Bedenken auszuräumen und das Endergebnis zu beurteilen.
Es ist wichtig, dass Patienten während des Genesungsprozesses Geduld haben und sich darüber im Klaren sind, dass das endgültige ästhetische Ergebnis nicht sofort sichtbar ist. Schwellungen und Blutergüsse können zwar entmutigend sein, sind aber vorübergehend. Die sorgfältige Befolgung der postoperativen Anweisungen des Chirurgen ist für eine optimale Heilung und die Minimierung von Komplikationen unerlässlich.
Mögliche Risiken und Komplikationen: Die Möglichkeiten verstehen
Wie jeder chirurgische Eingriff birgt auch die Stirnkonturierung, sei es durch Knochenabtragung oder Osteotomie, potenzielle Risiken und Komplikationen. Schwere Komplikationen sind jedoch in den Händen eines erfahrenen Chirurgen selten. FFS-Chirurg, Patienten müssen über die Möglichkeiten aufgeklärt werden. Das Risikoprofil ist bei einer Osteotomie aufgrund der größeren Invasivität und der Beteiligung der Stirnhöhle im Allgemeinen höher.
Allgemeine chirurgische Risiken
Diese Risiken sind bei den meisten chirurgischen Eingriffen üblich und nicht spezifisch für die Stirnkonturierung:
- Infektion: Bei jedem Einschnitt besteht Infektionsgefahr. Anzeichen einer Infektion sind verstärkte Schmerzen, Rötung, Schwellung, Überwärmung und Eiterabsonderung. Infektionen erfordern sofortige ärztliche Hilfe und eine Antibiotikabehandlung. In schweren Fällen kann eine chirurgische Drainage notwendig sein.
- Blutungen (Hämatome): Übermäßige Blutungen unter der Haut können zu einem Hämatom (einer Blutansammlung) führen. Ein kleines Hämatom kann sich von selbst auflösen, ein größeres erfordert jedoch möglicherweise eine chirurgische Drainage.
- Serom: Ein Serom ist eine Ansammlung klarer Flüssigkeit unter der Haut. Kleine Serome können sich wie Hämatome spontan zurückbilden, während größere Serome eine Aspiration (Absaugen der Flüssigkeit mit einer Nadel) erfordern können.
- Anästhesiekomplikationen: Zu den Risiken einer Vollnarkose zählen Nebenwirkungen von Medikamenten, Atemprobleme oder Herz-Kreislauf-Erkrankungen. Diese Risiken werden durch eine gründliche präoperative medizinische Untersuchung und die Anwesenheit eines erfahrenen Anästhesisten minimiert.
- Schlechte Wundheilung: Faktoren wie Rauchen, schlechte Ernährung oder Grunderkrankungen können die Wundheilung beeinträchtigen und möglicherweise zu einer verzögerten Heilung, Wundtrennung oder breiteren Narben führen.
Verfahrensspezifische Risiken beim Bone Shaving (Typ 1)
Obwohl das Risiko einer Knochenrasur im Allgemeinen geringer ist als bei einer Osteotomie, birgt die Knochenrasur ihre eigenen spezifischen potenziellen Komplikationen:
- Überresektion: Das Abtragen von zu viel Knochen kann zu einer übermäßig abgeflachten oder konkaven Stelle führen oder, was noch schwerwiegender ist, die Vorderwand der Stirnhöhle perforieren.
- Knochenunregelmäßigkeiten: Ungleichmäßiger Knochenabbau kann zu tastbaren Stufen oder Unregelmäßigkeiten unter der Haut führen. Während kleinere Unregelmäßigkeiten möglicherweise nicht sichtbar sind, können größere Unregelmäßigkeiten ästhetisch störend sein und möglicherweise eine Revisionsoperation erforderlich machen.
- Nervenverletzung: Wie im Abschnitt zur Anatomie erwähnt, sind die Nerven supraorbitalis und supratrochlearis während der Dissektion und der Knochenarbeit gefährdet. Verletzungen können zu vorübergehendem oder dauerhaftem Taubheitsgefühl oder verändertem Gefühl in Stirn und Kopfhaut führen.
- Unzureichende Korrektur: Wenn die Vorwölbung der Stirn stärker ausgeprägt ist als zunächst angenommen oder der Knochen über der Kieferhöhle dünner ist als erwartet, kann es sein, dass durch die Knochenrasur nicht der gewünschte Grad der Feminisierung erreicht wird und ein zweiter Eingriff (ggf. eine Osteotomie) erforderlich ist.
Verfahrensspezifische Risiken bei der Stirnosteotomie (Typ 3)
Eine Osteotomie birgt ein höheres Risikoprofil, vor allem aufgrund der Manipulation des Knochens, der Freilegung der Stirnhöhle und der Verwendung von Hardware:
- Frontalsinus-Komplikationen: Dies ist ein Bereich mit erheblichen Problemen. Zu den Risiken gehören:
- Nasennebenhöhlenentzündung: Eine Infektion der Stirnhöhle kann auftreten, wenn während einer Operation Bakterien in die Stirnhöhle gelangen oder die Nasennebenhöhlen nicht richtig behandelt werden. Eine Nasennebenhöhlenentzündung kann schmerzhaft sein und sich in seltenen Fällen auf umliegende Strukturen ausbreiten.
- Mukozele: Eine Mukozele ist eine zystenartige, mit Schleim gefüllte Schwellung, die entstehen kann, wenn der Abflussweg der Stirnhöhle nach einer Operation blockiert ist. Mukozelen können sich mit der Zeit vergrößern, Schmerzen und Druck verursachen und eine chirurgische Drainage oder Entfernung erforderlich machen.
- Liquorleck: Obwohl selten, kann ein Durariss während des Eingriffs zu einem Austritt von Zerebrospinalflüssigkeit (CSF) führen. Ein CSF-Leck ist eine schwerwiegende Komplikation, die zu einer Meningitis (Infektion der Hirn- und Rückenmarkshäute) führen kann. Anzeichen hierfür sind klarer, wässriger Nasenausfluss (wenn das Leck über die Nasennebenhöhlen in die Nase gelangt) oder anhaltende Kopfschmerzen. Eine schnelle Diagnose und Behandlung, die auch eine chirurgische Reparatur des Durarisses beinhalten kann, sind unerlässlich.
- Hardwarekomplikationen:
- Infektion: Die zur Fixierung verwendeten Titanplatten und -schrauben können sich infizieren, was eine Antibiotikabehandlung oder in einigen Fällen eine chirurgische Entfernung der Teile erforderlich macht.
- Tastbarkeit: Bei Personen mit dünner Haut kann das Implantat unter der Haut tastbar sein. Obwohl es normalerweise nicht sichtbar ist, kann es für manche Patienten unangenehm sein. Eine Entfernung kann nach Abschluss der Knochenheilung (typischerweise nach 6–12 Monaten) in Betracht gezogen werden.
- Migration oder Lockerung: Obwohl dies bei modernen Fixierungstechniken selten vorkommt, besteht die Möglichkeit, dass sich die Platten und Schrauben lösen oder verschieben, sodass eine Revisionsoperation erforderlich wird.
- Komplikationen bei der Knochenheilung:
- Nicht-Gewerkschaftsbildung: In seltenen Fällen kann es vorkommen, dass das neu positionierte Knochensegment nicht richtig verheilt, was zu einer Pseudoarthrose führt. In diesem Fall kann eine weitere Operation erforderlich sein, um die Knochenheilung zu fördern.
- Fehlstellung: Das Knochensegment kann in einer unerwünschten Position verheilen, was zu Konturunregelmäßigkeiten führt.
- Konturunregelmäßigkeiten: Trotz sorgfältiger Planung und Durchführung können nach einer Osteotomie leichte Unregelmäßigkeiten in der Kontur auftreten, die möglicherweise kleinere Korrekturmaßnahmen zur Verfeinerung der Form erforderlich machen.
- Nervenverletzung: Ähnlich wie beim Knochenschaben sind der Nervus supraorbitalis und der Nervus supratrochlearis gefährdet. Darüber hinaus sind auch Äste des Gesichtsnervs, die die Stirnbewegung steuern, gefährdet, wobei vorübergehende Schwäche oder Asymmetrie häufiger sind als dauerhafte Lähmungen.
- Anhaltende Schmerzen: Chronische Schmerzen im Stirnbereich sind eine seltene, aber mögliche Komplikation nach einer Osteotomie.
- Unerwünschtes ästhetisches Ergebnis: Obwohl das Ziel eine Feminisierung ist, besteht immer das Risiko, dass das ästhetische Ergebnis nicht vollständig den Erwartungen der Patientin entspricht, selbst wenn die Operation technisch erfolgreich ist. Dies unterstreicht die Bedeutung realistischer Erwartungen und einer klaren Kommunikation mit dem Chirurgen während der Planungsphase.
Die ausführliche Besprechung dieser potenziellen Risiken und Komplikationen mit dem Patienten im Beratungsgespräch ist für eine informierte Einwilligung entscheidend. Obwohl diese Liste umfangreich erscheinen mag, ist die tatsächliche Häufigkeit schwerwiegender Komplikationen in erfahrenen Händen gering. Der Chirurg trifft zahlreiche Vorkehrungen, um diese Risiken während des gesamten Eingriffs zu minimieren.
Patientenauswahl und Erwartungen: Sicherstellung einer guten Passform
Die Auswahl geeigneter Kandidaten für die Stirnkonturierung und das Management der Patientenerwartungen sind ebenso wichtig wie die Operationstechnik selbst. Nicht jeder, der eine Stirnfeminisierung wünscht, ist ein idealer Kandidat für die Operation. Daher ist es für die Patientenzufriedenheit von entscheidender Bedeutung, sicherzustellen, dass die Ziele des Patienten und das, was die Operation realistisch erreichen kann, gut übereinstimmen.
Ideale Kandidaten
Ideale Kandidaten für die Stirnkonturierung bei FFS, sei es für Knochenrasur oder Osteotomie, weisen typischerweise mehrere gemeinsame Merkmale auf:
- Gute körperliche Gesundheit: Patienten sollten sich in einem guten Allgemeinzustand befinden, um die Operation und Narkose zu überstehen. Grunderkrankungen, die das Operationsrisiko erhöhen könnten, sollten gut kontrolliert oder angemessen behandelt werden.
- Nichtraucher: Rauchen beeinträchtigt die Wundheilung erheblich und erhöht das Risiko von Komplikationen. Chirurgen verlangen oft von ihren Patienten, lange vor der Operation mit dem Rauchen aufzuhören.
- Realistische Erwartungen: Patienten sollten ein klares und realistisches Verständnis davon haben, was eine Stirnkonturierung leisten kann und welche Grenzen sie hat. Sie sollten verstehen, dass das Ziel eine Feminisierung ist und nicht unbedingt ein perfektes oder völlig anderes Aussehen.
- Psychologische Vorbereitung: Patienten sollten emotional stabil sein und sich aus persönlichen Gründen und für ihr Wohlbefinden einer Operation unterziehen, nicht aufgrund von äußerem Druck. Ein positives Selbstbild und die Akzeptanz des Genesungsprozesses tragen zu einer größeren Zufriedenheit bei.
- Anatomische Eignung: Wie ausführlich besprochen, muss die darunterliegende Knochenanatomie, insbesondere der Stirnvorsprung und die Stirnhöhle, für die gewählte Technik geeignet sein, um ein aussagekräftiges und sicheres Ergebnis zu erzielen.
Realistische Erwartungen setzen
Es liegt in der Verantwortung des Chirurgen, das erwartete Ergebnis der Stirnkonturierung anhand der spezifischen Anatomie des Patienten ausführlich mit ihm zu besprechen. Dies umfasst:
- Überprüfung von CT-Scans: Zeigen Sie dem Patienten seine CT-Scans und erklären Sie ihm, wie seine Anatomie den chirurgischen Ansatz und den Grad der möglichen Reposition bestimmt.
- Diskussion der gewählten Technik: Erklären Sie klar, warum Ihnen eine Knochenrasur oder Osteotomie empfohlen wird, beschreiben Sie das Verfahren im Detail und heben Sie die erwarteten Ergebnisse und Einschränkungen dieser speziellen Technik hervor.
- Visuelle Hilfsmittel: Verwendung von präoperativen Fotos und möglicherweise 3D-Bildgebungs- oder Morphing-Software (mit dem Vorbehalt, dass Morphing eine Simulation und keine Garantie für das Ergebnis ist), um dem Patienten zu helfen, die möglichen postoperativen Veränderungen zu visualisieren.
- Besprechung des Wiederherstellungsprozesses: Bietet einen realistischen Überblick über den Genesungszeitplan, zu erwartende Schwellungen, Blutergüsse, Beschwerden und Aktivitätseinschränkungen.
- Überprüfung potenzieller Risiken und Komplikationen: Sicherstellen, dass der Patient die potenziellen Risiken des gewählten Verfahrens vollständig versteht.
Patienten sollten sich darüber im Klaren sein, dass eine Stirnkonturierung zwar das Stirnprofil deutlich verbessern kann, jedoch nicht alle Anzeichen früherer maskuliner Merkmale vollständig beseitigen kann und auch die darunterliegende Knochenstruktur nicht über das chirurgisch Machbare und Sichere hinaus verändert werden kann. Kleinere Asymmetrien oder subtile Unregelmäßigkeiten können bestehen bleiben. Ziel ist eine deutliche Verbesserung hin zu einer feminineren Kontur, die mit den übrigen feminisierten Gesichtszügen harmoniert.
Die Bedeutung der Wahl eines erfahrenen FFS-Chirurgen
Die Stirnkonturierung, insbesondere die Osteotomie, ist ein technisch anspruchsvoller Eingriff, der spezielle Kenntnisse der Gesichtsanatomie und umfassende Erfahrung in der kraniofazialen und ästhetischen Chirurgie erfordert. Die Wahl eines Chirurgen mit umfassender Erfahrung in der Durchführung von FFS-Eingriffen, insbesondere der Stirnkonturierung, ist entscheidend für optimale Ergebnisse und minimale Komplikationen. Ein erfahrener Chirurg kann die Anatomie des Patienten genau beurteilen, die geeignete Technik wählen, den Eingriff sorgfältig durchführen und potenzielle Komplikationen effektiv behandeln. Patienten sollten die Qualifikation und Erfahrung ihres Chirurgen prüfen und Vorher-Nachher-Fotos früherer Patienten ansehen, um Vertrauen in seine Fähigkeiten zu gewinnen.
Eine effektive Patientenauswahl und eine klare, ehrliche Kommunikation hinsichtlich der Erwartungen sind die Grundlage für eine hohe Patientenzufriedenheit bei der Stirnkonturierung.
Langfristige Ergebnisse und Nachsorge: Die Reise geht weiter
Die Stirnkonturierung endet nicht mit dem Verlassen des Operationssaals oder der ersten Erholungsphase. Die langfristigen Ergebnisse und die geplanten Nachsorgetermine sind wichtige Aspekte des Prozesses.
Entwicklung der Ergebnisse im Laufe der Zeit
Während die anfängliche Reduktion der Stirnprojektion unmittelbar nach der Operation sichtbar ist (wenn auch durch Schwellungen verdeckt), verfeinert sich die endgültige Kontur über mehrere Monate hinweg weiter, da die Schwellung vollständig abklingt und, im Falle einer Osteotomie, der Knochen heilt und sich umformt. Es kommt zu subtilen Veränderungen der Kontur und zur Setzung des Weichgewebes. Patienten sollten geduldig sein und genügend Zeit einplanen, bis das vollständige Ergebnis sichtbar wird.
Möglicher Bedarf für eine Revisionsoperation
Während die überwiegende Mehrheit der Patienten mit dem Ergebnis ihrer ersten Stirnkonturierung durch einen erfahrenen Chirurgen zufrieden ist, besteht in manchen Fällen die Möglichkeit, dass eine Revisionsoperation in Erwägung gezogen wird. Gründe für eine Revision können sein:
- Unzureichende Korrektur: Wenn die anfängliche Reduzierung nicht so deutlich war wie gewünscht oder erwartet.
- Konturunregelmäßigkeiten: Wenn tastbare Stufen, Vertiefungen oder Asymmetrien vorhanden sind, die ästhetisch stören.
- Hardwareprobleme (nach Osteotomie): Wenn sich die Hardware infiziert, tastbar macht oder nach der Knochenheilung Beschwerden verursacht.
- Komplikationen: Behandlung von Komplikationen wie einer anhaltenden Mukozele oder einer verzögerten Knochenheilung.
Eine Revisionsoperation zur Stirnkonturierung ist aufgrund veränderter Anatomie und Narbengewebe oft komplexer als der primäre Eingriff. Der Bedarf an einer Revision ist relativ gering, Patienten sollten sich jedoch darüber im Klaren sein. Ein ausführliches Gespräch zwischen Patient und Chirurg ist notwendig, um zu klären, ob eine Revision gerechtfertigt ist und was realistischerweise erreicht werden kann.
Geplante Folgetermine
Regelmäßige Nachsorgetermine mit dem Chirurgen sind während des gesamten Genesungsprozesses und darüber hinaus unerlässlich. Diese Termine ermöglichen dem Chirurgen:
- Überwachen Sie die Wundheilung und die Einschnittstellen.
- Beurteilen Sie die Abheilung von Schwellungen und Blutergüssen.
- Bewerten Sie die Heilung des Knochens (nach Osteotomie).
- Gehen Sie auf alle Bedenken oder Fragen des Patienten ein.
- Achten Sie auf Anzeichen von Komplikationen.
- Bewerten Sie das ästhetische Ergebnis und besprechen Sie gegebenenfalls weitere Schritte.
Die ersten Kontrolltermine finden in der Regel in den Wochen unmittelbar nach der Operation statt. Mit fortschreitender Heilung nimmt die Häufigkeit der Termine ab. Eine langfristige Nachsorge, manchmal Jahre nach der Operation, kann ebenfalls hilfreich sein, um die Stabilität des Ergebnisses sicherzustellen und später auftretende Probleme zu behandeln.
Stabilität des Ergebnisses
Sobald der Knochen verheilt ist und sich das Weichgewebe gesetzt hat, gelten die Ergebnisse der Stirnkonturierung in der Regel als stabil und dauerhaft. Der neu geformte oder neu positionierte Knochen bildet die neue, feminine Stirnkontur. Während der natürliche Alterungsprozess Haut und Weichgewebe mit der Zeit weiter beeinträchtigt, wird die darunterliegende Knochenstruktur dauerhaft verändert.
Der langfristige Erfolg der Stirnkonturierung ist ein Beweis für die sorgfältige Planung und Durchführung des chirurgischen Eingriffs und die gewissenhafte Einhaltung der Anweisungen zur postoperativen Pflege durch den Patienten.
Fazit: Der Weg zur femininen Stirn
Die Konturierung der Stirn ist eine kraftvolle und transformierende Komponente von Gesichtsfeminisierungschirurgie, was das wahrgenommene Geschlecht einer Person erheblich beeinflusst. Die Wahl zwischen Knochenrasur (Typ 1) und Stirnosteotomie (Typ 3) ist eine kritische chirurgische Entscheidung, die nicht nur von persönlichen Vorlieben, sondern auch von der komplexen und einzigartigen Anatomie des Stirnbeins und der darüber liegenden Stirnhöhle jedes Patienten bestimmt wird.
Knochenschabung, die weniger invasive Technik, eignet sich für Personen mit leichtem bis mittelschwerem Stirnvorsprung und ausreichender Knochendicke vor einer kleinen oder fehlenden Stirnhöhle. Sie bietet eine schnellere Genesung und ein geringeres Risikoprofil. Ihre Grenzen liegen jedoch darin, dass sie nicht in der Lage ist, einen signifikanten Stirnvorsprung aufgrund einer großen Stirnhöhle zu behandeln oder eine wesentliche Umformung prominenter supraorbitaler Ränder zu erreichen.
Die Stirnosteotomie ist zwar invasiver, aber bei Patienten mit mittelschwerer bis schwerer Stirnvorwölbung die notwendige Technik, insbesondere wenn eine große Stirnhöhle die Vorwölbung nach außen bedingt. Sie ermöglicht eine signifikante Knochenreduktion und -umformung, eine stärkere Feminisierung und die effektive Behandlung prominenter supraorbitaler Ränder. Diese verbesserte Möglichkeit geht jedoch mit einer längeren Genesungszeit und einem höheren Risiko einher, einschließlich möglicher Komplikationen im Zusammenhang mit der Stirnhöhlen- und Knochenheilung.
Die Expertise des Chirurgen bei der Interpretation präoperativer Bilder, insbesondere der CT-Aufnahmen, ist entscheidend für die Wahl der optimalen Technik für jeden einzelnen Patienten. Diese anatomische Beurteilung, kombiniert mit einem umfassenden Verständnis der ästhetischen Ziele und der Risikobereitschaft des Patienten, bildet die Grundlage für den individuellen Operationsplan.
Die Stirnkonturierung erfordert unabhängig von der angewandten Technik eine sorgfältige chirurgische Durchführung, sorgfältige Beachtung anatomischer Details und eine sorgfältige postoperative Betreuung. Obwohl bei beiden Verfahren potenzielle Risiken und Komplikationen bestehen, werden diese in den Händen eines erfahrenen FFS-Chirurgen minimiert.
Das Ziel der Stirnkonturierung ist letztlich die Schaffung einer glatten, harmonischen und femininen Stirnkontur, die die gesamte Gesichtsästhetik unterstreicht und zur Selbstbestätigung der Patientin beiträgt. Durch das Verständnis der grundlegenden Unterschiede zwischen Knochenrasur und Osteotomie, der jeweiligen Indikationen sowie der damit verbundenen Risiken und Genesungszeiten können Chirurgen und Patientinnen fundierte Entscheidungen treffen, die zu den sichersten und ästhetisch ansprechendsten Ergebnissen der Stirnfeminisierung führen. Der Weg zu einer femininen Stirn ist eine Zusammenarbeit zwischen einem erfahrenen Chirurgen und einer gut informierten Patientin, die gemeinsam transformative Ergebnisse erzielen.
Besuchen Dr.MFO Instagram-Profil um echte Patiententransformationen zu sehen! Erhalten Sie einen Einblick in die unglaublichen Ergebnisse, die durch Gesichtsbehandlungen erzielt werden Feminisierungschirurgie und andere Verfahren. Das Profil zeigt Vorher-Nachher-Fotos, die hervorheben Dr.MFO's Fachwissen und künstlerische Vision bei der Schaffung natürlich aussehender, schöner Ergebnisse.
Bereit für den nächsten Schritt auf Ihrer Reise? Planen Sie einen kostenlose Beratung mit Dr.MFO ( Bester Chirurg für Gesichtsfeminisierung für Sie) heute. Während der Beratung können Sie Ihre Ziele besprechen, alle Ihre Fragen stellen und mehr darüber erfahren, wie Dr.MFO kann Ihnen helfen, Ihren gewünschten Look zu erreichen. Zögern Sie nicht, diese kostenlose Gelegenheit zu nutzen, um Ihre Optionen zu erkunden und zu sehen, ob Dr.MFO passt zu Ihnen.










