Als Chirurg, spezialisiert auf Gesichtsfeminisierung Bei der FFS-Chirurgie (FFS) lege ich größten Wert auf die Patientensicherheit und optimale Operationsergebnisse. FFS ist eine komplexe Reihe von Eingriffen, die Gesichtszüge deutlich verändern und ein feminineres Aussehen schaffen können. Obwohl ästhetische Ziele im Mittelpunkt stehen, ist eine gründliche und sorgfältige präoperative Untersuchung die Grundlage für eine erfolgreiche Operation. Dies ist nicht nur eine bürokratische Hürde, sondern ein entscheidender Schritt, um Ihre individuelle Physiologie zu verstehen, potenzielle Risiken zu identifizieren und einen individuellen Operations- und Anästhesieplan zu entwickeln, der Sicherheit und Wirksamkeit maximiert.
Die Entscheidung für eine FFS ist bedeutsam, und die Vorbereitungsphase ist ebenso entscheidend wie die Operation selbst. Eine umfassende medizinische Untersuchung ermöglicht dem Operationsteam – mir, dem Anästhesisten und dem unterstützenden medizinischen Personal –, sich ein umfassendes Bild von Ihrem allgemeinen Gesundheitszustand zu machen. Dazu gehören eine detaillierte Anamnese, eine körperliche Untersuchung und eine Reihe spezifischer medizinischer Tests, um Erkrankungen festzustellen, die die Operationssicherheit, das Narkosemanagement, die Heilung und das Endergebnis beeinträchtigen könnten. Dieses Dokument beschreibt die wesentlichen medizinischen Tests, die typischerweise vor einer FFS erforderlich sind, erläutert ihren Zweck und ihre Bedeutung aus medizinischer und technischer Sicht und gibt gleichzeitig Aufschluss darüber, welche Informationen diese Tests über Ihren Gesundheitszustand liefern.
Die primären Ziele dieser präoperativen medizinischen Untersuchung sind vielfältig:
- Risikostratifizierung: Um etwaige bereits bestehende Erkrankungen zu identifizieren, die das Risiko von Komplikationen während oder nach der Operation erhöhen könnten, wie etwa Blutungen, Infektionen, Herz-Kreislauf-Erkrankungen, Lungenprobleme oder schlechte Wundheilung.
- Optimierung des Gesundheitszustands: Um sicherzustellen, dass alle festgestellten Erkrankungen vor der Operation optimal behandelt und kontrolliert werden. Dies kann die Anpassung von Medikamenten, die Konsultation von Spezialisten (z. B. einem Kardiologen oder Endokrinologen) oder die Verschiebung der Operation bis zur Stabilisierung des Zustands umfassen.
- Anästhesieplanung: Um dem Anästhesisten wichtige Informationen zu liefern, die er braucht, um die sichersten und wirksamsten Anästhetika auszuwählen und Techniken für Sie. Ihr allgemeiner Gesundheitszustand, bestehende Erkrankungen und Medikamente beeinflussen, wie Ihr Körper auf die Narkose reagiert.
- Basisbewertung: Zur Festlegung eines Basiswerts Ihrer physiologischen Parameter. Diese Informationen sind von unschätzbarem Wert für die Überwachung Ihres Zustands während der Operation und der Genesung sowie für die Interpretation eventuell auftretender Veränderungen.
- Verfeinerung der Operationsplanung: In einigen Fällen geben medizinische Testergebnisse oder bildgebende Untersuchungen direkten Aufschluss über bestimmte Aspekte des Operationsplans, insbesondere im Hinblick auf die Knochenarbeit und mögliche Wechselwirkungen mit vorhandener Hardware oder anatomischen Variationen.
Es ist wichtig zu verstehen, dass die angeforderten Untersuchungen je nach individuellen Faktoren wie Alter, Anamnese, aktuellen Medikamenten, bestehenden Gesundheitszuständen und den geplanten FFS-Verfahren variieren können. Es gibt jedoch einen Kernsatz an Untersuchungen, die zum Standard gehören, um ein hohes Maß an Sicherheit für fast alle Patienten zu gewährleisten.
Inhaltsverzeichnis
Laboruntersuchungen: Ein Blick in Ihre Biochemie
Blut- und Urinuntersuchungen liefern wertvolle Einblicke in die grundlegende Funktionsweise der inneren Systeme Ihres Körpers. Sie gehören oft zu den ersten Untersuchungen, die angeordnet werden, und können Aufschluss über Ihre Blutzusammensetzung, Organfunktionen, Ihren Stoffwechselzustand und das Vorhandensein von Infektionen geben.
Komplettes Blutbild (CBC)
Das komplette Blutbild (CBC) ist eine der grundlegendsten und am häufigsten durchgeführten Blutuntersuchungen. Es liefert eine quantitative Analyse der verschiedenen Zelltypen im Blut. Dieser einfache Test kann überraschend viele Informationen liefern, die für die Operationssicherheit relevant sind.
Rote Blutkörperchen (Erythrozyten)
- Hämoglobin (Hgb): Dies ist das Protein in den roten Blutkörperchen, das für den Sauerstofftransport von der Lunge zum Gewebe und den Rücktransport von Kohlendioxid verantwortlich ist. Ein niedriger Hämoglobinspiegel deutet darauf hin AnämieAnämie kann die Sauerstoffzufuhr zum Gewebe verringern, die Wundheilung beeinträchtigen und das Risiko von Komplikationen wie Infektionen und Müdigkeit während der Genesung erhöhen. Eine schwere Anämie kann eine Verschiebung der Operation oder eine Bluttransfusion prä- oder intraoperativ erforderlich machen. Die technische Maßeinheit ist üblicherweise Gramm pro Deziliter (g/dl).
- Hämatokrit (Hct): Dies entspricht dem Prozentsatz Ihres Blutvolumens, der aus roten Blutkörperchen besteht. Es hängt eng mit dem Hämoglobinspiegel zusammen und liefert ein weiteres Maß für die Konzentration roter Blutkörperchen. Wie Hämoglobin deutet auch ein niedriger Hämatokrit auf Anämie hin. Der Normalbereich für Erwachsene liegt typischerweise bei 35–50% und variiert leicht zwischen den Geschlechtern.
- Anzahl der roten Blutkörperchen (RBC): Die tatsächliche Anzahl der roten Blutkörperchen pro Volumeneinheit Blut. Obwohl sie mit Hgb und Hct verwandt ist, kann sie manchmal zusätzliche Hinweise auf die Ursache von Anämie (z. B. Größe und Form der roten Blutkörperchen unter dem Mikroskop, oft beurteilt über Indizes wie MCV, MCH, MCHC und RDW, die die CBC-Analyse verfeinern).
- Einfache Erklärung: Stellen Sie sich rote Blutkörperchen wie kleine Lieferwagen vor, die Sauerstoff durch Ihren Körper transportieren. Hämoglobin ist ihre wichtigste Fracht, und der Hämatokritwert zeigt an, wie voll die Autobahn mit diesen Lastwagen ist. Niedrige Werte bedeuten, dass nicht genügend Sauerstoff ankommt, was sich negativ auf die Heilung nach einer Operation auswirkt.
Weiße Blutkörperchen (Leukozyten)
- Gesamtzahl der weißen Blutkörperchen (WBC): Dies misst die Gesamtzahl der weißen Blutkörperchen in Ihrem Blut. Weiße Blutkörperchen sind die Soldaten Ihres Immunsystems und bekämpfen Infektionen. Eine erhöhte WBC-Zahl weist oft auf das Vorhandensein eines Infektion oder Entzündung Irgendwo im Körper. Operationen an Patienten mit einer aktiven Infektion sind aufgrund des erhöhten Risikos von Wundinfektionen und systemischen Komplikationen grundsätzlich kontraindiziert. Eine niedrige Leukozytenzahl (Leukopenie) kann auf ein geschwächtes Immunsystem hinweisen und Sie anfälliger für postoperative Infektionen machen. Der Normalbereich liegt typischerweise im Tausenderbereich pro Mikroliter.
- Differenzialzählung der weißen Blutkörperchen: Dabei wird die Gesamtzahl der weißen Blutkörperchen in Prozentsätze oder absolute Zahlen der fünf Haupttypen weißer Blutkörperchen unterteilt: Neutrophile, Lymphozyten, Monozyten, Eosinophile und Basophile. Veränderungen im Anteil dieser verschiedenen Zelltypen können helfen, die Typ einer Infektion (bakteriell, viral, allergisch) oder anderer zugrunde liegender medizinischer Probleme. Beispielsweise deuten erhöhte Neutrophile oft auf eine bakterielle Infektion hin, während erhöhte Lymphozyten auf eine Virusinfektion hindeuten können.
- Einfache Erklärung: Weiße Blutkörperchen sind die Abwehrkräfte Ihres Körpers. Ein hoher Wert bedeutet, dass Ihr Körper aktiv etwas bekämpft (z. B. eine Infektion), ein niedriger Wert hingegen bedeutet, dass Ihre Abwehrkräfte geschwächt sind. Vor der Operation muss Ihr Abwehrsystem in guter Verfassung sein.
Blutplättchen (Thrombozyten)
- Thrombozytenzahl: Thrombozyten sind kleine, unregelmäßig geformte Zellfragmente, die eine entscheidende Rolle spielen bei Blutgerinnung (Hämostase). Wenn ein Blutgefäß verletzt ist, kleben Blutplättchen an der Verletzungsstelle zusammen und bilden einen Pfropf, der die Blutung stoppt. Eine niedrige Thrombozytenzahl (Thrombozytopenie) erhöht das Risiko übermäßiger Blutungen während und nach der Operation erheblich. Umgekehrt kann eine extrem hohe Thrombozytenzahl (Thrombozytose) kann möglicherweise das Risiko von Blutgerinnseln erhöhen, obwohl dies als chirurgische Kontraindikation seltener vorkommt als Thrombozytopenie. Der Normalbereich liegt typischerweise im Hunderttausendbereich pro Mikroliter.
- Mittleres Thrombozytenvolumen (MPV): Dieser Wert misst die durchschnittliche Größe Ihrer Blutplättchen. Er kann manchmal Hinweise auf die Produktion und Zerstörung von Blutplättchen geben.
- Einfache Erklärung: Blutplättchen sind wie winzige Bauarbeiter, die schnell alle undichten Stellen (Schnitte oder Verletzungen) in Ihren Blutgefäßen reparieren. Wir brauchen genügend davon, um Blutungen während und nach Operationen zu stoppen.
Zusammenfassend lässt sich sagen, dass das Blutbild eine grundlegende Beurteilung der Fähigkeit Ihres Blutes liefert, Sauerstoff zu transportieren, Infektionen zu bekämpfen und Blutgerinnsel zu bilden. Abnorme Befunde erfordern weitere Untersuchungen und gegebenenfalls eine medizinische Behandlung, bevor mit der FFS fortgefahren wird.
Grundlegendes Stoffwechselprofil (BMP) oder umfassendes Stoffwechselprofil (CMP)
Die Stoffwechseluntersuchungen sind Bluttests, die Informationen über den Stoffwechsel, die Nieren- und Leberfunktion, den Elektrolythaushalt und den Blutzuckerspiegel liefern. Die BMP-Untersuchung ist kleiner, während die CMP-Untersuchung zusätzliche Tests, insbesondere zur Leberfunktion, umfasst.
Elektrolyte
- Natrium (Na+): Ein wichtiger Elektrolyt, der für den Flüssigkeitshaushalt sowie die Nerven- und Muskelfunktion verantwortlich ist. Abnorme Natriumwerte (Hyponatriämie oder Hypernatriämie) können durch Dehydratation, bestimmte Medikamente oder Grunderkrankungen verursacht werden und die Nerven- und Muskelfunktion beeinträchtigen, was sich negativ auf die Genesung und die Narkosebehandlung auswirken kann.
- Kalium (K+): Entscheidend für die Funktion von Nerven- und Muskelzellen, insbesondere des Herzmuskels. Abnorme Kaliumwerte (Hypokaliämie oder Hyperkaliämie) können potenziell lebensbedrohliche Herzrhythmusstörungen (Arrhythmien) verursachen. Daher sind normale Kaliumwerte vor Operationen und Narkosen unerlässlich, da diese manchmal den Kaliumspiegel beeinflussen können.
- Chlorid (Cl-): Arbeitet eng mit Natrium und Kalium zusammen, um den Flüssigkeitshaushalt und die elektrische Neutralität aufrechtzuerhalten.
- Bicarbonat (HCO3-) oder Gesamt-CO2: Ein Indikator für den Säure-Basen-Haushalt des Körpers. Abnorme Werte können auf Atemwegs- oder Stoffwechselprobleme hinweisen, die behandelt werden müssen.
- Einfache Erklärung: Elektrolyte sind elektrisch geladene Mineralien (wie Salz und Kalium) in Ihren Körperflüssigkeiten. Sie sind wichtig für die Funktion Ihrer Nerven und den korrekten Herzschlag. Ungleichgewichte können während der Operation und der Genesung Probleme verursachen.
Nierenfunktionstests
- Blutharnstoffstickstoff (BUN): Harnstoff ist ein Abfallprodukt des Proteinabbaus und wird von den Nieren aus dem Blut gefiltert. Erhöhte Harnstoffwerte können auf eine eingeschränkte Nierenfunktion, Dehydration oder andere Probleme hinweisen.
- Kreatinin: Ein Abfallprodukt des Muskelstoffwechsels, das ebenfalls von den Nieren gefiltert wird. Kreatinin ist ein spezifischerer Indikator für die Nierenfunktion als Harnstoff. Erhöhte Kreatininwerte deuten stark auf eine verminderte Filterleistung der Nieren hin.
- Geschätzte glomeruläre Filtrationsrate (eGFR): Dieser Wert wird häufig anhand von Kreatinin, Alter, Geschlecht und ethnischer Zugehörigkeit berechnet und ermöglicht eine direktere Einschätzung der Blutfilterleistung Ihrer Nieren. Eine eingeschränkte Nierenfunktion kann die Verarbeitung und Ausscheidung von Medikamenten (einschließlich Anästhetika und Schmerzmitteln) beeinträchtigen und erfordert daher eine Dosisanpassung und sorgfältige Überwachung.
- Einfache Erklärung: Harnstoff und Kreatinin sind Abfallprodukte, die gesunde Nieren aus dem Blut entfernen. Hohe Werte bedeuten, dass Ihre Nieren möglicherweise nicht richtig funktionieren. Dies kann die Verarbeitung von Medikamenten und Flüssigkeiten während der Operation beeinträchtigen.
Glucose
- Blutzucker: Misst den Zuckerspiegel (Glukose) in Ihrem Blut. Erhöhte Glukosewerte, insbesondere bei Patienten mit nicht diagnostizierter oder schlecht eingestellter Diabetes mellitus, kann das Risiko von Wundinfektionen, Wundheilungsstörungen, Herz-Kreislauf-Komplikationen und Nierenproblemen deutlich erhöhen. Unkontrollierter Blutzucker ist ein großes Risiko für den Operationserfolg. Eine präoperative Behandlung zur optimalen Blutzuckerkontrolle ist unerlässlich.
- Einfache Erklärung: Dabei wird Ihr Blutzuckerspiegel überprüft. Hohe Blutzuckerwerte (wie bei Diabetes) können die Heilung und Abwehr von Infektionen nach einer Operation erschweren.
Leberfunktionstests (im CMP enthalten)
- Alanin-Aminotransferase (ALT) und Aspartat-Aminotransferase (AST): Enzyme, die vorwiegend in Leberzellen vorkommen. Erhöhte Werte deuten auf eine Leberschädigung hin.
- Alkalische Phosphatase (ALP): Ein Enzym, das in der Leber, den Knochen und anderen Geweben vorkommt. Erhöhte Werte können auf eine Leber- oder Knochenerkrankung hinweisen.1
- Bilirubin (Gesamt- und Direktbilirubin): Ein Abfallprodukt des Abbaus roter Blutkörperchen, das von der Leber verarbeitet wird. Erhöhte Bilirubinwerte verursachen Gelbsucht (Gelbfärbung von Haut und Augen) und weisen auf Probleme mit der Leberfunktion oder den Gallengängen hin.
- Albumin: Ein wichtiges Protein, das von der Leber produziert wird. Es trägt zum Flüssigkeitshaushalt bei und transportiert Substanzen im Blut. Niedrige Albuminwerte können auf eine schlechte Leberfunktion oder Unterernährung hinweisen und die Wundheilung sowie die Medikamentenbindung beeinträchtigen.
- Gesamtprotein: Misst die Gesamtproteinmenge im Blut, einschließlich Albumin und Globuline.
- Einfache Erklärung: Diese Tests überprüfen die Funktion Ihrer Leber. Ihre Leber ist wichtig für die Verarbeitung von Medikamenten und die Produktion von Proteinen, die für die Blutgerinnung und Heilung benötigt werden. Leberprobleme können das Operationsrisiko erhöhen.
Der BMP/CMP liefert eine Momentaufnahme Ihrer Stoffwechsel- und Organfunktionen. Auffälligkeiten erfordern eine sorgfältige Untersuchung und häufig die Konsultation relevanter Spezialisten, um sicherzustellen, dass Ihr Stoffwechsel für eine Operation geeignet ist.
Gerinnungsprofil
Diese Tests prüfen die Gerinnungsfähigkeit Ihres Blutes. Dies ist vor jedem chirurgischen Eingriff unbedingt erforderlich, da eine unzureichende Gerinnungsfähigkeit zu übermäßigen Blutungen führt, während eine übermäßige Gerinnungsfähigkeit das Risiko gefährlicher Blutgerinnsel (Thrombosen) erhöht.
- Prothrombinzeit (PT) und International Normalized Ratio (INR): Die PT misst, wie schnell das Blut in Gegenwart einer Substanz namens Gewebefaktor gerinnt. Die INR ist eine standardisierte Methode zur Erfassung von PT-Ergebnissen und wird insbesondere zur Überwachung von Patienten unter blutverdünnenden Medikamenten wie Warfarin (Coumadin) verwendet. Ein erhöhter PT/INR-Wert bedeutet, dass Ihr Blut länger als normal zum Gerinnen braucht, was auf ein erhöhtes Blutungsrisiko hindeutet.
- Partielle Thromboplastinzeit (PTT): Misst die Zeit, die das Blut benötigt, um über einen anderen Weg als die PT zu gerinnseln. Sie wird zur Beurteilung verschiedener Gerinnungsfaktoren und zur Überwachung von Patienten unter Heparintherapie verwendet. Eine erhöhte PTT weist auch auf ein erhöhtes Blutungsrisiko hin.
- Einfache Erklärung: Diese Tests messen, wie schnell Ihr Blut gerinnt. Um Blutungen während der Operation zu stoppen, ist eine ordnungsgemäße Blutgerinnung erforderlich. Gerinnt das Blut zu langsam, kann es zu starken Blutungen kommen; gerinnt es zu schnell, können gefährliche Blutgerinnsel entstehen.
Patienten, die Antikoagulanzien (Blutverdünner) aufgrund von Erkrankungen wie Blutgerinnseln, Vorhofflimmern oder mechanischen Herzklappen in der Vorgeschichte einnehmen, müssen vor der Operation sorgfältig mit diesen Medikamenten umgehen. Dies beinhaltet typischerweise ein vorübergehendes Absetzen oder eine Überbrückung der Einnahme dieser Medikamente unter Anleitung des verschreibenden Arztes oder eines Hämatologen, um das Blutungsrisiko während der Operation zu minimieren und gleichzeitig das Risiko einer Gerinnselbildung zu begrenzen. Pflanzliche Nahrungsergänzungsmittel und bestimmte Vitamine (wie hochdosiertes Vitamin E) können die Blutgerinnung ebenfalls beeinflussen und müssen daher rechtzeitig vor der Operation bekannt gegeben und oft abgesetzt werden.
Urinanalyse
Eine Urinanalyse ist ein einfacher Test, der an einer Urinprobe durchgeführt wird. Sie kann Informationen über die Nierenfunktion, den Stoffwechselstatus und das Vorhandensein von Harnwegsinfektionen (HWI) liefern.
- Visuelle Untersuchung: Überprüfung der Farbe und Klarheit des Urins.
- Chemische Untersuchung (Messstab): Verwendung eines Teststreifens zum Überprüfen auf Substanzen wie Protein, Glukose, Ketone, Blut, Bilirubin, Urobilinogen, Nitrite und Leukozyten.
- Mikroskopische Untersuchung: Untersuchung einer Probe unter dem Mikroskop auf Zellen (rote Blutkörperchen, weiße Blutkörperchen, Epithelzellen), Zylinder, Kristalle und Bakterien.
Befunde wie Eiweiß oder Glukose im Urin können auf Nierenprobleme oder unkontrollierten Diabetes hinweisen. Das Vorhandensein von weißen Blutkörperchen, Nitriten oder Bakterien deutet stark auf eine Harnwegsinfektion (HWI). Eine aktive Infektion irgendwo im Körper, einschließlich der Harnwege, muss vor einer geplanten Operation wie der FFS behandelt und behoben werden, um die Ausbreitung der Infektion und Komplikationen zu verhindern.
- Einfache Erklärung: Dabei wird Ihr Urin untersucht. Dadurch können wir feststellen, ob Ihre Nieren richtig funktionieren und ob Sie eine Infektion (z. B. eine Harnwegsinfektion) haben, die vor der Operation ausgeheilt werden muss.
Blutgruppe und Kreuzprobe
Obwohl dies nicht bei allen FFS-Verfahren, insbesondere bei weniger umfangreichen, zwingend vorgeschrieben ist, ist die Feststellung Ihrer Blutgruppe (A, B, AB, O) und Ihres Rhesusfaktors (positiv oder negativ) eine wichtige Sicherheitsmaßnahme, insbesondere bei längeren oder komplexeren Operationen, bei denen die Möglichkeit eines erheblichen Blutverlusts besteht.
A Typ und Bildschirm Dabei wird Ihre Blutgruppe bestimmt und Ihr Blut auf häufige Antikörper untersucht, die mit transfundiertem Blut reagieren könnten.
A Kreuzprobe ist ein spezifischerer Test, der unmittelbar vor einer möglichen Transfusion durchgeführt wird. Dabei wird eine Probe Ihres Blutes mit einer Probe von Spenderblut gemischt, um die Kompatibilität sicherzustellen.
Die sofortige Verfügbarkeit dieser Informationen ermöglicht einen schnellen Zugriff auf kompatible Blutprodukte im seltenen Fall, dass während oder nach einer Operation aufgrund unerwarteter Blutungen eine Bluttransfusion erforderlich ist.
- Einfache Erklärung: Dadurch erfahren wir Ihre Blutgruppe, falls Sie während oder nach einer Operation unerwartet eine Bluttransfusion benötigen. So kann das Krankenhaus schnell passendes Blut finden.
Hormonspiegel
Für Transgender-Patienten, die sich einer FFS unterziehen, ist es wichtig, ihren aktuellen Hormonstatus zu kennen, insbesondere wenn sie eine Hormonersatztherapie (HRT) erhalten. Während bestimmte Hormonspiegel (wie Östradiol oder Testosteron) möglicherweise nicht unbedingt erforderlich sind für chirurgische Sicherheit Aus allgemeinmedizinischer Sicht ist die Kenntnis des HRT-Schemas und der typischen Werte, sofern keine spezifischen endokrinen Bedenken bestehen, ein wichtiger Kontext für das medizinische Gesamtbild.
Noch wichtiger ist die Bewertung Schilddrüsenfunktion ist oft Teil der präoperativen Untersuchung.
- Schilddrüsenstimulierendes Hormon (TSH): Ein von der Hypophyse produziertes Hormon, das die Schilddrüse zur Produktion von Schilddrüsenhormonen anregt.
- Schilddrüse2 Hormone (T3 und T4): Von der Schilddrüse produzierte Hormone, die den Stoffwechsel regulieren.
Schilddrüsenfunktionsstörungen (Hypothyreose oder Hyperthyreose) können die Narkoseführung und die Erholung nach einer Operation erheblich beeinträchtigen. Beispielsweise kann eine schwere Hypothyreose zu kardiovaskulärer Instabilität und verzögerter Erholung von der Narkose führen, während eine Hyperthyreose Herzrhythmusstörungen und einen hypermetabolischen Zustand verursachen kann. Es ist wichtig, sicherzustellen, dass jede Schilddrüsenerkrankung vor der Operation medikamentös gut eingestellt ist.
- Einfache Erklärung: Schilddrüsenuntersuchungen überprüfen, ob Ihre Schilddrüse richtig funktioniert. Diese Drüse steuert Ihren Stoffwechsel, der wiederum beeinflusst, wie Ihr Körper Energie verbraucht und auf Medikamente und Narkose reagiert.
Virale Serologie (Screening auf Infektionskrankheiten)
Tests auf bestimmte Infektionskrankheiten sind Standardverfahren, um sowohl den Patienten als auch das medizinische Personal zu schützen.
- HIV (Humanes Immundefizienz-Virus): Tests sind wichtig, um den Immunstatus und mögliche Wechselwirkungen mit Medikamenten zu verstehen.
- Hepatitis B und Hepatitis C: Virusinfektionen, die die Leber beeinträchtigen. Die Kenntnis des Patientenstatus ist wichtig, um potenzielle Leberprobleme zu behandeln und eine Übertragung auf medizinisches Personal zu verhindern.
Positive Ergebnisse dieser Tests schließen eine FFS zwar nicht unbedingt aus, erfordern jedoch eine sorgfältige Planung und Vorsichtsmaßnahmen, um die Sicherheit aller Beteiligten zu gewährleisten. Außerdem kann eine Konsultation mit Spezialisten für Infektionskrankheiten erforderlich sein, um den Gesundheitszustand des Patienten vor der Operation zu optimieren.
- Einfache Erklärung: Diese Tests dienen der Erkennung bestimmter Infektionen wie HIV und Hepatitis. Die Kenntnis Ihres Status hilft uns, Ihre Operation sicher zu planen und das medizinische Team zu schützen.
Herz-Kreislauf-Untersuchung: Beurteilung der Bereitschaft Ihres Herzens
FFS, insbesondere wenn mehrere Eingriffe gleichzeitig durchgeführt werden, kann aufgrund von Faktoren wie Anästhesie, Flüssigkeitsverschiebungen und chirurgischem Stress eine erhebliche Belastung für das Herz-Kreislauf-System darstellen. Eine gründliche Untersuchung Ihrer Herzgesundheit ist daher unerlässlich.
Elektrokardiogramm (EKG)
Ein EKG ist ein nicht-invasiver Test, bei dem die elektrische Aktivität Ihres Herzens über einen bestimmten Zeitraum mithilfe von Elektroden auf Ihrer Haut aufgezeichnet wird.3
- Es liefert Informationen zu Ihrer Herzfrequenz und Ihrem Herzrhythmus (und erkennt Herzrhythmusstörungen wie Vorhofflimmern oder Herzflattern).
- Damit lassen sich Hinweise auf frühere Herzinfarkte oder eine Überlastung des Herzmuskels erkennen.
- Damit können bestimmte Reizleitungsstörungen festgestellt werden.
Bei jungen, gesunden Patienten ohne Herzprobleme in der Vorgeschichte ist ein EKG nicht immer erforderlich. Bei Patienten über einem bestimmten Alter (oft 45–50 Jahre) oder bei Patienten mit Risikofaktoren für Herzerkrankungen (z. B. Bluthochdruck, hoher Cholesterinspiegel, Diabetes, Rauchen, familiäre Vorbelastung mit Herzerkrankungen) ist ein EKG jedoch in der Regel Standard. Abnorme EKG-Befunde können weitere Untersuchungen und die Konsultation eines Kardiologen erforderlich machen.
- Einfache Erklärung: Dies ist ein einfacher Test, der die elektrische Aktivität Ihres Herzens misst. Er hilft uns, unregelmäßige Herzschläge oder Anzeichen einer möglichen Überlastung Ihres Herzens zu erkennen, die während einer Operation riskant sein könnte.
Röntgenaufnahme des Brustkorbs (CXR)
Eine Röntgenaufnahme des Brustkorbs ist ein bildgebendes Verfahren, das ein Bild Ihrer Lungen, Ihres Herzens und Ihrer Bruststrukturen liefert.
- Es ermöglicht die Beurteilung der Lungenkapazität und kann Anzeichen einer Infektion (wie Lungenentzündung), Entzündung oder chronischen Lungenerkrankung erkennen.
- Es liefert Informationen über die Größe und Form Ihres Herzens und der großen Blutgefäße.
Bei älteren Patienten, Rauchern oder Patienten mit Lungenerkrankungen in der Vorgeschichte ist häufig eine Röntgenaufnahme des Brustkorbs erforderlich. Werden im Röntgenbild signifikante Anomalien wie eine aktive Lungenentzündung festgestellt, muss die Operation verschoben werden, bis sich der Zustand verbessert hat.
- Einfache Erklärung: Hierbei handelt es sich um eine Röntgenaufnahme Ihres Brustkorbs zur Untersuchung Ihrer Lunge und Ihres Herzens. Sie hilft uns festzustellen, ob Atemprobleme oder Probleme mit der Größe oder Form Ihres Herzens vorliegen, die die Narkose oder die Genesung beeinträchtigen könnten.
Echokardiogramm (falls angezeigt)
Ein Echokardiogramm ist eine Ultraschalluntersuchung des Herzens. Es liefert detaillierte Bilder der Struktur und Funktion des Herzens, einschließlich der Größe seiner Kammern, der Dicke seiner Wände, der Pumpleistung des Herzmuskels (Auswurffraktion) und der Funktion der Herzklappen.
Dieser Test wird nicht routinemäßig bei allen FFS-Patienten durchgeführt, ist aber angezeigt, wenn aufgrund der Anamnese, der körperlichen Untersuchung oder der Befunde im EKG oder Röntgenbild des Brustkorbs (z. B. Herzgeräusche, Symptome einer Herzinsuffizienz oder signifikante EKG-Anomalien) Bedenken bestehen. Die Ergebnisse eines Echokardiogramms sind entscheidend für die Beurteilung des kardialen Risikos und die Steuerung der Narkose bei Patienten mit vermuteter oder bekannter Herzerkrankung.
- Einfache Erklärung: Hierbei handelt es sich um eine detaillierte Ultraschalluntersuchung Ihres Herzens, um zu sehen, wie seine Bestandteile arbeiten und Blut pumpen. Sie ist in der Regel nur erforderlich, wenn konkrete Bedenken hinsichtlich Ihrer Herzgesundheit bestehen.
Kardiologische Beratung (falls angezeigt)
Wenn die präoperative Untersuchung signifikante kardiovaskuläre Risikofaktoren, Symptome oder auffällige Befunde im EKG, Röntgenbild oder Echokardiogramm aufzeigt, ist eine Konsultation mit einem Kardiologen erforderlich. Dieser führt eine eingehendere Untersuchung durch, ordnet gegebenenfalls weitere Tests (wie einen Belastungstest) an, optimiert die medizinische Behandlung eventueller Herzerkrankungen und erteilt Freigaben und Empfehlungen für die chirurgische und anästhetische Behandlung. Eine Operation ohne kardiologische Freigabe ist bei einem signifikanten kardialen Risiko grundsätzlich nicht ratsam.
- Einfache Erklärung: Wenn Tests mögliche Herzprobleme zeigen, werden Sie vor der Operation von einem Herzspezialisten (Kardiologen) aufgesucht, um sicherzustellen, dass alles so sicher wie möglich ist.
Lungenuntersuchung: Sicherstellung einer gesunden Atmung
Effektive Atmung ist entscheidend für eine sichere Narkose und Genesung. FFS-Eingriffe, insbesondere solche, die den Kiefer oder die Atemwege betreffen, können postoperativ die Atmung beeinträchtigen. Die Beurteilung der Lungenfunktion ist besonders wichtig für Patienten mit Atemwegserkrankungen in der Vorgeschichte oder für Raucher.
Spirometrie/Lungenfunktionstests (PFTs) (falls angezeigt)
Die Spirometrie ist die häufigste Lungenfunktionsprüfung. Dabei handelt es sich um einen nicht-invasiven Test, der misst, wie viel Luft Sie ein- und ausatmen können und wie schnell Sie ausatmen. Sie hilft, die Lungenkapazität zu beurteilen und Atemwegsbeschränkungen zu identifizieren, die für Erkrankungen wie Asthma, chronisch obstruktive Lungenerkrankung (COPD) oder andere restriktive oder obstruktive Lungenerkrankungen charakteristisch sind.
Lungenfunktionstests werden typischerweise bei Patienten mit Rauchervorgeschichte, Asthma, COPD oder anderen chronischen Lungenerkrankungen oder bei Patienten mit Symptomen wie Kurzatmigkeit oder chronischem Husten angeordnet. Eine schlechte Lungenfunktion kann das Risiko von Atemwegskomplikationen während und nach der Narkose, wie Lungenentzündung oder Atemversagen, erhöhen. Die Optimierung der Lungenfunktion mit Medikamenten und Maßnahmen wie der Raucherentwöhnung ist vor der Operation entscheidend.
- Einfache Erklärung: Diese Atemtests messen, wie viel Luft Ihre Lunge aufnehmen kann und wie schnell Sie diese ausstoßen können. Sie sind wichtig, wenn Sie in der Vergangenheit Lungenprobleme hatten oder rauchen, um sicherzustellen, dass Ihre Lunge die Belastung durch Operation und Narkose verträgt.
Pulmonologische Konsultation (falls angezeigt)
Wenn Lungenfunktionstests eine signifikante Beeinträchtigung zeigen oder ein Patient eine komplexe Lungenerkrankung in der Anamnese hat, ist eine Konsultation mit einem Pneumologen (Lungenspezialisten) erforderlich. Der Pneumologe beurteilt den Schweregrad der Lungenerkrankung, optimiert die medizinische Behandlung (z. B. Inhalationstherapie bei Asthma/COPD) und gibt Empfehlungen zur Narkosebehandlung, einschließlich Strategien zur Minimierung postoperativer Lungenkomplikationen.
- Einfache Erklärung: Wenn Atemtests erhebliche Lungenprobleme zeigen, werden Sie von einem Lungenfacharzt (Pneumologen) aufgesucht, der Ihnen bei der Behandlung Ihres Zustands hilft und die Operation sicherer macht.
Anästhesieberatung: Partnerschaft für mehr Sicherheit
Obwohl es sich nicht um eine medizinische Untersuchung im Labor handelt, ist eine ausführliche Beratung mit dem Anästhesisten ein obligatorischer und wichtiger Bestandteil der präoperativen Untersuchung. Der Anästhesist ist der Arzt, der für die Verabreichung der Narkose, die Überwachung Ihrer Vitalfunktionen während der Operation und die postoperative Schmerzbehandlung verantwortlich ist.
Während der Anästhesieberatung wird der Anästhesist:
- Überprüfen Sie Ihre gesamte Krankengeschichte, einschließlich aller Medikamente, Allergien, früheren chirurgischen Eingriffe und Narkoseerfahrungen (einschließlich aller Komplikationen) und Narkoseprobleme in der Familienanamnese.
- Überprüfen Sie die Ergebnisse aller Ihrer präoperativen medizinischen Tests und bildgebenden Verfahren.
- Führen Sie eine gezielte körperliche Untersuchung durch und beurteilen Sie insbesondere Ihre Atemwege, um mögliche Schwierigkeiten bei der Intubation (Einführen eines Beatmungsschlauchs) vorherzusehen.
- Besprechen Sie die geplanten chirurgischen Eingriffe und die Art der Anästhesie, die verwendet wird (normalerweise Vollnarkose bei FFS).
- Erläutern Sie die Risiken und Vorteile einer Narkose sowie den spezifischen Narkoseplan, der auf Ihren Gesundheitszustand und die geplante Operation zugeschnitten ist.
- Geben Sie wichtige Anweisungen vor der Operation, z. B. wann Sie mit dem Essen und Trinken aufhören dürfen (Fastenrichtlinien), welche regelmäßig eingenommenen Medikamente Sie absetzen dürfen und geben Sie Anweisungen zur Raucherentwöhnung.
In diesem Beratungsgespräch haben Sie die Gelegenheit, alle Ihre Fragen zur Anästhesie zu stellen und Ihre Bedenken zu äußern. Der Anästhesist nutzt alle gesammelten Informationen, um einen sicheren und effektiven Anästhesieplan zu erstellen und sich auf mögliche Herausforderungen basierend auf Ihrem medizinischen Profil vorzubereiten. Beispielsweise benötigt ein Patient mit kontrolliertem Bluthochdruck möglicherweise spezielle Anästhetika, um seinen Blutdruck stabil zu halten, während ein Patient mit Asthma möglicherweise präoperativ inhalierte Bronchodilatatoren benötigt.
- Einfache Erklärung: Sie treffen den Arzt, der Ihnen während der Operation die Narkose verabreicht. Er bespricht Ihren Gesundheitszustand gründlich, um die sicherste Methode zu finden, damit Sie sich während des Schlafs wohlfühlen und überwacht werden. Außerdem gibt er Ihnen wichtige Anweisungen für den Operationstag.
Bildgebungsstudien: Visualisierung der chirurgischen Landschaft
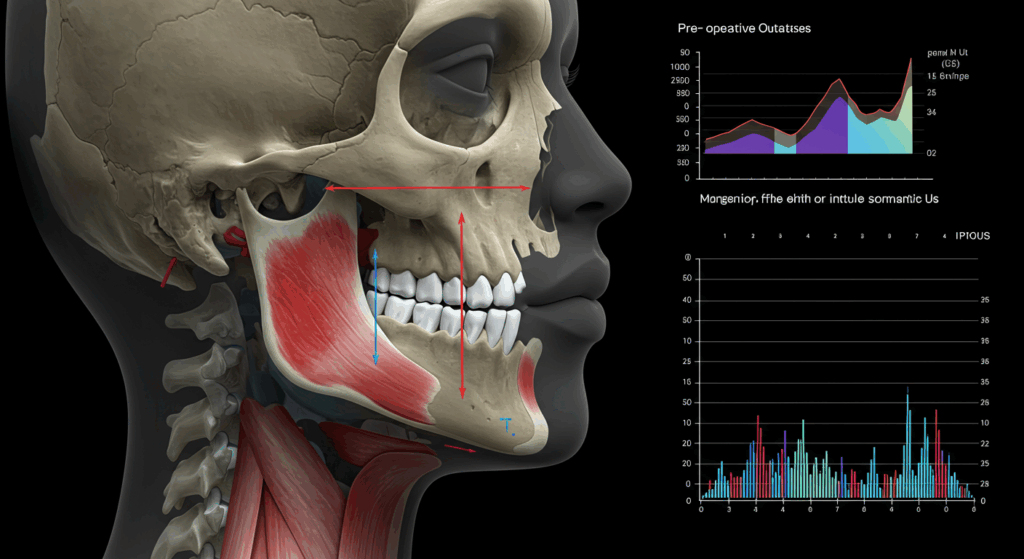
Bei der FFS, insbesondere bei Eingriffen mit Knochenkonturierung oder -reduktion (wie Stirnfeminisierung, Kieferreduktion, Kinnreduktion/Genioplastik und Orbitarandkonturierung), ist eine detaillierte Abbildung der darunter liegenden Knochenstruktur für eine präzise Operationsplanung und -durchführung unbedingt erforderlich.
Computertomographie (CT)
Bei einer CT-Untersuchung werden mithilfe von Röntgenstrahlen und einem Computer detaillierte Schnittbilder des Körpers erstellt. Für die Planung einer FFS ist in der Regel eine CT-Untersuchung von Gesicht und Schädel erforderlich.
- Es liefert hochauflösende Bilder der Knochenanatomie in mehreren Ebenen (axial, sagittal, coronal).
- Software kann diese 2D-Schnitte in detaillierte 3D-Volumenmodelle des Schädels und der Gesichtsknochen. Diese 3D-Rekonstruktionen sind für den Chirurgen von unschätzbarem Wert, um die komplexe Anatomie zu visualisieren, Knochendicke und -dichte zu beurteilen, wichtige darunterliegende Strukturen (wie Nerven und Nebenhöhlen) zu identifizieren und die genauen Schnitte und Bewegungen zu planen, die für Eingriffe wie Stirnverlagerung, Orbitarandverkleinerung oder Kieferwinkelverkleinerung erforderlich sind.
- CT-Scans sind besonders nützlich, um die Größe und Konfiguration der Stirnhöhle (entscheidend für den Stirnrückstand), die Dicke der Augenhöhlenränder, die Projektion und Form des Kinns sowie die Winkel und die Ausbuchtung des Kiefers zu beurteilen.
CT-Scans sind zwar mit ionisierender Strahlung verbunden, die Dosis wird jedoch sorgfältig dosiert. Die diagnostischen Informationen, die sie für eine präzise Operationsplanung bei FFS-Knochenoperationen liefern, sind sowohl für die Sicherheit als auch für optimale ästhetische Ergebnisse unerlässlich. Der Chirurg analysiert diese Scans sorgfältig, um Osteotomien (Knochenschnitte) im Voraus zu planen, das Ausmaß der Knochenreduktion zu bestimmen und gegebenenfalls die Platzierung von Implantaten zu planen.
- Einfache Erklärung: Hierbei handelt es sich um eine spezielle Röntgenaufnahme, die detaillierte Bilder Ihrer Gesichtsknochen aus verschiedenen Winkeln erstellt. Es entsteht sozusagen eine 3D-Karte Ihres Schädels und Gesichts, die dem Chirurgen hilft, Schnitte oder Knochenumformungen für Eingriffe wie Stirn- oder Kieferoperationen genau zu planen.
Andere mögliche Bildgebung
Abhängig von den geplanten spezifischen Eingriffen und der individuellen Anatomie können gelegentlich andere bildgebende Verfahren wie Standardröntgenaufnahmen (z. B. eine Panorama-Zahnröntgenaufnahme, wenn bei Kiefer- oder Kinnarbeiten die Nähe zu Zahnwurzeln möglich ist) angefordert werden.
Umfassende Patientenbeurteilung: Über die Tests hinaus
Es ist wichtig zu betonen, dass medizinische Tests nur einen Teil der umfassenden präoperativen Untersuchung ausmachen. Die Informationen aus Ihrer Krankengeschichte, der körperlichen Untersuchung und den Ergebnissen Ihrer Tests werden vom Operationsteam zusammengefasst, um ein ganzheitliches Bild Ihres Gesundheitszustands und Ihrer Operationsbereitschaft zu erstellen.
Krankengeschichte
Die Erstellung einer vollständigen und genauen Krankengeschichte ist von größter Bedeutung. Dazu gehören:
- Frühere Erkrankungen: Alle chronischen Erkrankungen (z. B. Bluthochdruck, Diabetes, Herzkrankheiten, Lungenkrankheiten, Nierenkrankheiten, Autoimmunerkrankungen, psychiatrische Erkrankungen).
- Bisherige chirurgische Eingriffe: Einzelheiten zu allen früheren Operationen, einschließlich Art der Operation, Datum und etwaiger Komplikationen (insbesondere im Zusammenhang mit der Anästhesie, Blutung oder Heilung).
- Medikamente: Eine umfassende Liste aller verschreibungspflichtigen und rezeptfreien Medikamente, Vitaminpräparate und pflanzlichen Nahrungsergänzungsmittel, die Sie derzeit einnehmen, einschließlich Dosierung und Häufigkeit. Bestimmte Medikamente (wie Blutverdünner, Aspirin, NSAR, bestimmte Antidepressiva und einige pflanzliche Nahrungsergänzungsmittel) können Blutungen, Narkose oder Heilung beeinflussen und müssen möglicherweise vor der Operation angepasst oder abgesetzt werden.
- Allergien: Bekannte Allergien gegen Medikamente (einschließlich Antibiotika und Narkosemittel), Latex oder andere Substanzen.
- Familiengeschichte: In Ihrer Familie liegen schwerwiegende Erkrankungen vor, insbesondere Herzerkrankungen, Gerinnungsstörungen oder Probleme mit der Anästhesie (z. B. maligne Hyperthermie).
- Sozialgeschichte: Raucherstatus (die Angabe ist unbedingt erforderlich, da Rauchen die Heilung erheblich beeinträchtigt und das Komplikationsrisiko erhöht), Alkoholkonsum und Freizeitdrogenkonsum.
- Überprüfung der Systeme: Eine systematische Untersuchung der Symptome, die Sie möglicherweise in verschiedenen Körpersystemen verspüren (z. B. Kurzatmigkeit, Brustschmerzen, Schwindel, Veränderungen beim Wasserlassen, unerklärlicher Gewichtsverlust).
Körperliche Untersuchung
Eine gründliche körperliche Untersuchung durch den Chirurgen und/oder Anästhesisten liefert objektive Informationen über Ihren aktuellen Gesundheitszustand. Dazu gehören:
- Vitalfunktionen: Blutdruck, Herzfrequenz, Atemfrequenz, Temperatur und Sauerstoffsättigung.
- Allgemeines Erscheinungsbild: Beurteilung des allgemeinen Gesundheitszustands, des Ernährungszustands und der Flüssigkeitszufuhr.
- Kopf- und Halsuntersuchung: Beurteilung der Atemwege (wichtig für die Intubation während der Narkose), der Mundhöhle sowie der vorhandenen Gesichtszüge und Hautqualität, die für die geplante Operation relevant sind.
- Herz-Kreislauf-Untersuchung: Abhören der Herzgeräusche und Prüfen auf Herzgeräusche oder Unregelmäßigkeiten.
- Lungenuntersuchung: Abhören der Lungengeräusche, um zu prüfen, ob die Atmung frei ist oder Anzeichen einer Verstopfung oder Keuchen vorliegen.
- Beurteilung der Operationsstellen: Beurteilung der Haut, des Weichgewebes und der darunter liegenden Knochenstruktur in den Bereichen, in denen eine Operation geplant ist.
Die Informationen aus der Anamnese und der körperlichen Untersuchung dienen der Auswahl der erforderlichen medizinischen Untersuchungen und helfen bei der Interpretation der Testergebnisse im Kontext Ihres allgemeinen Gesundheitszustands. Beispielsweise benötigt ein Patient mit einer Vorgeschichte einer tiefen Venenthrombose (TVT) möglicherweise spezielle Tests auf Gerinnungsstörungen und prophylaktische Maßnahmen zur Vorbeugung von Blutgerinnseln während der Operation.
Besondere Überlegungen für Transgender-Patienten
Während die grundlegenden Prinzipien der präoperativen medizinischen Untersuchung für alle Patienten gelten, die sich einer FFS unterziehen, gibt es für Transgender-Personen, insbesondere für diejenigen, die eine Hormonersatztherapie (HRT) erhalten, besondere Überlegungen.
Hormonersatztherapie (HRT)
Die Hormonersatztherapie (HRT), die bei transfemininen Frauen typischerweise Östrogen und Antiandrogene umfasst, ist für viele ein kritischer Aspekt der Geschlechtsumwandlung. Die HRT kann jedoch physiologische Auswirkungen haben, die für eine Operation relevant sind:
- Risiko einer venösen Thromboembolie (VTE): Eine Östrogentherapie, insbesondere orale Östrogene, ist mit einem erhöhten Risiko für Blutgerinnsel (TVT und Lungenembolie) verbunden. Das Risiko wird durch Art, Dosis und Verabreichungsweg des Östrogens sowie individuelle Patientenfaktoren beeinflusst. Auch chirurgische Eingriffe, insbesondere solche mit langer Dauer oder Ruhigstellung, erhöhen das VTE-Risiko. Diese Kombination kann besondere Vorsichtsmaßnahmen erforderlich machen.
- Kardiovaskuläre Effekte: Während die langfristigen kardiovaskulären Auswirkungen einer Hormonersatztherapie komplex sind und Gegenstand laufender Forschung sind, sollten bestehende kardiovaskuläre Risikofaktoren sorgfältig geprüft werden.
- Wechselwirkungen mit anderen Medikamenten: Hormonersatztherapie-Medikamente können möglicherweise mit Anästhetika oder anderen Medikamenten interagieren, die während der perioperativen Phase verwendet werden.
Es ist üblich, dass Patienten ihre Hormonersatztherapie während der gesamten Operation fortsetzen, sofern ihr Chirurg oder Endokrinologe nicht ausdrücklich etwas anderes anordnet. Ein abruptes Absetzen der Hormonersatztherapie kann zu erheblichen Beschwerden und Stimmungsschwankungen führen. In einigen Fällen, insbesondere bei Patienten mit hohem VTE-Risiko, kann jedoch in Absprache mit dem Patienten und seinem Endokrinologen eine Anpassung des Hormonersatzschemas oder die Verwendung alternativer Verabreichungsmethoden (wie transdermale Pflaster, die möglicherweise ein geringeres VTE-Risiko aufweisen) in Erwägung gezogen werden. Die Entscheidung zur Änderung der Hormonersatztherapie wird sorgfältig gegen die VTE-Risiken und die psychologischen Auswirkungen des Absetzens der Hormone abgewogen. Prophylaktische Maßnahmen gegen VTE wie Kompressionsstrümpfe und potenziell gerinnungshemmende Medikamente werden bei FFS-Patienten häufig ergriffen, insbesondere bei denen unter Hormonersatztherapie oder bei denen andere Risikofaktoren vorliegen.
Rauchen
Rauchen ist in der Transgender-Bevölkerung deutlich häufiger als in der Allgemeinbevölkerung. Rauchen ist einer der wichtigsten veränderbaren Risikofaktoren für chirurgische Komplikationen. Es beeinträchtigt die Durchblutung, reduziert die Sauerstoffversorgung des Gewebes, verzögert die Wundheilung, erhöht das Infektionsrisiko und erhöht das Risiko pulmonaler Komplikationen im Zusammenhang mit der Anästhesie. Rauchende Patienten haben ein deutlich höheres Risiko für Wunddehiszenz (Wunddehiszenz), Hautlappennekrose (Gewebeabsterben), Infektionen und eine schlechte Narbenqualität.
Es wird dringend empfohlen, für einen längeren Zeitraum (normalerweise mindestens 4–6 Wochen) vor und nach der FFS mit dem Rauchen aufzuhören, was oft auch vorgeschrieben ist. Eine Nikotinersatztherapie kann eine Option sein, das Ziel ist jedoch die vollständige Beendigung der Nikotinexposition. Präoperative Tests können ein Screening auf Rauchmetaboliten (wie Cotinin) umfassen, um die Beendigung der Nikotinexposition zu bestätigen. Dies ist ein wichtiger Diskussionspunkt während der präoperativen Untersuchung.
- Einfache Erklärung: Rauchen erschwert Ihrem Körper die Heilung und die Abwehr von Infektionen erheblich. Um schwerwiegende Komplikationen zu vermeiden, müssen Sie vor und nach der Operation mit dem Rauchen aufhören.
Psychische Gesundheit
Obwohl eine psychologische Untersuchung gemäß Richtlinien wie den Standards of Care der World Professional Association for Transgender Health (WPATH) häufig Voraussetzung für eine FFS ist, handelt es sich dabei nicht um eine medizinische Untersuchung im physiologischen Sinne. Die Beurteilung des psychischen Gesundheitszustands ist jedoch ein entscheidender Bestandteil der umfassenden präoperativen Untersuchung. Sie stellt sicher, dass der Patient eine stabile psychische Grundlage hat, realistische Erwartungen an den Operationserfolg hat und emotional auf den chirurgischen Prozess und die Genesung vorbereitet ist. Auch in der perioperativen Phase kann psychologische Unterstützung wichtig sein.
Kommunikation mit anderen Anbietern
Eine effektive Kommunikation zwischen den FFS-Chirurg, Die Einbindung des Endokrinologen (falls eine Hormonersatztherapie durchgeführt wird), von Psychiatern, des Hausarztes und aller weiteren an der Behandlung beteiligten Spezialisten ist unerlässlich. Der Austausch relevanter medizinischer Informationen gewährleistet eine koordinierte und sichere Versorgung des Patienten vor, während und nach der Operation.
Management identifizierter Risiken: Ein proaktiver Ansatz
Der Zweck der umfassenden präoperativen Untersuchung besteht nicht darin, Patienten auszuschließen, sondern potenzielle Risiken zu identifizieren, damit diese proaktiv gemanagt und gemindert werden können.
Wenn medizinische Tests eine Anomalie ergeben, bestimmt das Operationsteam deren Bedeutung und die entsprechenden Maßnahmen. Dies könnte Folgendes beinhalten:
- Weitere Untersuchung: Anordnung zusätzlicher Tests oder bildgebender Verfahren, um das Problem besser zu verstehen.
- Medizinisches Management: Anpassung der Medikamente, Beginn neuer Behandlungen oder Überweisung des Patienten an einen Spezialisten (z. B. Kardiologen, Endokrinologen, Hämatologen, Lungenfacharzt), um den Zustand vor der Operation zu optimieren.
- Verschiebung oder Neuterminierung einer Operation: Wenn der Zustand instabil ist oder eine aktive Infektion vorliegt, muss die Operation verschoben werden, um eine Behandlung und Stabilisierung zu ermöglichen. Dadurch wird das Risiko von Komplikationen deutlich verringert.
- Änderung des Operationsplans: In einigen Fällen kann eine bei der Untersuchung festgestellte Grunderkrankung oder anatomische Abweichung Einfluss auf die konkrete chirurgische Vorgehensweise oder den Umfang der durchgeführten Eingriffe haben.
- Anpassungen der Narkose: Der Anästhesist erstellt den Narkoseplan, einschließlich der Wahl der Medikamente und Überwachungstechniken, auf der Grundlage des medizinischen Profils des Patienten.
Wenn Blutuntersuchungen beispielsweise einen unkontrollierten Diabetes aufdecken, arbeiten Chirurg und Anästhesist gemeinsam mit dem Patienten und gegebenenfalls dem Endokrinologen an der Verbesserung der Blutzuckereinstellung vor der Operation. Zeigt ein Gerinnungsprofil ein erhöhtes Blutungsrisiko, wird die Ursache untersucht und es werden Maßnahmen ergriffen, um dieses zu korrigieren oder das Risiko während der Operation zu minimieren (z. B. Gabe von Gerinnungsfaktoren bei Mangel). Zeigt die Bildgebung eine komplexe Stirnhöhle, wird die Technik des Stirnrückzugs sorgfältig geplant, um eine Beeinträchtigung der Stirnhöhle zu vermeiden.
Das Ziel besteht immer darin, den Patienten vor der Operation in den bestmöglichen Gesundheitszustand zu bringen, um so die Wahrscheinlichkeit von Komplikationen zu minimieren und eine reibungslose Genesung zu fördern.
Die entscheidende Rolle des Patienten im Prozess
Als Patient, der sich einer FFS unterzieht, sind Sie ein aktiver und wichtiger Teilnehmer an der präoperativen Untersuchung. Ihre Rolle ist entscheidend für Ihre Sicherheit und den Erfolg der Operation. Dazu gehören:
- Bereitstellung genauer und vollständiger Informationen: Geben Sie Ihre Krankengeschichte, einschließlich aller Medikamente, Nahrungsergänzungsmittel und Lebensgewohnheiten (insbesondere Rauchen und Alkoholkonsum), absolut ehrlich und vollständig an. Halten Sie keine Informationen zurück, auch wenn Sie sie für unwichtig halten.
- Durchführung der erforderlichen Untersuchungen und Beratungen: Planen und besuchen Sie alle erforderlichen Labortests, bildgebenden Untersuchungen und Konsultationen mit Spezialisten rechtzeitig.
- Einhaltung der präoperativen Anweisungen: Befolgen Sie sorgfältig alle Anweisungen des Operationsteams, einschließlich der Hinweise zum Fasten, zur Anpassung der Medikamenteneinnahme und zur Raucherentwöhnung. Diese Anweisungen dienen dazu, Ihren Körper auf die Operation und die Narkose vorzubereiten.
- Fragen stellen: Scheuen Sie sich nicht, Fragen zu den Untersuchungen, den Ergebnissen, dem Operationsplan oder anderen Fragen zu stellen, bei denen Sie sich unsicher sind. Das Verständnis des Ablaufs kann Ängste lindern und dafür sorgen, dass Sie gut informiert sind.
- Änderungen kommunizieren: Informieren Sie das Operationsteam unverzüglich über alle Änderungen Ihres Gesundheitszustands, neue Symptome oder neue Medikamente, die zwischen Ihrer präoperativen Untersuchung und dem Operationstermin auftreten.
Ihre aktive Teilnahme und die Einhaltung der Anweisungen tragen direkt zur Sicherheit und Wirksamkeit Ihrer FFS-Verfahren bei. Wir arbeiten als Team, und Ihr Input und Ihre Mitarbeit sind von unschätzbarem Wert.
Fazit: Der Grundstein für eine erfolgreiche Transformation
Gesichtsfeminisierungschirurgie ist ein wirksames Instrument, um das äußere Erscheinungsbild einer Person mit ihrem inneren Selbstwertgefühl in Einklang zu bringen und trägt maßgeblich zum psychischen Wohlbefinden und zur Lebensqualität bei. Wie jeder chirurgische Eingriff birgt er jedoch Risiken. Eine umfassende präoperative medizinische Untersuchung ist der Grundstein, um diese Risiken zu minimieren und ein möglichst sicheres Operationserlebnis und das bestmögliche Ergebnis zu gewährleisten.
Die in diesem Dokument beschriebenen medizinischen Untersuchungen – darunter detaillierte Blutuntersuchungen zur Beurteilung der Blutzusammensetzung, Organfunktion und Gerinnungsfähigkeit, kardiovaskuläre Untersuchungen, pulmonale Untersuchungen und wichtige bildgebende Verfahren wie CT-Scans zur Operationsplanung – liefern dem Operationsteam wichtige Informationen über Ihre physiologische Bereitschaft für Operation und Narkose. Diese Informationen, kombiniert mit einer gründlichen Anamnese und körperlichen Untersuchung, ermöglichen eine individuelle Risikobewertung, die Optimierung bestehender Erkrankungen und die Entwicklung eines maßgeschneiderten Operations- und Narkoseplans.
Aus chirurgischer Sicht sind diese Tests keine optionalen Kontrollkästchen, sondern unverzichtbare Instrumente, die wichtige Entscheidungen während der gesamten perioperativen Phase beeinflussen. Sie ermöglichen mir und meinem Team, mit Zuversicht vorzugehen, da wir alle notwendigen Schritte unternommen haben, um Ihr Gesundheitsprofil zu verstehen, potenzielle Herausforderungen zu antizipieren und Strategien zu Ihrer Sicherheit zu implementieren.
Eine detaillierte medizinische Untersuchung mag zwar aufwendig erscheinen, spiegelt aber unser Engagement für Ihr Wohlbefinden wider. Sie ist eine Investition in Ihre Sicherheit und den erfolgreichen Verlauf Ihrer FFS-Behandlung. Indem Sie den Zweck dieser Untersuchungen verstehen und aktiv am präoperativen Prozess teilnehmen, tragen Sie maßgeblich dazu bei, eine solide Grundlage für einen reibungslosen Ablauf der Operation und eine positive Genesung zu schaffen. Meine Priorität und die meines gesamten Operationsteams ist es, Sie sicher und effektiv durch diesen Prozess zu begleiten und Ihnen zu helfen, Ihre Operationsziele mit höchster medizinischer Versorgung zu erreichen.
Besuchen Dr.MFO Instagram-Profil um echte Patiententransformationen zu sehen! Erhalten Sie einen Einblick in die unglaublichen Ergebnisse, die durch Gesichtsbehandlungen erzielt werden Feminisierungschirurgie und andere Verfahren. Das Profil zeigt Vorher-Nachher-Fotos, die hervorheben Dr.MFO's Fachwissen und künstlerische Vision bei der Schaffung natürlich aussehender, schöner Ergebnisse.
Bereit für den nächsten Schritt auf Ihrer Reise? Planen Sie einen kostenlose Beratung mit Dr.MFO ( Bester Chirurg für Gesichtsfeminisierung für Sie) heute. Während der Beratung können Sie Ihre Ziele besprechen, alle Ihre Fragen stellen und mehr darüber erfahren, wie Dr.MFO kann Ihnen helfen, Ihren gewünschten Look zu erreichen. Zögern Sie nicht, diese kostenlose Gelegenheit zu nutzen, um Ihre Optionen zu erkunden und zu sehen, ob Dr.MFO passt zu Ihnen.