Die Reise von Gesichtsfeminisierung Bei chirurgischen Eingriffen steht oft die präzise Umformung der Stirn im Vordergrund, einer Region, die die Geschlechtswahrnehmung maßgeblich beeinflusst. Ein ausgeprägter Augenbrauenwulst, oft auch als „Brow Bossing“ bezeichnet, gilt als deutlich maskulines Merkmal. Umgekehrt wird eine glattere, sanft gerundete Stirn in Verbindung mit einer höheren Augenbrauenposition allgemein mit femininer Ästhetik assoziiert. Die erfolgreiche Behandlung dieser markanten anatomischen Unterschiede ist ein grundlegendes Element der Feminisierung des oberen Gesichtsbereichs. Zu den verschiedenen Techniken, die für die Feminisierung zur Verfügung stehen, gehören … Konturierung der StirnDie Behandlung gilt als umfassendste und wirkungsvollste Methode für Patienten mit ausgeprägter Stirnvorwölbung. Dabei handelt es sich um einen komplexen Prozess, bei dem ein Teil des Stirnbeins chirurgisch entfernt, neu geformt und anschließend neu positioniert wird, um eine weichere, harmonischere Kontur zu erzielen. Dieses fortschrittliche Verfahren erfordert ein tiefes Verständnis der kraniofazialen Anatomie, eine präzise Operationsplanung und robuste Knochenfixierungsmethoden, um optimale ästhetische Ergebnisse und langfristige strukturelle Stabilität zu gewährleisten.
(FFS). Es werden die wesentlichen anatomischen Grundlagen des Stirnbeins und der Stirnhöhlen untersucht, die für die Wahl der geeigneten Operationsmethode entscheidend sind. Wir analysieren die traditionelle Osteotomie Typ 3 akribisch und untersuchen die einzelnen Operationsschritte, darunter präzise Knochenschnitte, sorgfältige Segmentumformung und fortschrittliche Fixationstechniken mit Platten und Schrauben. Darüber hinaus werden die Nuancen der intraoperativen Entscheidungsfindung beleuchtet und betont, wie die individuelle Patientenanatomie und die Feminisierungsziele das Vorgehen des Chirurgen bestimmen. Eine vergleichende Bewertung beleuchtet die Unterschiede zwischen den Stirnkonturierungstechniken Typ 1, Typ 2 und Typ 3 und diskutiert deren jeweilige chirurgische Komplexität, Genesungsprofile und zu erwartende Ergebnisse. Mögliche Komplikationen dieser fortschrittlichen Techniken werden ebenfalls diskutiert und deren chirurgisches Management erläutert, um Patientensicherheit und vorhersehbare Ergebnisse zu gewährleisten. Abschließend werden wichtige Aspekte der postoperativen Versorgung detailliert beschrieben, mit Schwerpunkt auf optimaler Knochenheilung und Weichteiladaption, die für die positiven Ergebnisse unerlässlich sind. Das ultimative Ziel besteht darin, eine maßgebliche Ressource bereitzustellen, die die komplexe Kunst und Wissenschaft hinter der Erzielung einer wirklich feminisierten Stirn beleuchtet und sowohl Ärzten als auch potenziellen Patienten ein umfassendes Verständnis dieses entscheidenden Verfahrens bietet.

Inhaltsverzeichnis
Die Anatomie der Stirn verstehen: Die Grundlage der Feminisierung
Vor Beginn einer Stirnumformung ist ein umfassendes Verständnis der regionalen Anatomie der Stirn unerlässlich. Die Stirn stellt eine komplexe, geschichtete Struktur dar, die Haut, Weichteile und darunterliegenden Knochen umfasst. Im Zentrum liegt das Stirnbein, ein großer Schädelknochen, der den vorderen Teil des Schädels bildet (Dr.MFO, 2025e). Unten artikuliert dieser Knochen mit mehreren anderen Gesichtsknochen, einschließlich der Nasenknochen und der Jochbeine (Wangenknochen).
Zu den wichtigsten anatomischen Bereichen des Stirnbeins, die für den Typ-3-Rückstand relevant sind, gehört die Squama frontalis, die große, vertikale Platte, die die Stirn selbst bildet. Bei der Typ-3-Morphologie weist der untere Teil dieser Squama, der sich direkt über den Augenhöhlen befindet, eine ausgeprägte Projektion nach vorne auf, die als Stirnvorsprung bezeichnet wird. Die supraorbitalen Ränder sind die verdickten Knochenbögen, die die oberen Ränder der Augenhöhlen bilden. Bei Personen mit männlichen Gesichtszügen sind diese Ränder typischerweise markanter und spitzer gewinkelt, während weibliche Gesichtszüge durch glattere, weniger ausgeprägte Konturen gekennzeichnet sind (Dr. MFO, 2025e).
Die Glabella, ein glatter, leicht vertiefter Bereich zwischen den Augenbrauen oberhalb der Nasenwurzel, trägt ebenfalls maßgeblich zur Prominenz der Stirn bei Typ 3 bei. Am kritischsten sind vielleicht die Stirnhöhlen: luftgefüllte Hohlräume im Stirnbein, typischerweise hinter der Glabella, die sich unterschiedlich weit nach oben und seitlich erstrecken. Ihre Größe, Form und genaue Lage variieren individuell erheblich und sind daher bei der Operationsplanung von entscheidender Bedeutung, um eine unbeabsichtigte Perforation und mögliche Komplikationen wie Liquorleckage oder Infektionen zu vermeiden (Pansritum, 2021). Chirurgen stellen sich diese Lufteinschlüsse oft wie kleine Höhlen im Knochen vor, was eine genaue Kenntnis ihrer Grenzen erfordert.
Tief unter dem Stirnbein liegen die Schutzschichten des Gehirns, einschließlich der Dura mater. Die Aufrechterhaltung der Integrität der Dura ist äußerst wichtig, um ein Austreten von Liquor cerebrospinalis und mögliche intrakraniale Komplikationen zu verhindern (Dr. MFO, 2025e). Darüber hinaus verlassen die Nerven und Gefäße supraorbitalis und supratrochlearis die Augenhöhle durch Einkerbungen oder Foramina im supraorbitalen Rand und versorgen Stirn und Kopfhaut mit Empfindungen. Der Schutz dieser empfindlichen neurovaskulären Strukturen ist entscheidend, um postoperativen Taubheitsgefühlen oder Schmerzen vorzubeugen (Dr. MFO, 2025e). Chirurgen müssen diese komplexe dreidimensionale Anatomie präzise visualisieren und stützen sich dabei häufig stark auf moderne präoperative Bildgebung, um individuelle Abweichungen in Größe und Lage der Stirnhöhle zu verstehen.
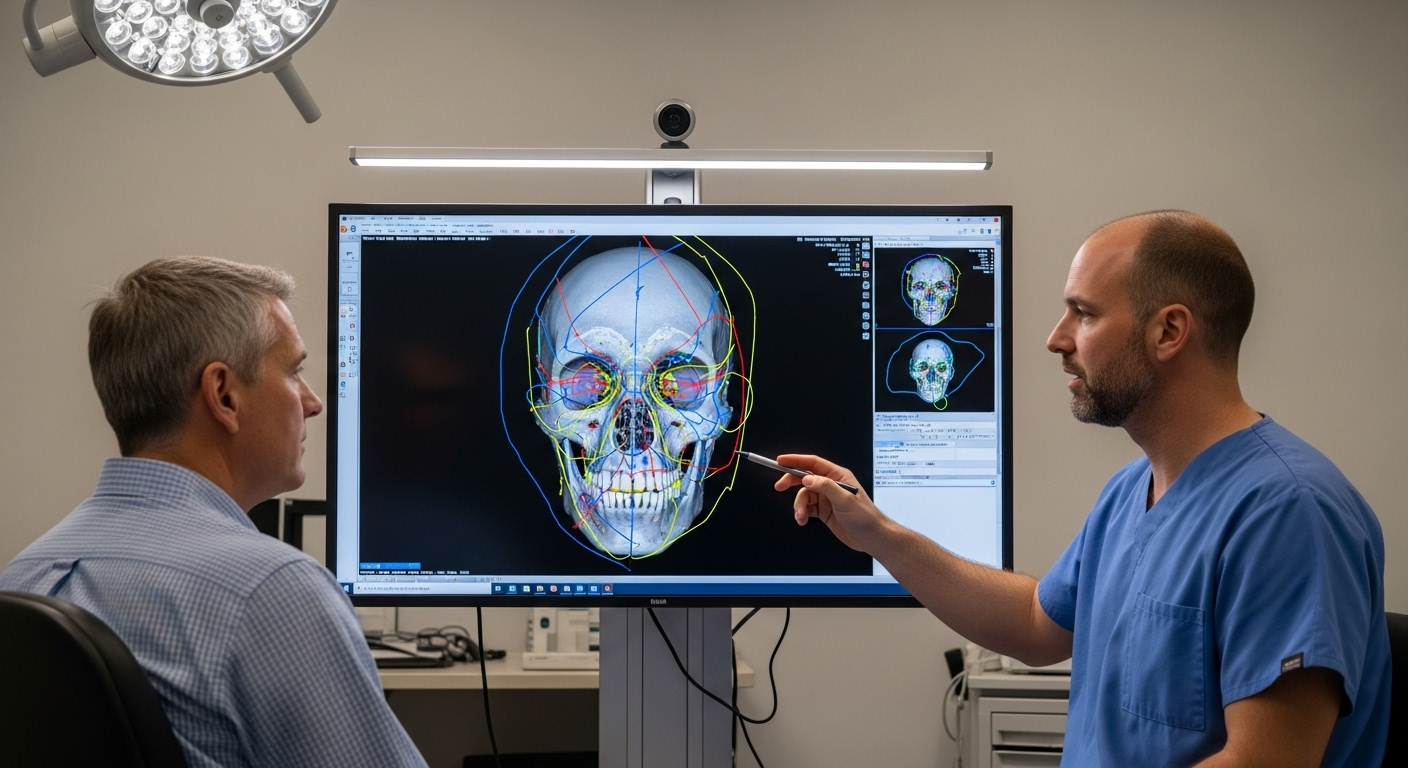
Stirnosteotomie Typ 3: Eine detaillierte chirurgische Methodik
Die Stirnosteotomie Typ 3, auch Stirnknochenrückverlagerung oder Stirnrekonstruktion genannt, ist die komplexeste und am häufigsten angewandte Technik bei Personen mit ausgeprägter Stirnwölbung im Rahmen einer Gesichtsfeminisierungsoperation (Dr. MFO, 2025d). Bei diesem Verfahren wird der knöcherne Vorsprung, der maßgeblich zur maskulinen Stirnform beiträgt, direkt behandelt, indem ein Teil des Stirnknochens chirurgisch entfernt, umgeformt und neu positioniert wird. Dieser umfassende Ansatz ist notwendig, wenn eine Rasur allein nicht ausreicht oder die Stirnhöhle freilegen würde (Mittermiller, 2025).
Präoperative Beurteilung und erweiterte Planung
Eine sorgfältige präoperative Planung ist der Grundstein für eine erfolgreiche Stirnkorrektur Typ 3. Diese Phase umfasst eine umfassende Patientenbeurteilung und eine detaillierte Analyse der individuellen Anatomie (Dr. MFO, 2025e). Eine gründliche Anamnese und körperliche Untersuchung werden durchgeführt, um Begleiterkrankungen zu identifizieren, die das Operationsrisiko oder die Knochenheilung beeinflussen könnten. Die ästhetischen Ziele des Patienten werden besprochen, um eine Übereinstimmung mit realistischen Operationsmöglichkeiten sicherzustellen. Die Palpation der Supraorbitalränder und der Glabella liefert taktile Informationen über die darunterliegende Knochenstruktur.
Hochwertige Bildgebung ist unerlässlich. Eine hochauflösende Computertomographie (CT) des kraniofazialen Skeletts ist essenziell. Sie liefert detaillierte dreidimensionale anatomische Daten, die es dem Chirurgen ermöglichen, das Ausmaß der Stirnwölbung, die Größe und Form der Stirnhöhlen, die Dicke des Stirnbeins und dessen Beziehung zu darunterliegenden Strukturen wie der Dura mater präzise zu visualisieren (Facialteam, 2025b; Pansritum, 2021). Diese Daten werden häufig zur Erstellung dreidimensionaler Schädelrekonstruktionen verwendet, die als wertvolle visuelle Hilfsmittel für die Planung von Osteotomielinien und die Simulation des Rückverlagerungsverfahrens dienen (Dr. MFO, 2025e). Spezielle Software ermöglicht virtuelle Osteotomien und die präzise Messung des erforderlichen Rückverlagerungsabstands, wodurch die Osteotomielinien optimiert und Komplikationen minimiert werden.
Chirurgischer Zugang und Weichteilmanagement
Die gängigste Methode zur Stirnosteotomie Typ 3 ist ein bikoronaler Schnitt, der sich von Ohr zu Ohr über den Oberkopf erstreckt, typischerweise einige Zentimeter hinter dem Haaransatz (Pansritum, 2021). Dadurch wird eine hervorragende Darstellung des Stirnbeins und ein optimaler Zugang sowohl für Knochenoperationen als auch für eine mögliche Haaransatzverlagerung ermöglicht. Durch sorgfältiges Abschrägen des Schnitts innerhalb der Haarfollikel wird die Narbenbildung minimiert. Facialteam hat beispielsweise einen posterioren koronalen Zugang entwickelt, der als wegweisend gilt und volle Sicht bei gleichzeitiger Erhaltung der Haaransatzästhetik bietet (Facialteam, 2025a).
Nach der Inzision wird der Kopfhautlappen vorsichtig in der subgalealen oder subperikraniellen Ebene angehoben. Dies minimiert Blutungen und schützt die darunterliegenden supraorbitalen und supratrochleären neurovaskulären Bündel. Das Perikranium kann bei Bedarf auch als vaskularisierter Lappen zur Durareparatur verwendet werden (Dr. MFO, 2025e).
Die Osteotomie: Präzise Knochenschnitte
Dies ist der entscheidende Schritt, bei dem das Stirnbeinsegment sorgfältig umrissen und durchtrennt wird. Der Osteotomieentwurf basiert auf dem präoperativen Plan und berücksichtigt akribisch Größe und Lage der Stirnhöhlen, den gewünschten Rücksprung und die ästhetischen Ziele (Dr. MFO, 2025e). Ein gängiges Osteotomiemuster umfasst einen oberen horizontalen Schnitt in der Squama frontalis, beidseitige vertikale oder schräge Schnitte in Richtung der Supraorbitalränder und untere Schnitte entlang der oberen Seite der Orbitalränder, die die seitlichen Schnitte verbinden. Diese unteren Schnitte erfordern äußerste Vorsicht, um ein Eindringen in die Orbita oder eine Verletzung lebenswichtiger neurovaskulärer Strukturen zu vermeiden (Dr. MFO, 2025e; Pansritum, 2021).
Osteotomien werden typischerweise mit einem Hochgeschwindigkeitsbohrer oder einer oszillierenden Säge durchgeführt. Während dieser Schnitte ist eine ausgiebige Spülung unerlässlich, um den Knochen zu kühlen und thermische Schäden zu minimieren. Der Chirurg muss die Schnitttiefe ständig überwachen, insbesondere beim Annähern an die innere Schädeldecke und die Dura (Dr. MFO, 2025e). Ultraschallchirurgische Instrumente wie das piezoelektrische Skalpell werden zunehmend für saubere Knochenschnitte eingesetzt, ohne Weichteile zu verletzen. Dadurch werden Traumata reduziert und die Genesung möglicherweise verkürzt (Facialteam, 2025b). Die Vorderwand der Stirnhöhle wird vorsichtig entfernt, sodass sie separat modelliert werden kann.
Knochenrückbildung, Umformung und Fixierung
Sobald das Knochensegment freigelegt ist, wird es vorsichtig entfernt. Der darunterliegende Knochen, beispielsweise die hintere Tafel der Stirnhöhle oder der vordere Schädelgrubenknochen, wird anschließend konturiert und bis zum gewünschten Rücksprung abgeschliffen (Mittermiller, 2025). Das entfernte Knochensegment wird anschließend auf einer sterilen Platte sorgfältig neu geformt, häufig durch Abschleifen der hervorstehenden Bereiche der Glabella und der supraorbitalen Ränder, um es der neuen Kontur anzupassen und die gewünschte äußere Konvexität zu erreichen (Dr. MFO, 2025e).
Das neu geformte Knochensegment wird dann vorsichtig in seine neue, zurückversetzte Position gebracht. Es wird festgehalten, während Fixierungsplatten angebracht werden. Diese Platten sind so geformt, dass sie sich der neuen Knochenform und dem darunterliegenden stabilen Knochen ohne Spannung anpassen. Die Platten werden strategisch platziert, um Stabilität entlang der Osteotomielinien zu gewährleisten und eine Rotation oder Verschiebung des Knochensegments zu verhindern (Dr. MFO, 2025e). Zur Fixierung des Knochens werden typischerweise winzige Titanplatten und -schrauben verwendet (Dr. MFO, 2025d). Diese Schrauben werden vorsichtig eingesetzt, um sicherzustellen, dass sie nicht durch die innere Schädeldecke in die Dura oder das Gehirn eindringen.
Spezialinstrumente wie Plattenbiegezangen, Bohrer und Schraubendreher sind für diese Phase unerlässlich. Resorbierbare Platten und Schrauben, die sich mit der Zeit auflösen, sind in bestimmten Situationen ebenfalls eine Option und bieten den Vorteil, dass sie nicht entfernt werden müssen (Costa, 2023; Mittermiller, 2025). Titan wird jedoch aufgrund seiner Festigkeit und Biokompatibilität nach wie vor häufig verwendet und bietet eine robuste, langlebige Fixierung, insbesondere bei den erheblichen Bewegungen, die bei einem Typ-3-Rebound auftreten (Dr. MFO, 2025e).
Behandlung der supraorbitalen Ränder und der Glabella
Während die Hauptkorrektur die allgemeine Stirnprominenz behandelt, wird besonderes Augenmerk auf die Supraorbitalränder und die Glabella gelegt. Der untere Rand des zurückgesetzten Knochensegments bildet den neuen oberen Teil der Supraorbitalränder. Zusätzliches Entgraten oder Konturieren des darunterliegenden Knochens oder des Randes des zurückgesetzten Segments kann durchgeführt werden, um eine glatte, feminine Brauenkontur zu erzielen. Die Glabellaregion, die Teil des zurückgesetzten Segments ist, wird automatisch reduziert. Bei Bedarf kann weiteres lokales Entgraten oder Konturieren durchgeführt werden (Dr. MFO, 2025e). Die Kombination aus Entgraten und Rekonstruktion gewährleistet optimale Kontrolle und Anpassung an die individuelle Anatomie (Facialteam, 2025a).
Überlegungen zum Abschluss und zur Nachbehandlung
Nach der Fixierung des Knochens werden die Ränder der Osteotomie sorgfältig geglättet, um tastbare Stufen oder Unregelmäßigkeiten zu beseitigen und einen nahtlosen Übergang zu gewährleisten. Die Operationsstelle wird gründlich gespült. Wurde die Stirnhöhle betreten, wird die Schleimhaut (Auskleidung) sorgfältig entfernt und die Öffnung häufig mit einem perikranialen Lappen oder Knochenwachs abgedeckt, um Mukozelenbildung und Infektionen vorzubeugen (Dr. MFO, 2025e). Der Kopfhautlappen wird anschließend sorgfältig repositioniert und der Schnitt schichtweise verschlossen, typischerweise mit Beteiligung der Galea, des Unterhautgewebes und der Haut. Drainagen können gelegt werden, um postoperative Flüssigkeitsansammlungen zu behandeln (Dr. MFO, 2025e). Auf Wunsch kann auch gleichzeitig eine Haaransatzsenkung durchgeführt werden (Pansritum, 2021).
Vergleichende Analyse von Techniken zur Stirnkonturierung
Die Stirnfeminisierung umfasst verschiedene chirurgische Ansätze, die jeweils für unterschiedliche anatomische Gegebenheiten geeignet sind. Das Verständnis der grundlegenden Unterschiede zwischen den Stirnkonturierungstechniken Typ 1, Typ 2 und Typ 3 ist entscheidend, um zu verstehen, warum für die Stirn einer Patientin eine bestimmte Methode gewählt wird (Dr. MFO, 2025d). Diese Unterschiede liegen in der zugrunde liegenden Anatomie, der Invasivität des Eingriffs, den spezifischen chirurgischen Schritten, dem möglichen Reduktionsgrad sowie den damit verbundenen Risiken und Heilungsprofilen.
Stirnkonturierung Typ 1: Die einfache Rasur
oder Fräsen, ist die am wenigsten invasive Knochenreduktionsmethode (Dr. MFO, 2025d). Diese Methode eignet sich für Personen mit minimal hervortretenden Augenbrauen, bei denen der Knochen im hervorstehenden Bereich relativ fest ist. Dies bedeutet, dass die Stirnhöhle entweder fehlt oder sehr klein ist und weit hinter dem Bereich der gewünschten Reduktion liegt (Dr. MFO, 2025d; Mittermiller, 2025). Bei diesem Verfahren wird ein Einschnitt vorgenommen, der normalerweise entlang des Haaransatzes oder im Haar verborgen ist, um an den Stirnknochen zu gelangen. Mit speziellen chirurgischen Fräsen schleift der Chirurg vorsichtig die hervorstehenden äußeren Schichten des Stirnknochens ab, um eine glattere, rundere Kontur zu erzielen.
Die mit Typ 1 erreichte Reduktion ist durch die Knochendicke begrenzt. Chirurgen müssen den Eingriff in die Stirnhöhle vermeiden. Diese Technik bietet einen weniger invasiven Ansatz, eine kürzere Operationszeit und eine im Allgemeinen schnellere Genesung als Typ 3. Allerdings kann sie die Gesamtprojektion oder Neigung des Stirnknochens selbst nicht signifikant verändern (Dr. MFO, 2025d). Daher kann Typ 1 bei deutlich hervortretenden Augenbrauen oder einer großen Stirnhöhle zu einem unzureichenden Feminisierungsergebnis führen.
Stirnkonturierung Typ 2: Der Augmentationsansatz
Die Stirnkonturierung Typ 2 ist eine weniger verbreitete Technik und wird vor allem bei Personen mit minimaler Augenbrauenwölbung, aber einer relativen Abflachung des Stirnknochens oberhalb des Brauenbogens in Betracht gezogen (Dr. MFO, 2025d). Dies erzeugt ein konkaves Erscheinungsbild, das die feminine Kontur beeinträchtigt. Die Technik konzentriert sich auf die Vergrößerung des Bereichs oberhalb der Braue, um ein glatteres, konvexeres Stirnprofil zu schaffen.
Der Zugang erfolgt über einen Schnitt an der Kopfhaut. Kleinere Augenbrauenvorsprünge können konservativ rasiert werden, das Hauptziel ist jedoch, dem vertieften Bereich Volumen zu verleihen. Biokompatible Materialien wie Polymethylmethacrylat (PMMA) oder Hydroxylapatit-Zement werden sorgfältig modelliert und auf den Knochen im vertieften Bereich aufgetragen (Dr. MFO, 2025d). Dieses Material härtet an Ort und Stelle aus und formt das Stirnprofil effektiv neu.
Typ 2 vermeidet das Eindringen in die Stirnhöhle oder deren signifikante Manipulation und kann so einen Stirnrückgang effektiv behandeln. Allerdings reduziert es die ausgeprägte Augenbrauenwölbung nicht direkt, sondern kaschiert sie durch den Aufbau des umgebenden Bereichs (Dr. MFO, 2025d). Diese Methode ist möglicherweise nicht für ausgeprägte Augenbrauenwölbungen geeignet, und die Verwendung von künstlichem Material birgt ein geringes Risiko für Infektionen oder Extrusionen (Dr. MFO, 2025d).
Stirnkonturierung Typ 3: Osteotomie und Rückverlagerung
Wie bereits erwähnt, ist die Stirnkonturierung Typ 3 die komplexeste und effektivste Technik. Sie eignet sich für stark hervortretende Augenbrauen, bei denen eine einfache Rasur aufgrund einer großen oder stark hervortretenden Stirnhöhle nicht ausreicht oder unsicher wäre (Dr. MFO, 2025d). Dieses Verfahren verändert die supraorbitale Kontur grundlegend und erzielt einen deutlich feminisierenden Effekt, indem die vordere Stirnhöhlenwand entfernt, neu geformt und in einer tieferen Position wieder angebracht wird (Mittermiller, 2025).
Typ 3 ermöglicht die deutlichste Reduzierung der Augenbrauenwölbung und eine umfassende Neuformung des Stirnbeins, wodurch eine glatte, konvexe und feminine Stirn entsteht. Er wird oft in Verbindung mit einem Augenbrauenlifting und einer Haaransatzsenkung über denselben Schnitt durchgeführt, wodurch eine umfassende Feminisierung des oberen Gesichtsbereichs erreicht wird (Dr. MFO, 2025d). Er ist jedoch invasiver, erfordert längere Operationszeiten und eine längere Genesungszeit und birgt potenzielle Risiken wie Nasennebenhöhlenentzündungen oder Liquorlecks, die selten, aber schwerwiegend sind (Dr. MFO, 2025d).

Vergleichende Ergebnisse, Komplexität und Wiederherstellung
Die Wahl der Technik richtet sich in erster Linie nach der Anatomie des Patienten und nicht nur nach seinen Präferenzen. Die Beurteilung durch einen Chirurgen, häufig mithilfe von CT-Scans, ist für die Bestimmung der geeigneten Methode unerlässlich (Dr. MFO, 2025d; Pansritum, 2021).
**Chirurgische Komplexität:** Typ 1 ist am wenigsten komplex und erfordert lediglich das Fräsen der Oberfläche. Typ 2 ist mäßig komplex und erfordert eine sorgfältige Materialanwendung. Typ 3 ist am komplexesten und erfordert das Schneiden, Umformen und die präzise Fixierung mit Platten und Schrauben des Knochens. Dies erfordert umfassende kraniofaziale Fachkenntnisse (Dr. MFO, 2025e).
**Grad der Reduktion:** Typ 1 bietet eine begrenzte Reduktion. Typ 2 kaschiert den Rückgang. Typ 3 bietet die deutlichste und tiefgreifendste Reduktion und Neuformung von Augenbrauenvorsprüngen und Stirnkonturen (Dr. MFO, 2025d).
**Genesung:** Typ 1 erholt sich typischerweise am schnellsten mit weniger Schwellungen und Blutergüssen. Typ 2 verläuft ähnlich wie Typ 1. Typ 3 erfordert eine längere und intensivere Genesungsphase mit stärkeren Schwellungen, Blutergüssen und möglichen Beschwerden aufgrund der umfangreichen Knochenarbeit und Manipulation der Stirnhöhle (Dr. MFO, 2025d; Facialteam, 2025a). Taubheitsgefühle in Stirn und Kopfhaut treten bei allen Typen mit Kopfhautanhebung häufig auf und können viele Monate dauern.
**Langzeitstabilität:** Alle Ergebnisse der Stirnkonturierung sind in der Regel dauerhaft, da sie eine Umformung des darunterliegenden Knochens oder die Einbringung von stabilem Augmentationsmaterial beinhalten (Dr. MFO, 2025d; Kam, 2024). Während das Gesicht weiter altert, bleiben die grundlegenden Knochenveränderungen bestehen. Die umfassenden strukturellen Veränderungen, die mit Typ 3 erzielt werden, führen jedoch bei geeigneten Kandidaten tendenziell zu einer deutlichen und nachhaltigen Feminisierung.

Intraoperative Entscheidungsfindung und fortschrittliche Fixierungsmethoden
Die intraoperative Entscheidungsfindung bei einer Stirnosteotomie Typ 3 ist ein dynamischer Prozess, der vom Chirurgen erfordert, die geplante Strategie an aktuelle anatomische Befunde anzupassen. Fortgeschrittene Bildgebung und virtuelle Operationsplanung liefern zwar einen zuverlässigen Plan, doch unerwartete Schwankungen der Knochendichte, der Stirnhöhlenmorphologie oder das Vorhandensein von fibrösem Narbengewebe können die präzise Durchführung von Osteotomien und die Stabilität der Fixationsstrategien beeinflussen (Dr. MFO, 2025e). Die Erfahrung und fundierten anatomischen Kenntnisse des Chirurgen sind entscheidend, um diese Komplexität zu meistern und optimale Ergebnisse zu erzielen.
Überlegungen während der Osteotomie
Während der Osteotomie ist die ständige Beachtung anatomischer Orientierungspunkte und lebenswichtiger Strukturen unerlässlich. Die Dicke der vorderen Stirnbeinplatte begrenzt das Ausmaß der Reposition durch Fräsen (Pansritum, 2021). Bei großen oder stark ausgedehnten Stirnhöhlen ist eine präzise Osteotomie entlang ihrer Ränder entscheidend. Chirurgen müssen bei den inferioren Schnitten entlang der Orbitaränder äußerste Vorsicht walten lassen, um die supraorbitalen und supratrochleären Nerven und Gefäße zu schützen, da Verletzungen zu dauerhafter Taubheit oder Schmerzen führen können (Dr. MFO, 2025e).
Ein unbeabsichtigter Eingriff in die Stirnhöhle ist zwar manchmal für einen ausreichenden Rückschlag notwendig, erfordert aber eine sorgfältige Behandlung. Die Schleimhaut der Stirnhöhle muss vollständig entfernt und die Öffnung verschlossen oder abgedeckt werden, um die Bildung von Mukozelen und Infektionen zu verhindern (Dr. MFO, 2025e). Darüber hinaus muss die Tiefe der Osteotomie sorgfältig kontrolliert werden, insbesondere bei Annäherung an die innere Schädeldecke, um Durarisse und daraus resultierende Liquorlecks zu vermeiden, eine seltene, aber schwerwiegende Komplikation (Dr. MFO, 2025e).
Fortgeschrittene Fixierungsmethoden: Platten und Schrauben
Nachdem das Knochensegment neu geformt und positioniert wurde, ist eine robuste Fixierung entscheidend für Stabilität und eine ordnungsgemäße Knochenheilung. Moderne Stirnfixierungen Typ 3 basieren hauptsächlich auf Platten- und Schraubensystemen (Dr. MFO, 2025e). Diese Systeme bieten im Vergleich zu herkömmlichen Methoden wie Verdrahtung eine höhere Stabilität, fördern eine vorhersehbare Knochenvereinigung und minimieren Komplikationen.
**Materialien:** Titan ist aufgrund seiner Festigkeit, Biokompatibilität und nicht-ferromagnetischen Eigenschaften, die MRT-Untersuchungen ermöglichen, das am häufigsten verwendete Material (Dr. MFO, 2025e). Resorbierbare Platten und Schrauben aus Polymeren sind ebenfalls eine Option. Diese lösen sich mit der Zeit auf, sodass eine mögliche sekundäre Entfernungsoperation nicht mehr erforderlich ist. Sie sind jedoch weniger steif und möglicherweise weniger geeignet für die erheblichen Kräfte, die bei einem Typ-3-Rückschlag auftreten (Costa, 2023; Dr. MFO, 2025e).
**Plattendesigns:** Platten gibt es in verschiedenen Ausführungen, darunter gerade, L- und Y-förmige Konfigurationen, die jeweils an unterschiedliche Bereiche und Fixierungsanforderungen angepasst sind (Dr. MFO, 2025e). Gerade Platten überbrücken lineare Osteotomielinien, während L- und Y-Platten eine Fixierung in Winkeln oder komplexen Geometrien ermöglichen. Mesh-Platten, dünne, formbare Platten, werden primär zur Konturierung oder Augmentation unregelmäßiger Oberflächen und nicht zur primären lasttragenden Fixierung verwendet.
**Schraubentypen:** Selbstschneidende Schrauben, die sich in einem vorgebohrten Loch selbst ein Gewinde schneiden, vereinfachen das Einsetzen. Selbstbohrende Schrauben kombinieren Bohren und Schneiden in einem Schritt. Bikortikale Schrauben, die sowohl die äußere als auch die innere Knochenschicht berühren, bieten maximale Stabilität, sofern die Knochendicke dies zulässt. Monokortikale Schrauben, die kürzer sind und nur die äußere Schicht berühren, werden in dünneren Knochenbereichen oder in der Nähe lebenswichtiger Strukturen verwendet, um ein Eindringen zu vermeiden (Dr. MFO, 2025e).
**Biomechanische Prinzipien:** Das primäre Ziel der Fixierung ist die mechanische Stabilität, um unerwünschte Bewegungen an der Osteotomiestelle zu verhindern. Dies fördert die direkte (primäre) Knochenheilung, die schneller verläuft und zu weniger Kallusbildung führt, was das ästhetische Ergebnis optimiert. Platten und Schrauben gewährleisten zudem eine präzise anatomische Reposition und erhalten die geplante Stirnkontur (Dr. MFO, 2025e). Die richtige Wahl der Platten- und Schraubengröße, die strategische Platzierung und die Einbindung von ausreichend Knochen sind entscheidend, um ein Versagen der Fixierung, wie z. B. ein Verbiegen der Platte oder ein Lösen der Schraube, zu verhindern. Die Fixierung teilt typischerweise die Last mit dem heilenden Knochen und überträgt die Belastung schrittweise auf den Knochen, während dieser stärker wird.

Mögliche Komplikationen und deren Behandlung
Trotz sorgfältiger Planung und Durchführung bergen komplexe chirurgische Eingriffe wie die Stirnosteotomie Typ 3 inhärente Risiken und potenzielle Komplikationen. Chirurgen müssen darauf vorbereitet sein, diese Herausforderungen zu verhindern, zu erkennen und effektiv zu bewältigen.
Intraoperative Komplikationen
**Blutungen:** Kopfhaut und Knochen sind stark durchblutet, sodass erhebliche Blutungen möglich sind. Eine sorgfältige Blutstillung mit Kauter, Knochenwachs und blutstillenden Mitteln ist entscheidend, um ein freies Operationsfeld zu gewährleisten und postoperativen Hämatomen vorzubeugen (Dr. MFO, 2025e).
**Liquorleck (CSF):** Dies ist eine schwerwiegende Komplikation, die durch einen Riss der Dura mater, der schützenden Hirnhaut, entsteht. Er kann beim Knochenschneiden auftreten, insbesondere in Bereichen mit dünnem Knochen oder in der Nähe der Hinterwand der Stirnhöhle. Sorgfältige Operationstechnik, präzises Bohren und das Vermeiden von eindringenden Instrumenten sind entscheidend für die Vorbeugung. Tritt ein Durariss auf, ist eine sofortige Reparatur mit Nähten, Duraersatz oder einem vaskularisierten Perikraniallappen erforderlich (Dr. MFO, 2025e).
**Nervenverletzung:** Verletzungen des Nervus supraorbitalis oder des Nervus supratrochlearis können zu vorübergehendem oder dauerhaftem Taubheitsgefühl, Schmerzen oder Parästhesien in Stirn und Kopfhaut führen. Um dieses Risiko zu minimieren, ist die sorgfältige Identifizierung und Erhaltung dieser neurovaskulären Bündel während der Lappenhebung und Osteotomie unerlässlich (Dr. MFO, 2025e).
**Eintritt in die Stirnhöhle:** Obwohl es sich oft um einen Rückschlag Typ 3 handelt, erfordert ein unbeabsichtigter oder ungeplanter Eintritt in die Stirnhöhle eine sorgfältige Behandlung. Die Schleimhaut der Nasennebenhöhle muss vollständig entfernt und die Öffnung verschlossen oder abgedeckt werden, um die Bildung einer Mukozele (einer zystenartigen Läsion) und eine Infektion zu verhindern (Dr. MFO, 2025e).
**Orbitaverletzung:** Obwohl selten, kann es bei den inferioren Osteotomieschnitten entlang des supraorbitalen Randes zu Verletzungen des Orbitainhalts, wie z. B. des Auges oder seiner Muskeln, kommen. Um solche Komplikationen zu vermeiden, sind eine präzise Technik und gründliche anatomische Kenntnisse von größter Bedeutung (Dr. MFO, 2025e).
Postoperative Komplikationen
**Infektion:** Eine Infektion der Operationsstelle oder der eingesetzten Materialien (Platten und Schrauben) ist ein potenzielles Risiko. Symptome sind Rötung, Schwellung, Schmerzen, Wärmegefühl und möglicher Ausfluss. Die Behandlung erfolgt in der Regel mit Antibiotika und kann in hartnäckigen Fällen die Entfernung der eingesetzten Materialien erfordern (Dr. MFO, 2025e; Kam, 2024).
Hämatom oder Serom: Unter dem Kopfhautlappen kann es zu einer Ansammlung von Blut (Hämatom) oder seröser Flüssigkeit (Serom) kommen. Um dieses Risiko zu minimieren, werden oft proaktiv Drainagen gelegt. Kleinere Ansammlungen können sich spontan auflösen, während größere eine Aspiration oder chirurgische Drainage erfordern können (Dr. MFO, 2025e).
**Tastbarkeit oder Sichtbarkeit von Hardware:** Bei Personen mit dünner Haut oder eingeschränktem Unterhautgewebe können Platten oder Schrauben tastbar oder sogar sichtbar sein. Eine sorgfältige Auswahl der Hardware (flache Platten) und sorgfältiges Versenken der Schrauben tragen dazu bei, dies zu minimieren. Manchmal wünschen Patienten eine Entfernung der Hardware nach Abschluss der Knochenheilung (Dr. MFO, 2025e).
**Migration oder Lockerung der Hardware:** Obwohl dies bei der Platten- und Schraubenfixierung seltener vorkommt als bei herkömmlichen Verdrahtungsmethoden, kann es gelegentlich zu einer Lockerung oder Migration der Hardware kommen, wenn diese übermäßiger Krafteinwirkung ausgesetzt ist oder die Knochenheilung beeinträchtigt ist. Dies kann eine chirurgische Revision erforderlich machen (Dr. MFO, 2025e).
**Nichtvereinigung oder Fehlvereinigung:** Eine fehlende oder falsche Knochenheilung (Nichtvereinigung) oder eine Fehlvereinigung (Fehlvereinigung) kann auftreten, ist jedoch bei starrer Fixierung weniger wahrscheinlich. Mögliche Faktoren sind eine schlechte Durchblutung, Infektionen, Rauchen oder eine unzureichende Fixierung. Die Behandlung umfasst häufig eine Revisionsoperation mit Knochentransplantation und Restabilisierung (Dr. MFO, 2025e).
**Ästhetische Probleme:** Unvorhersehbare Heilung, Asymmetrie, anhaltende Konturunregelmäßigkeiten oder ein unzureichender Rückschlag können zu einem unbefriedigenden ästhetischen Ergebnis führen. Um solche Bedenken zu minimieren, sind eine umfassende präoperative Planung, eine präzise Durchführung und realistische Patientenerwartungen entscheidend (Dr. MFO, 2025e).
**Nervenfunktionsstörung:** Anhaltende Taubheit, Kribbeln oder Schmerzen in der Stirn oder Kopfhaut können durch Nervendehnung, -kompression oder -verletzung während einer Operation entstehen. Während sich das Gefühl mit der Zeit oft verbessert, sind dauerhafte Veränderungen möglich (Dr. MFO, 2025e; Pansritum, 2021).
**Schmerzen:** Postoperative Schmerzen sind zu erwarten und werden mit Analgetika behandelt. Chronische Schmerzen sind selten, können aber auftreten (Dr. MFO, 2025e).
Behandlung von Komplikationen
Ein proaktiver Ansatz im Komplikationsmanagement ist unerlässlich. Dies beginnt mit einer sorgfältigen Patientenauswahl und -optimierung sowie der Identifizierung und Behandlung aller Vorerkrankungen, die das Operationsrisiko erhöhen könnten (Dr. MFO, 2025e). Sorgfältige Operationstechnik, schonender Umgang mit Gewebe und präzise Knochenarbeit sind von größter Bedeutung. Die Auswahl geeigneter Instrumente und deren sichere Anwendung sind ebenfalls entscheidend. Perioperative Antibiotika tragen dazu bei, das Infektionsrisiko zu reduzieren. Eine engmaschige postoperative Überwachung ermöglicht die frühzeitige Erkennung von Komplikationen und ein sofortiges Eingreifen, was die Patientensicherheit gewährleistet und einen erfolgreichen Behandlungsverlauf fördert (Dr. MFO, 2025e). Die Aufklärung der Patienten über potenzielle Risiken und Genesungserwartungen ist ebenfalls entscheidend für eine effektive Behandlung.
Postoperative Genesung und Langzeitbehandlung
Die postoperative Phase nach einer Stirnosteotomie Typ 3 ist eine kritische Phase, die sorgfältige Pflege und Geduld erfordert. Die Genesung nach diesem umfangreichen Eingriff ist in der Regel langwieriger und kann im Vergleich zu weniger invasiven Eingriffen intensiver sein, da erhebliche Knochenmanipulationen, Gewebeumformungen und das Risiko starker Schwellungen und Blutergüsse auftreten (Dr. MFO, 2025d). Patienten müssen gründlich auf diesen Prozess vorbereitet werden und sich darüber im Klaren sein, dass sich das unmittelbare postoperative Erscheinungsbild im Laufe von Wochen und Monaten erheblich verändern wird.
Unmittelbare postoperative Phase
Unmittelbar nach der Operation können Patienten mit erheblichen Schwellungen im Gesicht, Blutergüssen und Beschwerden im Stirn- und Augenbereich rechnen. Schwellungen sind eine allgemeine physiologische Reaktion auf ein chirurgisches Trauma und treten typischerweise in den ersten Tagen bis einer Woche nach der Operation am stärksten auf (Dr. MFO, 2025d; Kam, 2024). Sie klingen allmählich über mehrere Wochen bis Monate ab. Die vollständige Rückbildung von Restschwellungen, insbesondere in Bereichen mit starker Knochenarbeit, kann bis zu einem Jahr oder sogar länger dauern, bis die endgültigen Konturen vollständig zum Vorschein kommen. Blutergüsse bilden sich in ähnlicher Weise zurück, normalerweise innerhalb von 2 bis 4 Wochen, wobei sie verschiedene Farben annehmen, bevor sie vollständig verschwinden.
Schmerzbehandlung ist entscheidend und wird typischerweise durch eine Kombination aus verschreibungspflichtigen Schmerzmitteln und entzündungshemmenden Medikamenten erreicht. Sorgfältiges Auflegen von kalten Kompressen auf Stirn und Augen hilft, Schwellungen zu minimieren und Beschwerden zu lindern (Kam, 2024). Es wird dringend empfohlen, den Kopf mehrere Wochen lang hochzulagern, auch während des Schlafs, um den Lymphabfluss zu optimieren und Ödeme zu reduzieren (Kam, 2024).
Aktivitätseinschränkungen und fortlaufende Pflege
Spezifische postoperative Pflegeanweisungen sind sorgfältig auf die durchgeführten Eingriffe abgestimmt. Patienten wird dringend empfohlen, mehrere Wochen lang anstrengende Aktivitäten, schweres Heben und Bücken zu vermeiden, um Schwellungen und das Risiko von Blutungen oder Komplikationen mit den Operationsmaterialien zu minimieren (Dr. MFO, 2025e; Kam, 2024). Zur Förderung der Durchblutung wird leichtes Gehen empfohlen. Mit fortschreitender Genesung und nach Freigabe durch das Operationsteam wird das Aktivitätsniveau schrittweise gesteigert.
Nach einem solchen Eingriff kommt es häufig zu Taubheitsgefühlen in Stirn und Kopfhaut aufgrund der Nervenmanipulation während der Lappenhebung. Die Sensibilität kehrt oft über viele Monate bis zu einem Jahr oder länger allmählich zurück, wobei einige Bereiche mit veränderter Sensibilität bestehen bleiben können (Dr. MFO, 2025d; Pansritum, 2021). Regelmäßige Nachsorgetermine sind unerlässlich, um die Wundheilung zu überwachen, Anzeichen von Komplikationen festzustellen und das ästhetische Ergebnis zu beurteilen (Dr. MFO, 2025e). Die Häufigkeit der Termine nimmt mit zunehmender Genesung des Patienten ab.
Knochenheilung und Weichteilanpassung
Die Knochenheilung dauert typischerweise mehrere Monate bis zu einem Jahr, wobei innerhalb der ersten 6–12 Wochen ein deutlicher Festigkeitszuwachs erfolgt (Dr. MFO, 2025e). Während dieser Zeit sorgen Platten und Schrauben für die notwendige Stabilität, damit die Knochensegmente zusammenwachsen können. Die Weichteiladaption umfasst die Neuauflage von Haut, Muskeln und Fettgewebe über dem neu geformten Skelettgerüst. Dieser Prozess verläuft schrittweise und trägt wesentlich zum natürlichen Endergebnis bei. In späteren Stadien können Lymphdrainage-Massagen empfohlen werden, um die Abheilung der Schwellung zu beschleunigen und die Geschmeidigkeit des Weichgewebes zu verbessern (Facialteam, 2025a).
Langfristige Ergebnisse und Hardware-Management
Die langfristigen Ergebnisse einer Stirnosteotomie Typ 3 gelten im Allgemeinen als dauerhaft, da bei dem Eingriff die darunterliegende Knochenstruktur umgeformt wird (Dr. MFO, 2025d; Kam, 2024). Sobald die Knochenheilung abgeschlossen und stabil ist, haben die Platten und Schrauben ihren primären Zweck, die anfängliche Stabilität zu gewährleisten, erfüllt. In den meisten Fällen können Titanteile unbegrenzt an Ort und Stelle verbleiben, ohne Probleme zu verursachen (Dr. MFO, 2025e). In bestimmten Situationen kann jedoch eine Entfernung der Teile in Betracht gezogen werden, z. B. wenn die Teile tastbar oder empfindlich werden, sich eine Infektion um sie herum entwickelt oder in seltenen Fällen von Schmerzen, die auf die Teile zurückzuführen sind (Dr. MFO, 2025e). Die Entfernung der Teile ist ein sekundärer Eingriff und im Allgemeinen weniger aufwendig als die ursprüngliche Operation.
Während die umfassende Knochenumformung eine stabile und dauerhafte Grundlage bietet, unterliegen die Gesichtsstrukturen weiterhin natürlichen Alterungsprozessen. Weichteilveränderungen durch Alterung, Gewichtsschwankungen oder fortgesetzte Hormontherapie können auch Jahre nach der ersten Operation kleinere Korrekturen oder nicht-chirurgische Nachbesserungen erforderlich machen. Die Verpflichtung zu kontinuierlicher Pflege und realistische langfristige Erwartungen sind wesentliche Bestandteile einer erfolgreichen und dauerhaften Gesichtsfeminisierung (Dr. MFO, 2025d).

Fazit: Die Präzision der Stirntransformation
Die Stirnosteotomie Typ 3 ist ein hochmodernes und transformatives Verfahren der Gesichtsfeminisierungschirurgie. Sie ermöglicht eine tiefgreifende Neuformung der oberen Gesichtspartie für Personen, die ihr Aussehen ihrer Geschlechtsidentität anpassen möchten. Diese umfassende Untersuchung beleuchtet die komplexen Aspekte dieses Verfahrens, vom grundlegenden anatomischen Verständnis über die sorgfältige chirurgische Durchführung bis hin zur entscheidenden Rolle der postoperativen Versorgung. Das Besondere an der Osteotomie Typ 3 ist die Möglichkeit, deutliche Augenbrauenvorwölbungen und eine Prominenz der Stirnhöhle durch direkte Knochenmodifikation zu korrigieren – ein Eingriff, der mit weniger invasiven Techniken nicht erreicht wird. Dies gewährleistet eine sanft konturierte, feminine Stirn, die mit den gesamten Gesichtszügen harmoniert.
Der Prozess beginnt mit einer umfassenden präoperativen Planung. Mithilfe hochauflösender 3D-Bildgebung und virtueller Operationssimulation wird ein präziser Plan für die Transformation erstellt. Diese technologische Integration erhöht die chirurgische Präzision, minimiert Risiken und verbessert die Vorhersagbarkeit der Ergebnisse deutlich. Die intraoperative Entscheidungsfindung, die sich an diesem Plan orientiert, erfordert umfassende Erfahrung und Anpassungsfähigkeit des Chirurgen, um individuelle anatomische Variationen zu berücksichtigen und lebenswichtige neurovaskuläre Strukturen zu schützen. Der Einsatz moderner Platten- und Schraubenfixierungssysteme ist entscheidend, um eine hohe Stabilität zu erreichen, eine optimale Knochenheilung zu fördern und die langfristige Integrität des umgeformten Stirnbeins zu gewährleisten.
Die Stirnosteotomie Typ 3 ist zwar ein wirksames Mittel zur Feminisierung, birgt jedoch auch einige Herausforderungen. Das Bewusstsein für Komplikationen wie Liquorlecks, Nervenverletzungen oder Infektionen und die Vorbereitung auf deren Behandlung sind für die Patientensicherheit und den Operationserfolg von entscheidender Bedeutung. Die postoperative Erholungsphase ist eine entscheidende Phase und erfordert sorgfältige Pflege, um Schwellungen, Beschwerden und Aktivitätseinschränkungen zu behandeln und eine ordnungsgemäße Knochenheilung und Weichteiladaption zu ermöglichen. Die Langzeitstabilität der Ergebnisse ist in der Regel ausgezeichnet und sorgt für eine dauerhafte Veränderung des darunterliegenden Knochengerüsts.
Letztendlich gehen die Präzision und Kunstfertigkeit einer Stirnosteotomie Typ 3 über eine bloße ästhetische Verbesserung hinaus; sie tragen erheblich zum psychischen Wohlbefinden einer Person bei, reduzieren Geschlechtsdysphorie und fördern ein stärkeres Selbstbewusstsein und Authentizität. Die Wahl eines hochspezialisierten Chirurgen mit umfassender Erfahrung sowohl in der ästhetischen Feminisierung als auch in der komplexen kraniofazialen Rekonstruktion ist die wichtigste Entscheidung für potenzielle Patienten. Dadurch wird sichergestellt, dass die komplexen Anforderungen eines solch fortschrittlichen Verfahrens mit höchster Expertise und Sorgfalt erfüllt werden. Mit der Weiterentwicklung der chirurgischen Wissenschaft und Technologie werden sich die Möglichkeiten zur Erzielung harmonischer und feminisierter Gesichtsprofile stetig erweitern und all jenen, die eine tiefgreifende persönliche Transformation anstreben, neue Hoffnung und greifbare Ergebnisse bieten. Wir empfehlen Personen, die diesen lebensverändernden Eingriff in Erwägung ziehen, sich ausführlich von qualifizierten Experten beraten zu lassen, um herauszufinden, wie die Stirnosteotomie Typ 3 ihnen helfen kann, ihre gewünschte feminine Ästhetik zu erreichen.
Häufig gestellte Fragen
Was ist eine Stirnosteotomie Typ 3 bei der Gesichtsfeminisierung?
Die Stirnosteotomie Typ 3 ist eine fortschrittliche chirurgische Technik, die in der Gesichtsfeminisierungschirurgie (FFS) eingesetzt wird, um einen ausgeprägten Brauenwulst deutlich zu reduzieren und die Stirn neu zu formen. Dabei wird die Vorderwand der Stirnhöhle chirurgisch entfernt, dieses Knochensegment neu geformt und anschließend weiter nach hinten verlagert, um eine glattere, femininere Kontur zu erzielen.
Wer ist ein idealer Kandidat für eine Stirnosteotomie Typ 3?
Ideal für eine Stirnosteotomie Typ 3 sind Personen mit ausgeprägter Stirnwölbung oder einer großen, deutlich hervortretenden Stirnhöhle. In diesen Fällen wären einfachere Methoden wie die Knochenrasur (Typ 1) unzureichend oder unsicher. Präoperative Bildgebung, beispielsweise eine Computertomographie, bestätigt die Notwendigkeit dieses umfassenden Ansatzes.
Wie unterscheidet sich Typ 3 von der Stirnkonturierung Typ 1 und Typ 2?
Bei Typ 3 wird der Knochen durchtrennt, neu geformt und zurückgesetzt, um eine deutliche Erhöhung der Augenbrauen zu erzielen. Typ 1 (Rasieren) dient zur minimalen Erhöhung der Augenbrauen. Typ 2 (Augmentation) behebt den Rückgang der Stirn durch Hinzufügen von Material, anstatt die Prominenz zu reduzieren. Typ 3 bietet die drastischste und umfassendste Umformung.
Welche primären Schritte sind bei einer Stirnosteotomie Typ 3 erforderlich?
Bei diesem Eingriff wird ein Kopfhautschnitt (typischerweise koronal) vorgenommen, um das Stirnbein freizulegen. Mittels präziser Osteotomien (Knochenschnitte) wird die Vorderwand der Stirnhöhle entfernt. Dieses Knochensegment wird anschließend neu geformt, der darunterliegende Knochen konturiert und das neu geformte Segment in eine weibliche Position zurückversetzt und mit Platten und Schrauben fixiert.
Welche Arten von Fixierungshardware werden bei der Stirnverstellung Typ 3 verwendet?
Titanplatten und -schrauben werden aufgrund ihrer Festigkeit und Biokompatibilität am häufigsten verwendet und bieten eine robuste, langlebige Fixierung. Resorbierbare Platten und Schrauben sind ebenfalls erhältlich, sind jedoch im Allgemeinen weniger steif und werden häufiger bei Kindern oder in weniger belasteten Bereichen eingesetzt.
Welche potenziellen Risiken und Komplikationen gibt es bei einer Stirnosteotomie Typ 3?
Mögliche Risiken sind Blutungen, Liquorlecks (selten), Nervenverletzungen (mit Taubheitsgefühl oder Schmerzen), Stirnhöhlenentzündungen, Hämatome, Serome, Palpabilität oder selten eine Pseudarthrose des Knochens. Eine sorgfältige Operationstechnik und postoperative Betreuung minimieren diese Risiken.
Was erwartet einen Patienten während der Erholungsphase nach einer Stirnosteotomie Typ 3?
Patienten müssen mehrere Wochen lang mit erheblichen Schwellungen, Blutergüssen und Beschwerden rechnen. Die vollständige Abheilung der Schwellung und die Knochenheilung können bis zu einem Jahr oder länger dauern. Bewegungseinschränkungen, erhöhtes Kopflager, kalte Kompressen und verschriebene Schmerzmittel sind entscheidend. Taubheitsgefühle in Stirn und Kopfhaut treten häufig auf und klingen allmählich ab.
Bibliographie
- Costa, MA (2023). Stirnfeminisierung – Melinda A. Costa, MD. Abgerufen von Melinda A. Costa, MD: costamd.com
- Dr. MFO. (2025d, 10. Mai). FFS-Stirnkonturierung: Typ 1, 2 und 3 im Vergleich. Abgerufen von Dr. MFO – FFS-Chirurg In Truthahn: dr-mfo.com
- Dr. MFO. (2025e, 15. Mai). Stirnrückstellung Typ 3 FFS: Knochenfixierung mit Platte und Schraube. Abgerufen von Dr. MFO – FFS-Chirurg in der Türkei: dr-mfo.com
- Facialteam. (6. Februar 2025a). Stirnfeminisierungsoperation Typ 3: FOREContour® von Facialteam. Abgerufen von Facialteam: facialteam.eu
- Facialteam. (2025b). Stirnfeminisierungsoperation – Die Forecontour®-Technik. Abgerufen von Facialteam: facialteam.eu
- Kam, J. (10. Januar 2024). Stirnkonturierung Typ 3: Verbesserung der Gesichtssymmetrie. Abgerufen von Kam Facial Plastic Surgery: kamfacialplasticsurgery.com
- Mittermiller, P. (2025). Typ 3 Stirnverkleinerung Zur Feminisierung der Stirn. Abgerufen von Paul Mittermiller, MD: paulmittermillermd.com
- Pansritum, K. (22. März 2021). Stirn- und Haaransatzchirurgie zur Geschlechtsangleichung. Plast Reconstr Surg Glob Open, 9(3): e3486.